Astma (PID): H2 Astma en onderzoek Astma (PID): H2 Astma en onderzoek
- Isala
- Patiëntenfolders
- 7066-Astma (PID): H2 Astma en onderzoek
Patiënten Informatie Dossier
Wat is astma?
Astma is een chronische ziekte van de luchtwegen. Chronisch wil zeggen: langdurig. Astma is een probleem dat jarenlang duurt (vaak zelfs levenslang aanwezig blijft). Gelukkig is astma doorgaans wél goed te behandelen!
De meeste mensen met astma zijn, mits ze hun medicijnen trouw en goed gebruiken en verdere adviezen goed opvolgen, (vrijwel) klachtenvrij.
De luchtwegen (zie afbeelding 1) zijn de buisjes waar lucht doorheen gaat onderweg naar de longen. De luchtwegen bestaan uit de neus, de mondkeelholte, de luchtpijp (trachea), de afsplitsing van de luchtpijp naar de linker- en rechterlong en de verdere vertakkingen daarvan (de bronchiën).
De luchtwegen van de mens
De luchtwegen zijn aan de binnenkant bekleed met een dun laagje slijmvlies (vergelijkbaar met het slijmvlies aan de binnenkant van de wangen), en zijn aan de buitenkant omringd door spiertjes (zie afbeelding 2). Onder normale omstandigheden is dit slijmvlies dun en rustig, en zijn de spiertjes ontspannen. De lucht kan dan ongehinderd door de luchtwegen naar binnen en naar buiten stromen; de ademhaling is onbelemmerd.

Het probleem bij astma is dat het slijmvlies van de luchtwegen voortdurend ‘ontstoken’ ofwel geïrriteerd is. U kunt ter vergelijking denken aan het slijmvlies van uw neus tijdens een verkoudheid – ook dat is dan ontstoken en geïrriteerd. Nu is een verkoudheid tijdelijk, maar de ontsteking van het luchtwegslijmvlies bij astma is een chronische ontsteking. De mate van ontsteking varieert wel in de loop van de tijd: er zijn momenten van heel weinig ontsteking (dan heeft u ook meestal weinig tot geen klachten) en er zijn momenten en perioden van veel meer ontsteking (veel klachten).
NB: Bij het woord ‘ontsteking’ denkt u wellicht vooral aan infecties. Bij een infectie met een bacterie of een virus ontstaat inderdaad een ontstekingsreactie. Maar een ontsteking kan ook door andere oorzaken ontstaan: het is een reactie van het lichaam op schadelijke prikkels. Men spreekt dan ook wel van een ‘steriele ontsteking’.
Chronische ontsteking
Bij iemand met astma zie je, onder de microscoop, aan het slijmvlies van de luchtwegen de volgende symptomen van een chronische ontsteking:
- het slijmvlies is gezwollen (net als de verstopte neus bij een verkoudheid) en rood;
- het slijmvlies maakt meer slijm dan normaal waardoor u kunt gaan hoesten.
Deze ontsteking is (in meer of mindere mate) altijd aanwezig, maar geeft niet altijd klachten. Klachten ontstaan pas als er een prikkel voorbijkomt waarvoor u gevoelig bent, die de ontstekingsreactie verder aanzwengelt. De prikkels die klachten uitlokken, verschillen van persoon tot persoon.
Onder invloed van zo’n prikkel gebeurt het volgende:
- het slijmvlies zwelt nog meer;
- het slijmvlies gaat nog meer slijm aanmaken;
- als de prikkel heftig genoeg is, gaan ook de spiertjes om de luchtweg heen samentrekken.
Het resultaat van deze veranderingen ziet u in afbeelding 3: door het opgezwollen slijmvlies, de toegenomen slijmproductie en de samengetrokken spiertjes wordt de luchtweg vernauwd en kan de lucht er minder makkelijk doorheen. Het gevolg zijn de klachten van astma:
- piepen en benauwdheid (de belangrijkste symptomen van astma);
- vaak ook hoesten, soms ook ophoesten van slijm (sputum).
Wat is de oorzaak van astma?
De oorzaak van astma is niet goed bekend. Het is zeer waarschijnlijk dat mensen die astma krijgen, zijn geboren met de aanleg (gevoeligheid) om astma te gaan krijgen. Deze aanleg is ten dele erfelijk bepaald en zit dus vaak in de familie. Of deze mensen ook daadwerkelijk astma gaan krijgen, hangt echter weer af van een aantal invloeden uit de omgeving.
Te veel hygiëne?
In de laatste dertig jaar is het aantal mensen met astma, zeker in de westerse wereld, sterk toegenomen.
Onderzoek heeft uitgewezen dat deze toename niets te maken heeft met luchtverontreiniging, en ook zeker niet met inentingen (vaccinaties) of met een toegenomen blootstelling aan dingen waarvoor mensen allergisch zouden kunnen zijn (allergenen) zoals huisstofmijt of koemelk.
Er zijn wetenschappers die geloven dat de toename van astma vooral komt doordat mensen minder dan vroeger in hun jonge leven worden blootgesteld aan allerlei ziektekiemen, waardoor hun afweer (immuunsysteem) zich onvoldoende in de ‘juiste’ richting ontwikkelt. Deze wetenschappers geloven dus dat de toename van astma het gevolg is van de verbeterde hygiëne in de westerse wereld; deze gedachte staat dan ook bekend als de ‘hygiënehypothese’. Deze hypothese (veronderstelling) is niet bewezen, en is slechts een van de vele theorieën die rondgaan als verklaring voor de toename van het aantal astmagevallen. In het kader van de hygiënehypothese is het aardig om te noemen dat mensen die opgroeien op een boerderij, minder kans hebben op het ontwikkelen van astma dan mensen die opgroeien in de stad. Men denkt dat dit komt doordat mensen op de boerderij meer met (uitwerpselen van) dieren in aanraking komen. Een zelfde ‘beschermend’ effect van huisdieren op het ontstaan van astma is niet overtuigend aangetoond. Mensen die eenmaal allergisch zijn voor huisdieren en die astma hebben, moeten contact met de betreffende huisdieren zo veel mogelijk vermijden.
Vaccinaties?
Met nadruk merken we op dat de toegenomen inentingen (vaccinaties) géén rol spelen bij het verklaren van de toename van astma in de westerse wereld.
Verschillende organisaties en zorgverleners, met name antroposofische instellingen, homeopaten en de Vereniging voor Kritisch Prikken, claimen dat de toename van astma mede veroorzaakt wordt door de toename van het aantal vaccinaties. Deze claim wordt tegengesproken door wetenschappelijk onderzoek: in bevolkingsgroepen die niet worden ingeënt, komt net zo veel of zelfs méér astma voor dan in bevolkingsgroepen die wel worden ingeënt.
Sigarettenrook?
Van één factor is het zonder meer duidelijk dat die de kans op het ontwikkelen van astma vergroot, en dat is blootstelling aan sigarettenrook. Mensen die wonen in huizen waarin gerookt wordt, hebben een twintig procent grotere kans om astma te ontwikkelen dan mensen die wonen in huizen waarin niet wordt gerookt.
Erfelijk?
Astma is voor een deel erfelijk: de aanleg voor allergie is in ieder geval voor een zeker deel erfelijk. Ook de aanleg voor astma wordt waarschijnlijk ten dele erfelijk bepaald. Wanneer u of uw partner astma heeft, is de kans op een kind met astma ongeveer dertig tot veertig procent. Heeft u beiden astma, dan wordt de kans op een kind met astma bijna 75 procent.
Mocht uw kind astmaklachten hebben, dan kunt u terecht bij uw huisarts. In overleg met uw huisarts kan uw kind eventueel verwezen worden naar het spreekuur van de kinderartsen van Isala voor nadere analyse en behandeling van het astma. In het Amalia kindercentrum is een goed functionerend team voor de behandeling en begeleiding van kinderen met astma.
Welke prikkels kunnen astmaklachten uitlokken?
Hierboven is uitgelegd hoe astma kan ontstaan. Als u eenmaal astma heeft, ontstaan klachten doorgaans niet zomaar, maar pas na blootstelling aan uitlokkende factoren (prikkels). De prikkels die astmaklachten kunnen veroorzaken, worden onderscheiden in twee soorten (zie tabel):
- allergische prikkels;
- niet-allergische prikkels.
Bij allergische prikkels moet u vooral denken aan allergie voor dingen die u kunt inademen (inhalatieallergenen), zoals stof en haren. Allergie voor voedingsmiddelen speelt maar zeer zelden een rol bij het veroorzaken van astmaklachten, en dan eigenlijk alléén als u zelf een zeer duidelijk verband heeft opgemerkt.
Een allergie voor inhalatie-allergenen is vaak minder duidelijk: soms kan het zijn dat een plotselinge blootstelling aan een dier of aan stof (het opruimen van een oude kast bijvoorbeeld) astmaklachten veroorzaakt, maar veel vaker zorgt de chronische blootstelling aan inhalatieallergenen voor een chronische ontstekingsreactie. Het komt dus vaak voor dat u niet gemerkt hebt dat u allergisch reageert op stof of op een dier, maar dat de klachten desondanks aanzienlijk opknappen als blootstelling aan het betreffende allergeen wordt verminderd.
| Allergische prikkels | Niet-allergische prikkels |
|---|---|
| Huisstofmijt | Verkoudheid (virusinfectie) |
| Kat, hond | Sigarettenrook |
| Pollen (stuifmeel), meestal boom- of graspollen | Koude, vochtige lucht (mist) |
| Andere bloemen, planten of dieren | Lichamelijke inspanning |
| Voedingsmiddelen (zeer zeldzaam) | Wisseling van tempratuur |
| | Bakluchtjes, verfluchtjes, parfums, enzovoort |
| | Emoties (stress) |
Kortdurend
Klachten bij astma kunnen kortdurend zijn (‘kleine benauwdheid’), meestal uitgelokt door blootstelling aan een (inhalatie)allergeen, door kou, rook, inspanning enzovoort. Deze ‘kleine benauwdheden’ reageren meestal goed op inhalatie van een luchtwegverwijder (zie Medicamenteuze behandeling onderaan deze pagina). Tussen deze ‘kleine benauwdheden’ in bent u vaak klachtenvrij.
Langdurend
Klachten bij astma kunnen echter ook langer (meerdere dagen) duren en heftiger zijn. Sommige patiënten spreken dan van een ‘grote benauwdheid’ (artsen noemen dit een ‘exacerbatie’). Zo’n tachtig procent van de astma-exacerbaties wordt uitgelokt door een verkoudheid (een virusinfectie). Bij een exacerbatie heeft u vaak meerdere dagen klachten, en reageren de klachten maar weinig (en soms zelfs helemaal niet) op inhalatie van luchtwegverwijders. Als dat het geval is, is het verstandig uw huisarts of longarts te raadplegen.
Wat zijn astmaklachten?
Bij de meeste patiënten uit astma zich als een piepende ademhaling of als benauwdheid (kortademigheid). Een piepende ademhaling is het meest kenmerkend voor astma. Hoewel mensen met astma ook vaak moeten hoesten, is hoesten op zich weinig kenmerkend voor astma.
Een opkomende astma-aanval kan, voordat de echte benauwdheid of het piepen optreedt, allerlei klachten geven, zoals onrustig of prikkelbaar (‘hyper’) gedrag, moeheid, enzovoort. In de loop der tijd leert u zulke vroege voortekenen van een astma-aanval vanzelf te herkennen.
Onderzoek
De klachten van astma (piepen, benauwdheid, hoesten) zijn niet specifiek voor astma, maar kunnen ook andere oorzaken hebben. Terugkerende klachten van piepen, benauwdheid en hoesten worden meestal wel (maar niet altijd) veroorzaakt door astma.
Anamnese
Als u vanwege klachten als hoesten, piepen of benauwdheid bij de huisarts of longarts komt, zal deze in eerste instantie allerlei vragen over de klachten stellen (de ‘anamnese afnemen’).
Met de anamnese probeert de arts duidelijkheid te krijgen of astma inderdaad de oorzaak is van uw klachten. Hij probeert een duidelijk beeld te krijgen van de klachten en de mogelijke uitlokkende factoren (zie de Aandachtspuntenlijst ‘Astma-anamnese’).
Lichamelijk onderzoek
Na de anamnese zal de arts u soms willen onderzoeken. Hij zal kijken naar uw manier van ademhalen en met een stethoscoop naar uw longen luisteren. Met name luistert hij dan of er sprake is van piepen bij de uitademing. Het piepen is echter lang niet altijd aanwezig. Als de arts niets bijzonders hoort aan uw longen, sluit dat dus niet uit dat u astma heeft; het zegt alleen dat u op dát moment geen duidelijke vernauwing van de luchtwegen door astma heeft.
Aanvullend onderzoek
Voordat de arts met u kan praten over de behandeling van uw klachten, zal hij een conclusie willen trekken waar de klachten door veroorzaakt worden (een ‘diagnose stellen’). Er bestaat geen ‘test’ (aanvullend onderzoek) om de diagnose astma te kunnen stellen. Geen enkele test geeft dus zekerheid of u astma heeft. Vaak kan de arts de diagnose astma stellen op grond van alléén de anamnese (eventueel aangevuld door het lichamelijk onderzoek). Daarom is die anamnese ook zo belangrijk. De arts zal daar samen met u veel tijd in steken, zeker bij het eerste polikliniekbezoek.
Toch levert aanvullend onderzoek vaak nuttige extra informatie op. Daarom wordt bij veel mensen bij wie de diagnose astma gesteld is, dan ook verder onderzoek gedaan. U kunt dan denken aan een longfunctieonderzoek. Soms vindt verder onderzoek plaats, bijvoorbeeld een röntgenfoto of bloedonderzoek, om andere oorzaken van de klachten te kunnen uitsluiten.
Longfunctieonderzoek
Longfunctieonderzoek is om twee redenen nuttig. Aan de ene kant kan het de arts helpen om een indruk te krijgen van de ernst van het astma en van het effect van de behandeling daarop. Aan de andere kant kan het u helpen om het effect van de ziekte astma op uw klachten beter te begrijpen.
Hieronder worden twee soorten longfunctieonderzoek besproken.
Spirometrie (flow-volume curve)

Meestal zal de arts een zogenoemde spirometrie laten uitvoeren (ook wel flow-volume curve genoemd). Met dit onderzoek kan worden vastgesteld hoe de doorgankelijkheid van uw luchtwegen is.
Vernauwde luchtwegen (bij ‘actief’ astma) zijn minder doorgankelijk voor lucht dan normale, ruime, geopende luchtwegen (zie afbeelding 5). Dit is te zien aan de ‘knik’ in de volume-flow curve, en kan in een getal worden uitgedrukt als de FEV1: dit is de hoeveelheid lucht die in één seconde maximaal kan worden uitgeblazen. Bij mensen met (actief) astma is deze FEV1 lager dan bij gezonde mensen. Deze FEV1 wordt uitgedrukt als een percentage van de voor de leeftijd normale (‘voorspelde’) waarde.
Vaak zal een volume-flow curve worden herhaald na inhalatie van een aantal pufjes van een luchtwegverwijder. De verandering in de curve of in de FEV1-waarde is voor de arts ook van belang: als ná luchtwegverwijder eerdere afwijkingen geheel verdwijnen, dan duidt dat op astma.
Iemand die géén klachten heeft terwijl het longfunctieonderzoek duidelijk een luchtwegvernauwing laat zien, verdient extra aandacht. Vaak hebben deze mensen al zó langdurig een vernauwing van de luchtwegen dat ze die niet meer als ‘benauwdheid’ ervaren. Als deze patiënten goed behandeld worden en de luchtwegvernauwing verdwijnt, dan voelen ze zich echter vaak een stuk fitter en kunnen ze ook méér. Op die manier kan longfunctieonderzoek gebruikt worden om inzichtelijk te maken dat de situatie niet optimaal is en ze de patiënt te helpen zijn ziekte beter te begrijpen.
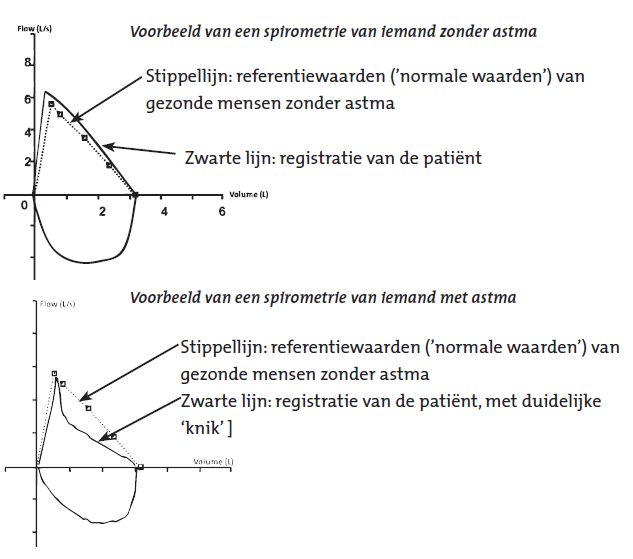
Zwarte lijn: registratie van de patiënt, met duidelijke ‘knik’ worden en de luchtwegvernauwing verdwijnt, dan voelen ze zich echter vaak een stuk fitter en kunnen ze ook méér. Op die manier kan longfunctieonderzoek gebruikt worden om inzichtelijk te maken dat de situatie niet optimaal is en zo de patiënt te helpen zijn ziekte beter te begrijpen.
Metacholine-provocatietest
Behalve de volume-flow curve wordt bij veel mensen ook gekeken naar de prikkelbaarheid van de luchtwegen. De gedachte is dat mensen met astma ‘gevoelige’ (prikkelbare) luchtwegen hebben: al bij een geringe prikkel worden deze luchtwegen vernauwd, dus sneller dan bij gezonde mensen (‘overprikkelbaarheid’, of, met een chic woord, ‘bronchiale hyperreactiviteit’). Deze mate van prikkelbaarheid wordt gemeten met een zogenoemde metacholine-provocatietest.
Metacholine is een prikkelend stofje waardoor de luchtwegen kunnen gaan vernauwen. Mensen met astma reageren doorgaans sneller op metacholine dan mensen zonder astma. De hoeveelheid metacholine die nodig is om de FEV1-waarde met twintig procent te laten dalen, kan dus als maat gebruikt worden voor de ‘overprikkelbaarheid’ van de luchtwegen. Bij gezonde mensen is 150 µg metacholine of meer nodig om de FEV1-waarde twintig procent te laten dalen; bij veel mensen met astma is dat (veel) minder.
Ook kan de metacholinetest voor de patiënt leerzaam zijn: voelt hij een verandering van twintig procent in zijn luchtwegdoorgankelijkheid? Is dit het herkenbare gevoel van benauwdheid dat hij thuis ook wel eens heeft?
De arts kan de metacholinetest ook gebruiken om te helpen beslissen of het verantwoord is om de medicijnen af te bouwen of te stoppen.
Metacholine provocatietest.
Bijlage: Aandachtspuntenlijst Astma-anamnese
| Aard van de klachten |
|---|
| O piepen |
| O hoesten |
| O volzitten, rochelen |
| O kortademigheid |
| Patroon van de klachten |
|---|
| O episoden (hoe vaak, hoe lang) |
| O alleen bij verkoudheden? |
| O klachten tussen de episoden in (intervalklachten) |
| O bij intervalklachten: uitlokkende factoren. |
| Uitlokkende factoren |
|---|
| O allergisch: bepaalde bloemen, planten, dieren, evt. voedingsmiddelen. |
| O niet-allergisch: sigarettenrook, mist, vochtig weer, temperatuurswisselingen, 'luchtjes', emoties |
| O inspanning |
| O verkoudheid |
| Woning |
|---|
| O verwarming |
| O vochtig of droog? |
| O ventilatie |
| O huisdieren |
| Roken in huis |
|---|
| O door ouders |
| O door broers, zussen of andere familieleden |
| O door patiënt zelf |
| Familie- anamsese, astma/ allergie/ hooikoorts/ eczeem bij |
|---|
| O vader/moeder |
| O broers/ zussen. |
| Gebruik medicatie tot nu toe |
|---|
| O aard medicatie tot nu toe |
| O verbetering klachten op gebruikte medicatie? |
