Active surveillance
Bij active surveillance wordt gekozen om de ontwikkeling actief te volgen. Soms is het niet nodig om te opereren of te bestralen. De kanker groeit dan langzaam of vrijwel niet. Wel wordt dan door middel van regelmatig onderzoek de kanker goed in de gaten gehouden.

Bekijk deze video over actief volgen (actieve surveillance).
Operatie
Tijdens een operatie worden de prostaat, zaadblaasjes en eventueel lymfklieren verwijderd.
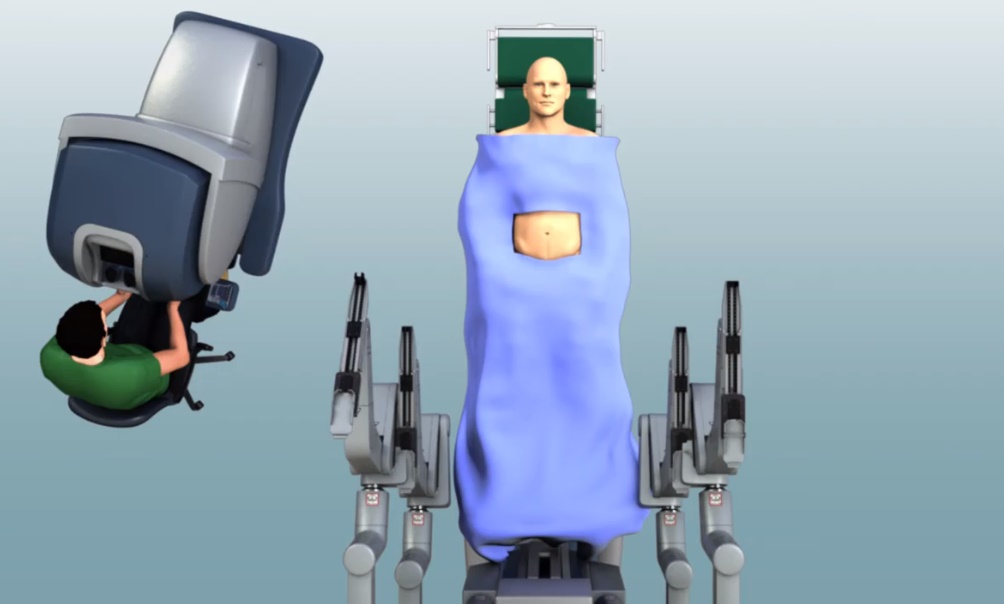
Bekijk deze video over de operatierobot.
Bestraling (radiotherapie)
Bestraling is de behandeling van kanker door middel van straling. Deze straling beschadigt het erfelijk materiaal van een cel, waardoor deze zich niet meer kan delen en uiteindelijk doodgaat. Bij het T3-stadium zal het behandeladvies bestralen zijn. Dit geeft een beter resultaat dan een operatie.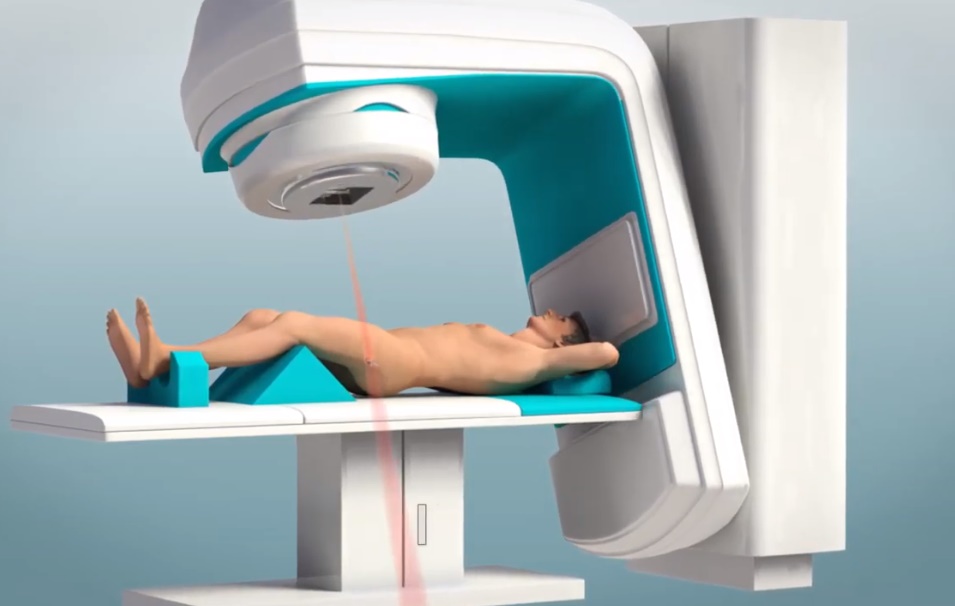

Bekijk deze video over uitwendige bestraling.
Hormonale therapie gecombineerd met bestraling
Hormonale therapie remt de groei van de kankercellen en wordt in bepaalde gevallen gecombineerd met radiotherapie.
Prostaatkanker is niet altijd te genezen, maar meestal is er dan toch een behandeling mogelijk; deze behandeling noemt men een palliatieve behandeling. Een palliatieve behandeling is erop gericht om de klachten te verminderen en de ziekte af te remmen.
Hormonale behandeling
Hormonale therapie remt de groei van de kankercellen. Eventuele klachten kunnen hierdoor verminderen.
Bekijk deze video over hormoontherapie.
Bestraling (radiotherapie)
Wanneer uitzaaiingen klachten geven, kunnen deze eventueel bestraald worden.
Chemotherapie
Dit is een behandeling met medicijnen die ingrijpen op het ontwikkelingsproces van de kankercellen en zo de celdeling remmen.
Afhankelijk van uw behandeling zijn de volgende patiëntenfolders voor u interessant:
Na het horen van de diagnose prostaatkanker komen er vaak veel vragen naar boven. Een veel voorkomende vraag is: “Hoe kies ik nu de juiste behandeling?” Ook volgens patiëntenorganisaties is dit de meest gestelde vraag. Een antwoord hierop kunnen we hier niet geven. Wij kunnen u wel advies geven hoe u het beste de keuze kunt maken.
Als u de keus heeft uit meerdere behandelingen, betekent dit dat welke behandeling u ook kiest, ze allemaal even goed zijn. U kunt in dat opzicht geen foute keuze maken. Wel heeft elke behandeling verschillende voor- en nadelen. Het is aan u om te bepalen welke voor u het zwaarste wegen.
Hiervoor is het belangrijk om te weten wat een behandeling inhoudt en wat deze voor- en nadelen zijn. U krijgt van zowel de uroloog als de radiotherapeut informatie over de mogelijke behandelingen. Mocht dit nog niet duidelijk zijn, dan kunt u altijd contact opnemen met de regieverpleegkundige oncologie: zij kan u altijd extra informatie of verduidelijking geven. Zij kan ook een afspraak voor u maken met de radiotherapeut-oncoloog als u meer wilt weten over bestraling. Het is belangrijk om bij uw keuze deskundige informatie in te winnen en daarna de voordelen, maar ook de nadelen van de behandelingen op een rijtje te zetten.
Inventariseren
- Om een overzicht te krijgen van alle plus- en minpunten kan het helpen om twee kolommen te maken: één met de voordelen en één met de nadelen. Vul deze kolommen dan in met wat voor u de voor- en nadelen zijn. Dit hoeft niet op een gestructureerde manier, maar werkt juist beter als u gewoon opschrijft wat bij u opkomt. Denk hierbij niet alleen aan lichamelijke, maar ook aan psychische en sociale punten. Op deze manier worden alle voor- en nadelen geïnventariseerd.
- Als alle voor- en nadelen geïnventariseerd zijn, gaat u ze vervolgens beoordelen. Dit doet u door cijfers (bijvoorbeeld van 1 tot 10) te geven aan elk plus- of minpunt om zo het belang van dat punt aan te geven. Zo blijkt welke punten voor u zwaar wegen en aan welke punten u minder waarde hecht.
- Het besluit dat u dan neemt, kunt u laten afhangen van de punten die u een hoog cijfer hebt gegeven, waarbij u de punten met lage cijfers negeert. Ook zou u de plus- en minpunten met een gelijk cijfer tegen elkaar kunnen wegstrepen.
- Als u dit voor elke mogelijke behandeling doet, kunt u zo inzicht krijgen in wat voor u belangrijk is, en dus zwaar weegt, en welke behandeling voor u de minste nadelen heeft.
- Deze methode kan u tot hulp zijn. Mocht u zelf op een andere manier tot een besluit komen, dan is dat net zo goed. Het gaat er uiteindelijk niet om hoe u tot een besluit komt, maar dat u een besluit kunt nemen waar u zelf achter kunt staan.
Tijdens en na de (curatieve en palliatieve) behandeling blijft u onder controle van uw behandelend specialist.
- Het aantal controles is afhankelijk van de behandeling. Het controleschema dat voor u geldt, zal met u worden besproken.
- Tijdens de controlebezoeken zal vooral besproken worden hoe het met u gaat, en of u klachten heeft.
- Heeft u vragen, stel deze dan gerust.
- U kunt worden gecontroleerd door de uroloog, de radiotherapeut-oncoloog of door de internist-oncoloog.
- Aansluitend op de controle bij uw specialist kunt u ook een afspraak krijgen met de regieverpleegkundige oncologie.