Tumoren in/bij de alvleesklier (PID): H3 Bijlage Alvleesklieroperatie Tumoren in/bij de alvleesklier (PID): H3 Bijlage Alvleesklieroperatie
- Isala
- Patiëntenfolders
- 6649-Tumoren in/bij alvleesklier (PID): H3 Bijlage Alvleesklieroperatie
Patiënten Informatie Dossier
Een operatie kan nodig zijn om tumoren of cysten in of rondom de alvleesklier te verwijderen. In dit hoofdstuk leest u meer over de operatie die onderdeel kan zijn van uw behandeling.
Voor het verwijderen van tumoren in of rondom de alvleesklier zijn twee soorten operaties mogelijk:
- Whipple/PPPD-operatie bij tumoren in de kop van de alvleesklier;
- Alvleesklierstaartoperatie bij tumoren of cysten die in de staart of het middendeel van de alvleesklier liggen.
Deze operaties zijn ingewikkeld en kunnen veel problemen veroorzaken. Maar Isala heeft een ervaren team voor de behandeling van alvleesklierkanker. Isala voldoet aan alle actuele kwaliteitseisen en volumenormen. Het percentage problemen veroorzaakt door deze operaties ligt bij Isala lager dan het landelijk gemiddelde. U bent bij ons dus in goede handen.
De Whipple/PPPD-operatie wordt ingezet voor het verwijderen van kwaadaardige tumoren in de kop van de alvleesklier, in de galwegen, in de twaalfvingerige darm of in de papil van Vater. De operatie wordt meestal uitgevoerd bij alvleesklierkanker van het type adenocarcinoom. De operatie kan ook worden ingezet voor meer zeldzame soorten vormen van de alvleesklierkanker zoals neuro-endocriene tumoren, IPMN, mucineus cystadenocarcinoom of pseudopapillaire tumoren. Een enkele keer zetten we deze operatie ook in bij maagkanker of darmkanker met doorgroei van tumoren in de alvleesklierkop.
Voor de vormen van alvleesklierkanker is op dit moment de Whipple/PPPD-operatie de enige kans op beter worden. Met chemotherapie en bestraling lukt het niet om de tumor helemaal weg te krijgen.
Soms krijgt een patiënt met alvleesklierkanker eerst chemotherapie en/of bestraling voor de operatie. Dit gebeurt alleen in studieverband bij de Preopanc studie en de Pelican studie.
Er zijn ook enkele niet-kwaadaardige ziektes die worden behandeld met de Whipple/PPPD-operatie:
- cysten in de kop van de alvleesklier en de galwegen;
- een blokkade van de uitgang van de galweg;
- chronische pancreatitis (ontsteking);
- pre-maligne gezwellen (gezwellen die op dit moment goedaardig zijn, maar na langere tijd kwaadaardig kunnen worden);
- verwondingen door een ongeval;
- grote galstenen in de kop van de alvleesklier (bijna nooit).
De operatie
Whipple/PPD-operatie
Tijdens deze operatie verwijdert de chirurg de kop van de alvleesklier, de hele twaalfvingerige darm, de galblaas en een deel van de galgang. Afhankelijk van de plaats en de grootte van de tumor, verwijdert de chirurg ook de onderkant van de maag. Dit noemen we de klassieke Whipple-operatie.
Meestal wordt een maagsparende operatie uitgevoerd. Dit noemen we de Whipple/PPPD-operatie. Het deel van de maag dat overblijft, de galwegen en de alvleesklier worden dan aan de dunne darm gehecht. Ook worden de omliggende lymfeklieren weggehaald.
Voor beide operaties gelden dezelfde mogelijke problemen na en dezelfde resultaten van de operatie.
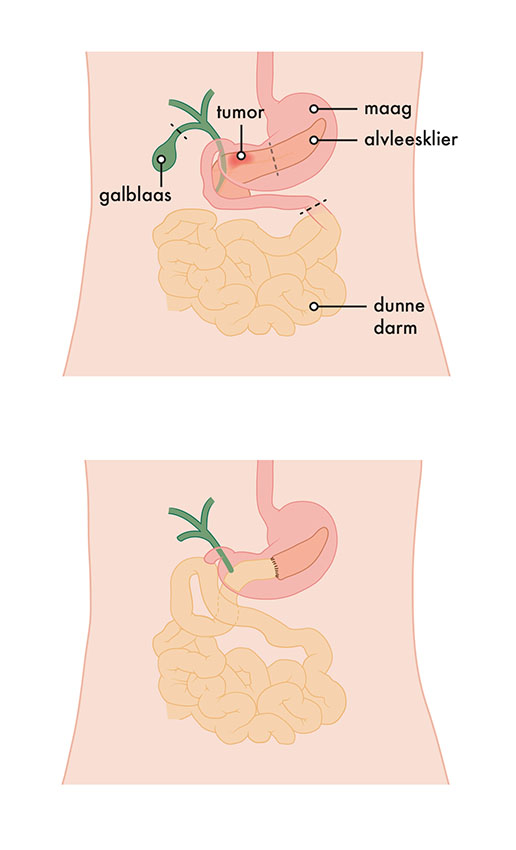
Afbeelding 1: Voor en na de Whipple-operatie (PPPD).
Alvleesklierstaartoperatie
Als tumoren in het middendeel of in de staart van de alvleesklier liggen, wordt de staart en vaak ook de milt verwijderd. De kop van de alvleesklier en de twaalfvingerige darm worden gespaard.
Soms kan de milt ook gespaard worden. Het verwijderen van de milt leidt namelijk levenslang tot een hoger risico op ontstekingen. Daarom krijgt u rondom de operatiedatum drie vaccinaties, elk jaar de griepprik en in de eerste twee jaren na de operatie elke dag een lage hoeveelheid antibiotica. U heeft voor of na de operatie een afspraak met een internist-oncoloog om dit te bespreken. Meer informatie vindt u ook in de folder ‘Leven zonder milt of met een slecht werkende milt’.
 Afbeelding 2: Situatie voor en na de alvleesklierstaartoperatie.
Afbeelding 2: Situatie voor en na de alvleesklierstaartoperatie.
Uw behandelplan
Om te bepalen welke ziekte u precies heeft, vinden er verschillende onderzoeken plaats. Denk aan bloedonderzoek, CT-scan of MRI-scan, echo, endo-echografie, PET-CT of punctie. De MDL-arts deelt met u de uitslagen hiervan. Daarna bespreken verschillende artsen de uitslagen in het multidisciplinaire overleg. Hier zijn alle artsen en medewerkers bij aanwezig die betrokken zijn bij uw behandeling. Tijdens deze bespreking wordt ook een behandelplan voor u opgesteld, dat met u besproken wordt op de polikliniek. Voor elke behandeling moet u persoonlijk toestemming geven. U mag natuurlijk op een later moment ook terugkomen op uw besluit.
Als het technisch mogelijk is, er geen uitzaaiingen op de scan te zien zijn en uw conditie voldoende is voor een grote operatie, adviseren wij u een operatie voor het verwijderen van de alvleeskliertumor. Het doel van deze operatie is om u beter te maken (curatieve intentie).
Als uit de onderzoeken blijkt dat beter worden helaas niet meer mogelijk is, kan de tumor niet worden verwijderd. Soms wordt dan met een operatie een nieuwe verbinding (bypass) aangelegd, om de gal af te voeren naar de darm. Als de maaguitgang dicht dreigt te worden gedrukt, wordt een verbinding gemaakt van de maag naar de dunne darm. Daardoor kunt u wel eten en drinken.
Deze behandeling noemen we palliatief, u wordt niet meer beter. Wel kan met chemotherapie vaak enige levensverlenging bereikt worden.
Belangrijk om te weten
- De PPPD/Whipple-operatie duurt meestal rond de 6 uur, maar kan langer duren afhankelijk van de omstandigheden. De operatie duurt meestal korter als blijkt dat de tumor helaas toch niet verwijderd kan worden.
- De alvleesklierstaartoperatie duurt meestal rond de 2,5 uur.
- De door u opgegeven contactpersoon wordt tijdens de operatie op de hoogte gehouden van de voortgang via de afdeling Familiebegeleiding.
- Meteen na de operatie belt de chirurg uw contactpersoon. Aan het eind van de dag spreekt u zelf met de chirurg op de Intensive care, als u weer goed wakker bent.
- De operatie vindt plaats onder algehele narcose. Ook wordt meteen voor de narcose door de anesthesioloog een ruggenprik geplaatst (epiduraal) voor een zo goed mogelijke pijnbestrijding in de buik en rond het wondgebied in de eerste dagen na de operatie.
- De operatie vindt meestal plaats via een snede dwars in de bovenbuik (open techniek). Soms wordt de operatie uitgevoerd via een kijkoperatie met enkele kleine sneetjes (laparoscopische techniek). Afhankelijk van een aantal technische factoren wordt er gekozen voor een open of een laparoscopische operatie. Dit wordt voor de operatie bepaald op de polikliniek. Bij 1 op de 10 patiënten wordt tijdens een kijkoperatie besloten om alsnog een grote snede te maken.
- De precieze grootte en plek van de tumor is van tevoren op de scans vaak moeilijk te zien. De chirurg adviseert een operatie als hij denkt de tumor helemaal te kunnen verwijderen. Soms valt dit tegen en blijkt tijdens de operatie dat de tumor is ingegroeid in belangrijke grote bloedvaten (zoals de poortader naar de lever en/of de hoofdslagader naar de darm). Deze lopen direct achter de alvleesklier langs. Ook wanneer in de buik onverwacht kleine uitzaaiingen op het buikvlies gevonden worden, breekt de chirurg de operatie af en wordt de tumor niet verwijderd.
- Bij beperkte ingroei in de poortader kan er een klein stukje poortader mee verwijderd worden. De schade aan de poortwachter wordt tijdens de operatie hersteld.
- Bij uitgebreidere ingroei in de bloedvaten kan de tumor niet helemaal weggehaald worden. Daardoor houden we geen schone snijranden over en blijft er ziek weefsel achter. Dan wordt besloten de operatie af te breken, de tumor niet te verwijderen en de buik weer te sluiten na het maken van een eventuele bypass. Het heeft geen zin om de operatie uit te voeren als er ziek weefsel achter blijft in uw buik. Daardoor kunnen er voor u onnodige grote risico’s ontstaan.
- Als de tumor niet kan worden verwijderd, wordt er soms een nieuwe verbinding tussen de galgang en de dunne darm aangelegd. Daardoor kan de gal onbelemmerd afvloeien. Dit noemen we een gal-bypass. Een plastic stent, die voor dit doel meestal van tevoren al geplaatst is, kan namelijk na enige tijd verstoppen en problemen veroorzaken.
- Bij een hoge kans op een afsluiting van de twaalfvingerige darm wordt er ook een omleiding van de dunne darm naar de maag gelegd. Dit noemen we een maag-bypass. Zo kunt u zo lang mogelijk gewoon blijven eten.
- De verwijderde weefsels worden altijd opgestuurd voor onderzoek naar de patholoog. Hierbij wordt nauwkeurig bekeken of de tumor compleet verwijderd is, en of er uitzaaiingen aanwezig zijn in de lymfeklieren. Ongeveer een week na de operatie is de uitslag bekend. Uw arts deelt de uitslag zo snel mogelijk met u en uw familie.
- Twee ervaren en gespecialiseerde chirurgen of een chirurg en een chirurg-in-opleiding voeren samen deze operaties uit. Zij worden bijgestaan door een deskundig team van operatieassistenten, anesthesiologen en intensive care artsen. U wordt bijna altijd geopereerd door de chirurg die u ook gesproken heeft op de polikliniek. Als een andere chirurg u opereert, maakt u uiteraard voor de operatie eerst kennis met elkaar.
- De wachttijd tot deze operatie is gemiddeld drie tot vijf weken. Wij begrijpen dat u het liefst zo snel mogelijk geholpen wilt worden. We doen ons uiterste best om de operatie zo snel mogelijk in te plannen. Meestal komen we toch uit op deze wachttijd, omdat de operatie door twee chirurgen moet worden uitgevoerd én de operatie lang duurt. De wachttijd is vergelijkbaar met andere ziekenhuizen. Wij kunnen ons voorstellen dat u hier onrustig van wordt. Maar deze wachttijd heeft geen invloed op uw levensverwachting (prognose).
Als u voor de operatie verschijnselen van geelzucht heeft gekregen door de tumor, wordt voor de operatie altijd een stent (plastic of metalen buisje) in de galgang geplaatst door de MDL-arts. Hierdoor neemt de geelzucht af en verdwijnt eventuele jeuk. In de wachttijd tot de operatie kan deze stent verstoppen. U krijgt dan meestal hoge koorts.
Voorbereiding
Preoperatief onderzoek
Voor uw operatie heeft u een afspraak op de afdeling Preoperatief onderzoek. Om u goed voor te bereiden op de operatie vult u een vragenlijst in en heeft u een gesprek met de apothekersassistente (als u medicijnen gebruikt), de anesthesioloog en de verpleegkundige. U spreekt hen alle drie apart. De anesthesioloog geeft u uitleg over de vorm van anesthesie die tijdens de operatie gebruikt wordt. Ook krijgt u uitleg over de pijnbestrijding. De totale afspraak duurt ongeveer een uur.
Gebruikt u een van de volgende bloedverdunners: Ascal(acetylsalicylzuur), Sintrom (acenocoumarol), Marcoumar (fenprocoumon) of Plavix (clopidogrel)? Dan is het belangrijk om met de chirurg en de anesthesioloog af te spreken of u deze moet stoppen en eventueel tijdelijk andere bloedverdunners moet gebruiken (Fraxiparine).
Medicijn Somatuline
Ongeveer 3 tot 5 dagen voor de operatie krijgt u thuis een injectie in uw bil of been toegediend met Somatuline®. Dit is een medicijn, dat de risico’s van een eventuele naadlekkage helpt te verminderen doordat het de aanmaak van alvleeskliersappen remt. Somatuline® kan de volgende bijwerkingen geven:
- pijn op injectieplaats, soms samengaand met roodheid, zwelling (knobbeltje) of gevoeligheid;
- darmklachten waaronder diarree of dunne ontlasting, buikpijn, winderigheid en vettige ontlasting;
- verandering in bloedsuikerspiegel (daling of stijging).
Het effect van Somatuline® houdt een maand aan. De injectie wordt toegediend door een gespecialiseerd verpleegkundige van Somacare® thuiszorgservice. Wanneer u weet wanneer u geopereerd wordt, laat u dit weten aan de Isala apotheek. Dit kan door te mailen naar zvz@isala.nl of te bellen naar 088-6245474, keuze 3. Dit telefoonnummer is te bereiken vanaf 09:30 tot 11:30 uur en van 14:00 tot 16:00 uur. De Isala Apotheek geeft vervolgens Somacare® de opdracht om de toediening te verzorgen. Somacare® neemt contact met u op om een datum en tijd af te spreken (3 tot 5 dagen voor de operatie).
Eten en drinken
Nadat bij u kanker is vastgesteld, meldt de regieverpleegkundige u meteen aan bij de diëtist. Als het nodig is, krijgt u voor de operatie drinkvoeding voorgeschreven. Dit gebeurt bij veel gewichtsverlies in korte tijd of bij ondervoeding.
Gezonde leefstijl
In de wachttijd tot aan de operatie is het verstandig gezond te eten, voldoende te slapen en dagelijks te bewegen (maak bijvoorbeeld een wandeling). Wij raden u aan om geen alcohol te drinken en te stoppen met roken, mocht dat voor u gelden.
Ademhalingsoefening
Door de wond, de pijn en door de narcose is uw ademhaling niet precies zoals voor de operatie. U ademt minder diep in, dus ook minder vanuit de buik. Uw ademhaling is daardoor ook korter. Omdat u anders ademt, kan het voorkomen dat er slijm in de luchtwegen blijft zitten. Er kunnen dan makkelijker bacteriën in het slijm komen. Dat kan een ontsteking van de longen veroorzaken.
Een oefening om dit te voorkomen, is dat u probeert te hoesten. In de longen wordt slijm (sputum) gemaakt. In dit sputum zitten afvalstoffen die uit de longen moeten worden verwijderd. Door te hoesten, wordt het sputum uit de longen verwijderd.
Na de operatie komt de fysiotherapeut bij u op de afdeling. De fysiotherapeut doet de ademhalingsoefening met u, die u na de operatie regelmatig moet herhalen.
Thuis alvast oefenen
Wij raden u aan om de ademhalingsoefening in de dagen voor de operatie thuis al te doen. Dan gaat de oefening na de operatie in het ziekenhuis gemakkelijker.
Het is belangrijk dat u na de operatie zo snel als u kunt begint met de ademhalingsoefening. Als het van de verpleegkundige mag, gaat u dan bij het doen van de oefening rechtop in bed zitten. U kunt dan beter ademhalen.
Zo doet u de ademhalingsoefening:
- Adem rustig en diep in door de neus.
- Houd dit 2 seconden vast.
- Adem dan rustig uit door de mond, zo lang mogelijk.
- Herhaal dit 3 tot 5 keer achter elkaar.
- Hierna probeert u te hoesten. Druk daarbij de handen of een kussentje stevig tegen de operatiewond.
- U kunt het kussentje ook gebruiken als u plotseling moet niezen, overgeven, hikken of als u lacht. Plaats dan het kussentje op de wond en druk dit er tegenaan. Dat vermindert de pijn.
U kunt om een kussentje vragen als u dat nodig heeft. Leg het kussentje naast u in bed, dan kunt u het makkelijk pakken.
Met vragen over deze oefening kunt u terecht bij de verpleegkundige op de afdeling.
Wanneer u in de wachttijd tot aan de operatie (toenemende) buikpijn, hoge koorts, koude rillingen of ontkleurde ontlasting krijgt, moet u contact opnemen met de regieverpleegkundige 088 624 27 87 (tijdens kantooruren) of direct naar de Spoedeisende hulp komen (buiten kantooruren).
Opname
U wordt meestal de middag voor de operatiedag opgenomen (onder andere voor bloedonderzoek).
De volgende ochtend wordt u vanaf ongeveer 8.00 uur voorbereid op de operatie. U krijgt een rustgevend medicijn vlak voordat u naar de operatiekamer gaat. U spreekt de chirurg, zijn team en de anesthesioloog van tevoren kort op de operatiekamer. Op de operatiekamer wordt u aangesloten op allerlei slangen en apparatuur.
Bij opname zijn wij verplicht de vraag te stellen of u gereanimeerd wenst te worden in geval van een onverwachte hartstilstand tijdens uw opname in het ziekenhuis. Reanimatie betekent hartmassage en vaak ook beademing. Uw wens wordt vastgelegd in uw medisch dossier, zodat daar geen misverstand over kan bestaan.
Na de operatie
Na de operatie gaat u naar de Intensive care voor één of twee dagen (zelden langer). Als alles goed gaat, gaat u vervolgens naar de Medium Care of de verpleegafdeling. Meteen na de operatie heeft u verschillende lijnen en slangen aan uw lichaam:
- Een slang door de neus naar uw maag. Hiermee worden maag- en darmsappen afgevoerd. Deze wordt binnen een week verwijderd, als het kan.
- Een infuus in uw hals. Via dit infuus krijgt u vocht en medicijnen.
- Een slang (voedingssonde) in uw neus voorbij de maag in de dunne darm waardoor u voeding krijgt. Uitgebreide informatie hierover vindt u in de diverse folders over sondevoeding.
- Twee drains in het wondgebied voor de afvoer van wondvocht en bloed.
- Een dun slangetje in uw rug voor de pijnbestrijding (epiduraalkatheter).
- Een blaaskatheter voor de afvoer van urine. Deze wordt verwijderd, nadat het epiduraalkatheter is verwijderd.
- Een infuus in de arm of hand voor het geven van vocht en medicijnen.
Tijdens de dagelijkse ochtendvisite door de zaalarts en de verpleegkundige wordt besproken hoe het met u gaat. Een ervaren chirurg is elke dag beschikbaar voor de zaalarts om te overleggen als dat nodig is. Regelmatig komt de chirurg ook bij u persoonlijk op bezoek aan bed.
Pijnstilling
De eerste vier dagen krijgt u steeds pijnstilling via een dun slangetje in uw rug (epiduraalkatheter). Hierna wordt deze verwijderd en krijgt u andere vormen van pijnstilling (spuiten of tabletten).
Wond
De wond bij een open operatie is gesloten met nietjes. Als de wond normaal beter wordt, worden deze nietjes tien tot twaalf dagen na de operatie verwijderd.
De eerste dagen lekt er vaak wat vocht uit de wond. Dit is normaal.
Bij een kijkoperatie worden meestal oplosbare hechtingen gebruikt voor de wondjes.
Drains
In de buik bevinden zich na de operatie twee slangetjes, die het wondvocht uit de buik naar buiten afvoeren.
Tijdens de eerste dagen is bloederig vochtverlies normaal. Eventuele lekken van darm-, lymfe-, gal-, of alvleeskliervocht kan hiermee worden gecontroleerd en naar buiten afgevoerd.
Als er alvleeskliersap of gal lekt, moeten de drains langer blijven zitten.
Eten en drinken
De eerste periode na de operatie kunt u nog niet veel eten. Daarom krijgt u vloeibaar eten via een sonde. Zodra uw maagpassage op gang komt, krijgt u langzaamaan weer eten zonder sonde. Dit wordt steeds verder uitgebouwd naar normale vaste voeding.
De ontlasting komt in de week na de operatie langzaamaan weer op gang. De meeste patiënten ervaren het langzaam op gang komen van de maag als het meest vervelende van de operatie. Soms kan dit enkele weken duren. Zolang de maag niet op gang is, blijft er een voedingssonde in de maag.
Via de maagsonde komt het eten meestal door de voedingssonde terecht in de dunne darm. Soms lukt dit niet en moet eten via een infuus in de bloedbaan worden gegeven via een infuus. Dit noemen we totale parenterale voeding (TPV).
Bewegen
In de eerste dagen na de operatie kunt u beperkt bewegen. Met hulp van de verpleging probeert u regelmatig uit bed te komen. Dit helpt problemen als longontsteking, longembolie (bloedstolsel in een longader) en trombose (bloedstolsels in de benen) te voorkomen. Om diezelfde reden krijgt u elke dag 's avonds een onderhuidse spuit met Fraxiparine (bloedverdunner).
Ligduur
Als er geen problemen optreden, blijft u meestal tussen de negen en veertien dagen in het ziekenhuis. Bij ernstige problemen kan dit ook (veel) langer zijn.
Weer naar huis
U mag weer naar huis:
- als u voelt dat u in staat bent om naar huis te gaan;
- als u voldoende voeding binnenkrijgt;
- en als u geen of weinig pijn meer heeft.
Natuurlijk wordt de definitieve beslissing of u naar huis mag in overleg met u genomen door de zaalarts op de afdeling samen met uw eigen chirurg.
Medicijnen
Bij ontslag krijgt u een recept voor medicijnen (alvleesklier-enzymcapsules) mee en Fraxiparine-spuitjes voor vier weken (ter voorkoming van trombose).
Zorg thuis
De alvleesklieroperatie is een grote operatie. Beter worden kost dus tijd. Als u na de ziekenhuisopname zorg thuis nodig heeft, kan de transferverpleegkundige van Isala u helpen bij het regelen van zorg thuis. In de folder ‘Zorg na ziekenhuisopname’ leest u hier meer over.
Leefregels na de operatie
Als u weer thuis bent na de operatie is het belangrijk dat u zich aan een aantal leefregels houdt. Hierdoor verkleint u de kans op problemen en geeft u uw lichaam de mogelijkheid om goed beter te worden. De leefregels die gelden zijn:
Wondzorg
- Vanaf de tweede dag na de operatie kunt u douchen (zonder zeepproducten totdat de wond volledig genezen is).
- Baden en zwemmen mag pas wanneer de wond weer helemaal genezen is, normaal gesproken is dat na ongeveer 14 dagen.
- Meteen onder het litteken is een klein gebied van de buikhuid blijvend gevoelloos. Dit is normaal na deze operatie. Ook kan onder de wond onderhuids een richel voelbaar zijn. Dit is littekenweefsel en wordt uiteindelijk soepeler.
- U hoeft het verband van uw wond alleen te vernieuwen als de wond doorlekt. Als de wond droog is, mag de pleister eraf. Bij ernstige lekkage neemt u contact op met de regieverpleegkundige.
Conditie
De eerste tijd na deze zware operatie zult u zich moe en slap voelen. Uw conditie komt langzaamaan terug, maar dat kost soms wel een paar maanden. Zelden ervaart u slaapproblemen of voelt u zich depressief. Als u er wel last van heeft, gaat dit na 1-2 maanden weer over.
Activiteiten
De eerste vier tot zes weken na de operatie is het verstandig om rustig aan te doen zodat de wond goed beter kan worden. U kunt in deze weken lichamelijke inspanning beter vermijden, zoals sporten, fietsen, zwaar tillen of een lange wandeling. Seksuele activiteit mag weer, als u zich voldoende aangesterkt voelt.
Eten en drinken
- Om goed op gewicht te blijven is het belangrijk dat u voldoende voedingsstoffen binnenkrijgt. Eet gevarieerd en drink voldoende. Een diëtist kan u hier eventueel bij helpen.
- Na een Whipple-operatie kan het nodig zijn om vaker kleinere maaltijden te nemen, in plaats van de normale drie grote maaltijden.
- Bij iedere maaltijd moet u de voorgeschreven alvleesklier-enzymcapsules innemen. Het recept hiervoor krijgt u mee naar huis bij ontslag. Deze helpen de darmen bij de vetvertering.
Wanneer moet u contact opnemen?
Neem contact op met uw arts als u thuis last krijgt van koorts, ernstige buikpijn, nabloeding of een zwelling of roodheid bij de wond. Ook als u last krijgt van benauwdheid of problemen met ademhalen of een rood gezwollen been heeft, moet u een arts waarschuwen. U kunt ook direct naar de Spoedeisende hulp van Isala komen.
Mogelijke problemen na de operatie
Algemene problemen
Bij elke grote buikoperatie is er kans op algemene problemen. Dit zijn bijvoorbeeld wondontsteking, blaasontsteking, trombose, longontsteking, longembolie, verklevingen of een maagzweer. Meestal kan dit met medicijnen worden behandeld. Bij een wondinfectie moet soms een deel van de nietjes worden verwijderd en wordt de open wond dagelijks schoongespoeld.
Naadlekkage
Een ernstig probleem dat na een Whipple-operatie kan ontstaan, is een lekkage bij de verbinding van de geopereerde organen (naadlekkage). Er lekt dan alvleeskliersap, maagsap, dunne darmsap of gal in de buik. Als dat gebeurt ontstaat er vaak een ernstige ontsteking in het operatiegebied, soms met abcesvorming en zelden met een acute bloeding. In Isala is de kans op een ernstige naadlekkage van de alvleesklier, maag of galweg 5-10%.
Bij een lekkage is het belangrijk dat de drains het lekkende vocht in de buik helemaal naar buiten afvoeren. Daardoor kan de ontsteking zonder operatie of andere behandeling beter worden. Als dit onvoldoende gebeurt, kunt u heel ziek worden. Soms leidt dit tot een heropname op de Intensive care. U krijgt dan altijd antibiotica. Vaak krijgt u dan een extra drain via een punctie in de buik. Soms moet u opnieuw worden geopereerd.
Naadlekkages worden uiteindelijk meestal vanzelf beter, maar dit kan soms vele weken duren. Totdat de naadlekkage beter is, blijft de drain in de buik om de rest van het lekkende vocht naar buiten af te voeren.
Heel zelden is de naadlekkage van de alvleesklier niet met extra drains onder controle te krijgen en wordt u ernstig ziek. Dan moet soms ook de staart van de alvleesklier met een operatie worden verwijderd. Dit heeft als gevolg dat u voor altijd afhankelijk van insuline bent (diabetespatiënt).
Vertraagde maagontlediging
Na de operatie leegt de maag zich soms tijdelijk onvoldoende. Hierdoor wordt het eten moeilijk en kunt u misselijk zijn. Een andere naam hiervoor is vertraagde maaglediging of gastroparese. Dit gebeurt bij ongeveer 1 op de 3 patiënten. Dit gaat vanzelf over, maar u krijgt dan tijdelijk sondevoeding via de voedingsslang. Soms duurt dit een aantal weken en blijft u daarom langer in het ziekenhuis.
Chyluslekkage
Via de drains kan er lymfevocht (chylus) vanuit het wondgebied in de buik naar buiten lekken. Dit gaat vanzelf weer over, maar moet tijdelijk worden ondersteund met extra vocht en een aangepast dieet (of sondevoeding).
Nabloeding
Een nabloeding kan optreden in de eerste twee weken na de operatie. Soms is hiervoor een operatie nodig, maar meestal stopt de bloeding vanzelf. Vaak is wel een bloedtransfusie nodig. Heel zelden treedt een nabloeding pas na enkele weken op (meestal samen met een langer bestaande naadlekkage) en kan dan ernstig zijn.
Re-operatie of andere procedures
In geval van een ernstige probleem kan opnieuw een operatie of een andere behandeling nodig zijn (zoals een endovasculaire procedure, endoscopie, punctie of drainplaatsing).
Operatiesterfte (mortaliteit)
Er is een kleine kans (2%) om aan de operatie te overlijden als er ernstige problemen optreden. Dit risico is relatief wat hoger voor oudere mensen met een beperkte conditie en met andere aandoeningen, zoals hart- of longziekten.
Mogelijke latere gevolgen van de operatie
Vetdiarree
Vetdiarree kan ontstaan doordat de vertering van vet minder goed gaat. Voor een goede vertering van vetten zijn enzymen uit alvleeskliersap en galvloeistof nodig. Door een tekort aan de enzymen wordt vet minder goed verteerd. U kunt dan last hebben van dunne, vettige ontlasting en ondergewicht. Om dit tekort aan te vullen, krijgt u een recept voor enzym-capsules. Deze moet u voortaan altijd bij iedere maaltijd innemen.
Gewichtsverlies
De meeste patiënten verliezen gewicht (5-10%) in de weken meteen na de operatie. Normaal gesproken komt u na 1-2 maanden weer terug op uw oorspronkelijke gewicht.
Dumpingsyndroom
Het dumpingsyndroom kan ontstaan bij mensen bij wie ook een deel van de maag verwijderd is. Eten komt bij hen veel sneller dan normaal in de dunne darm terecht. Dit kan klachten veroorzaken als een vol gevoel, darmkrampen, diarree, hartkloppingen, duizeligheid, trillen en zweetaanvallen.
Diabetes (suikerziekte)
Wanneer een deel van de alvleesklier verwijderd is, ontstaan soms problemen met de bloedsuikerspiegel. Dan is insuline-medicatie nodig. De alvleesklier speelt namelijk een belangrijke rol bij het regelen van de bloedsuikerspiegel. Vooral mensen met overgewicht, pancreatitis (alvleesklierontsteking) of al bestaande ouderdomsdiabetes hebben een verhoogd risico. Wij raden u aan om uw suikerspiegel regelmatig door de huisarts te laten controleren. Patiënten die voor de operatie al suikerziekte hadden, hebben na de operatie vaak (meer) insuline nodig.
Wondproblemen
Wondproblemen zoals een littekenbreuk, kunnen bij klachten hersteld worden met een operatie.
Verklevingen
Verklevingen kunnen leiden tot een darmverstopping (obstructie). Soms is een operatie nodig om de verstopping op te heffen.
Koude rilling en koorts
Soms kunt u zo nu en dan korte tijd een koude rilling en hoge koorts ervaren. Dit kan komen doordat bacteriën vanuit de darm via de galgang in het bloed terecht komen. Dit duurt normaal kort en heeft geen gevolgen. Als de hoge koorts blijft, moet u contact opnemen met uw arts of u kunt direct naar de Spoedeisende hulp van Isala komen voor behandeling met antibiotica.
Nabehandeling en controles
Chemotherapie
De uitslagen van het pathologisch onderzoek worden ruim een week na het onderzoek besproken in het multidisciplinaire overleg. Soms wordt na een succesvolle operatie een aanvullende behandeling met chemotherapie geadviseerd. Deze behandeling is als het ware preventief, om de kans te verkleinen dat de kanker later weer terugkomt. De internist-oncoloog voert deze behandeling uit en gaat hierover met u in gesprek..
Als beter worden niet meer mogelijk is, kan er palliatieve chemotherapie en soms bestraling worden gegeven. Dat hangt af van uw conditie. Hiermee kan uw levensverwachting worden verlengd.
Coeliakus-blokkade
Als de tumor niet verwijderd kan worden en u ernstige buik- of rugpijnklachten heeft door verdergaande groei van de tumor, kan een coeliakus-blokkade worden geplaatst. Via een eenmalige prik in de rug krijgt u dan pijnstilling die langere tijd werkt.
Controles
- De eerste nacontrole op de polikliniek volgt enkele weken na de operatie bij uw chirurg. De chirurg controleert uw wond en vraagt hoe het met u gaat.
- Vervolgens komt u elk half jaar op controle bij de verpleegkundig specialist. Dit doet u vijf jaar lang.
- Behalve bij ernstige klachten of alarmverschijnselen, worden voor deze controles in principe geen reguliere scans of andere onderzoeken verricht. Uit wetenschappelijk onderzoek blijkt dat dit geen meerwaarde heeft. Als er hardnekkige of nieuwe problemen ontstaan, wordt u weer door de chirurg gezien.
Levensverwachting
Als patiënt verwacht men dat de arts een realistisch beeld van de levensverwachting (prognose) schetst. Over het algemeen is alvleesklierkanker (van het type adenocarcinoom) qua prognose een van de slechtste soorten kanker. Meestal wordt de tumor pas laat ontdekt, omdat er nog geen verschijnselen zijn. Bij dit type tumor is na een succesvolle alvleesklieroperatie na vijf jaar slechts 1 op de 5 patiënten nog in leven. Dus ook al is de operatie succesvol, de meeste mensen krijgen na verloop van tijd uitzaaiingen waar ze uiteindelijk aan overlijden.
Voor een niet te behandelen, uitgezaaide of niet te verwijderen alvleesklierkanker van dit type is de levensverwachting heel beperkt. Voor meer zeldzame soorten alvleesklierkanker (zoals neuro-endocriene tumoren, pseudopapillaire tumoren, IPMN) en voor kanker van de papil van Vater en van de twaalfvingerige darm geldt een betere prognose. Een heel enkele keer wordt een verdachte tumor verwijderd, die achteraf goedaardig blijkt te zijn. In dat geval is de levensverwachting natuurlijk heel goed.
Wetenschappelijk onderzoek
Isala neemt voortdurend deel aan landelijke wetenschappelijke studies naar nieuwe behandelingen. Uw chirurg vertelt u of u hiervoor in aanmerking komt.
Meer informatie
Voor aanvullende informatie, kunt u terecht op de websites:
