Baarmoederhalskanker (PID): H2 Baarmoederhalskanker en onderzoeken Baarmoederhalskanker (PID): H2 Baarmoederhalskanker en onderzoeken
- Isala
- Patiëntenfolders
- 7210-Baarmoederhalskanker (PID): H2 Baarmoederhalskanker en onderzoeken
Patiënten Informatie Dossier
Kanker is een verzamelnaam voor meerdere aandoeningen. Baarmoederhalskanker is er één van. Kanker is een kwaadaardig gezwel.
Kwaadaardig betekent:
- dat een gezwel in de omliggende weefsels groeit en deze beschadigt, waardoor klachten kunnen ontstaan;
- dat het gezwel steeds blijft groeien, waardoor het op de plaats waar het zich bevindt, steeds meer schade aanricht;
- dat het gezwel kan uitzaaien: uit het gezwel kunnen cellen naar andere plaatsen in het lichaam worden vervoerd, waar ze tot nieuwe gezwellen kunnen uitgroeien (metastasen). Er zijn goedaardige en kwaadaardige gezwellen (tumoren). Alleen bij kwaadaardige tumoren is er sprake van kanker.
Baarmoederhalskanker
Baarmoederhalskanker (cervixcarcinoom) is kanker van het slijmvlies van de baarmoederhals. Bij het voorstadium van baarmoederhalskanker bevinden zich afwijkende cellen in de baarmoederhals. Dit voorstadium kan spontaan genezen of worden verwijderd door een kleine operatie aan de baarmoedermond. Dit heet een lisexcisie of conisatie.
Hoe baarmoederhalskanker behandeld wordt, is afhankelijk van het stadium van de baarmoederhalskanker:
- een operatie waarbij de baarmoeder en eventueel de eierstokken worden verwijderd;
- bestraling en/of chemotherapie of warmtetherapie.
Ook de kans op genezing is afhankelijk van het stadium.
Wat is baarmoederhalskanker en bij wie komt het voor?
Baarmoederhalskanker is kanker die ontstaat in de cellen van het slijmvlies in het overgangsgebied van de baarmoederhals en de baarmoedermond (afbeelding 1).
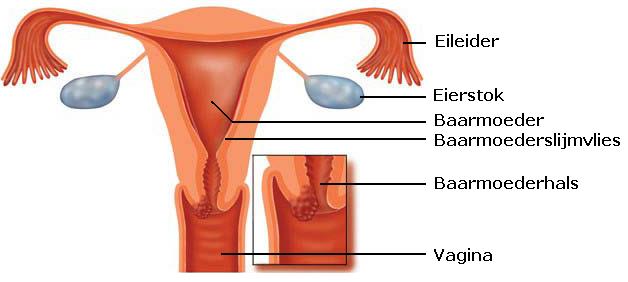
Baarmoederhalskanker komt voor bij vrouwen van alle leeftijden, maar het meest bij vrouwen van 35 tot 50 jaar. Elk jaar krijgen in Nederland ongeveer 700 vrouwen baarmoederhalskanker.
Bij baarmoederhalskanker speelt het humaan papillomavirus (HPV) een rol. Dit virus is zeer besmettelijk. HPV komt bij veel vrouwen voor: ongeveer 80 procent van de vrouwen krijgt ooit een HPV-infectie. Vaak ruimt het lichaam dit virus vanzelf binnen twee jaar weer op.
Baarmoederhalskanker blijkt vaker voor te komen bij vrouwen die roken dan bij vrouwen die niet roken. Roken beïnvloedt mogelijk het afweersysteem van het lichaam waardoor het humaan papillomavirus eventueel baarmoederhalskanker kan veroorzaken.
Hoe ontstaat baarmoederhalskanker?
De cellen in de baarmoederhals delen zich voortdurend; er bestaat dan ook een evenwicht tussen de opbouw en de afbraak van het slijmvlies in de baarmoederhals. Bij ontregeling van de deling van deze cellen kunnen er enkele afwijkende cellen ontstaan. Dit is geen kanker. Meestal worden deze afwijkingen veroorzaakt door een ontsteking of infectie (bijvoorbeeld met HPV). Deze afwijkende cellen verdwijnen vaak vanzelf. Als er echter steeds meer afwijkende cellen ontstaan, spreekt men bij een kleine afwijking van een voorstadium van baarmoederhalskanker. Komen er nog meer afwijkende cellen, dan ontstaat er overmatige groei en kan baarmoederhalskanker ontstaan. Dit proces van afwijkende cellen (naar een voorstadium) van kanker verloopt heel langzaam en kan wel tien tot vijftien jaar duren.
Uitzaaiingen bij baarmoederhalskanker
Baarmoederhalskanker kan zich op verschillende manieren uitbreiden:
- door directe doorgroei in de omgeving;
- door uitzaaiingen in de lymfbaan;
- door uitzaaiingen in het bloed.
Als de kanker groeit, kan hij doordringen in de onderliggende spierlaag van de bekkenbodem, in de schede of in de baarmoeder. In een later stadium ook in de blaas, de endeldarm of de buikholte. Er kunnen ook tumorcellen losraken en via de lymfe en/of het bloed worden verspreid. Zo ontstaan uitzaaiingen. Bij baarmoederhalskanker gebeurt dit vooral via het lymfstelsel. Verspreiding via het bloed treedt bij baarmoederhalskanker minder vaak op en dan pas in een later stadium. Dan kunnen uitzaaiingen ontstaan in de longen, de botten of de lever.
Wat zijn de klachten bij baarmoederhalskanker?
Afwijkingen aan de cellen van de baarmoederhals geven in het begin geen klachten. Het eerste verschijnsel dat u zelf kunt opmerken is een bloederige of bruinige, riekende afscheiding, buiten de gewone menstruatiecyclus, of bloedverlies tijdens of vlak na geslachtsgemeenschap. Dit noemen we ook wel een contactbloeding.
Inwendig onderzoek en uitstrijkje
Uitstrijkje
Sinds 2017 is het bevolkingsonderzoek vernieuwd. Het uitstrijkje wordt nog steeds gemaakt in de huisartsenpraktijk. Maar wordt nu in het laboratorium onderzocht op de aanwezigheid van het hoog risico humaan papillomavirus (HPV). Zit er HPV in het uitstrijkje? Dan wordt hetzelfde uitstrijkje beoordeeld op afwijkende cellen. HPV is het virus dat op lange termijn baarmoederhalskanker kan veroorzaken. Door deze nieuwe manier van testen is het eerder duidelijk of vrouwen risico lopen op baarmoederhalskanker. Ook krijgen vrouwen vanaf 2017 bij de herinnering voor het bevolkingsonderzoek, de mogelijkheid een zelfafnameset aan te vragen. Hiermee kunnen vrouwen zelf materiaal afnemen.
Als er in het uitstrijkje wel HPV wordt gevonden, maar geen afwijkende cellen, dan worden vrouwen voor de zekerheid zes maanden later weer onderzocht op afwijkende cellen. Dit kan door opnieuw een uitstrijkje te laten maken bij de huisarts.
Inwendig onderzoek
Bij klachten of verdenking op baarmoederhalskanker zal de arts eerst een inwendig onderzoek verrichten en een uitstrijkje afnemen. Dit gebeurt na verwijzing van de huisarts naar de Cervixpolikliniek in Isala. Over dit onderwerp is meer informatie beschikbaar. U vindt deze informatie onderaan deze folder op onze website, onder het kopje ‘Gerelateerde folders’.
Bij een uitstrijkje worden cellen afgenomen van het overgangsgebied tussen baarmoederhals en baarmoedermond. De patholoog-anatoom beoordeelt deze cellen onder de microscoop en deelt ze in in de zogeheten PAP-klasse, die loopt van PAP I (geen afwijkingen) tot PAP V (kankercellen). Ligt de uitslag van het uitstrijkje boven PAP-klasse I, dan zal de gynaecoloog na verloop van tijd een nieuw uitstrijkje maken, of verder onderzoek verrichten in de vorm van een colposcopie.
Colposcopie
Tijdens het onderzoek (colposcopie) ligt u op een gynaecologische onderzoeksbank. Er wordt een speculum (spreider) in de schede ingebracht, net als bij het uitstrijkje. Daarna zal de gynaecoloog de baarmoederhals bekijken met een colposcoop. Dit is een soort microscoop die buiten de vagina blijft. Door de sterke vergroting van de colposcoop kan de baarmoederhals goed worden bestudeerd. De gynaecoloog vertelt tijdens of na het onderzoek hoe de baarmoederhals eruitziet. Vaak wordt hierbij gebruik gemaakt van azijnzuur, een vloeistof die afwijkende cellen wit kan kleuren. Het onderzoek kan vervelend zijn, maar is niet echt pijnlijk. Een verdoving of narcose is dan ook zelden nodig. Als er afwijkingen zijn, neemt de gynaecoloog een stukje weefsel (biopt) weg. Dit weefsel wordt onder de microscoop bekeken door een patholoog-anatoom.
Is er sprake van baarmoederhalskanker, dan vindt verder onderzoek plaats:
- inwendig onderzoek, eventueel onder narcose;
- bloedonderzoek;
- aanvullend radiologisch onderzoek.
Verder inwendig onderzoek
De gynaecoloog verricht een inwendig onderzoek vaak samen met een andere specialist zoals de radiotherapeut. Soms is onder narcose beter te voelen hoe groot de baarmoederhalskanker is en of deze zich al heeft uitgebreid naar de baarmoeder, de eierstokken of de eileiders.
Tijdens de narcose kan eventueel ook een cystoscopie of rectoscopie worden gedaan: dit zijn 'operaties' waarbij in de blaas of in het laatste deel van de dikke darm wordt gezocht naar doorgroei van de baarmoederhalskanker. Dit onderzoek onder narcose kan in dagbehandeling plaatsvinden; soms wordt u kort in het ziekenhuis opgenomen. Of nog ander onderzoek nodig is, hangt af van de mate waarin de baarmoederhalskanker zich heeft uitgebreid.
Overige onderzoeken
Bloedonderzoek
-
Röntgenonderzoek
Meestal wordt er een röntgenfoto van de longen gemaakt om na te gaan of de baarmoederhalskanker zich eventueel heeft uitgebreid naar de longen.
Echografie van de nieren
Op grond van de plaats en de grootte van de tumor kan het vermoeden bestaan dat één van de urineleiders van de nier naar de blaas door de kanker is aangetast. Via de buik worden de nieren beoordeeld. Dit is een eenvoudig onderzoek.
CT- of MRI-scan
- CT-scan (computertomografie);
Hiermee kunnen organen en/of weefsel gedetailleerd in beeld worden gebracht. Er wordt gebruik gemaakt van röntgenstraling en computertechniek. Bij een CT-scan wordt in een bloedvat van uw arm contrastvloeistof gespoten. - MRI-scan (magnetic resonance imaging);
Hierbij wordt gebruik gemaakt van een magneetveld om een beeld te vormen.
De onderzoeken worden over het algemeen niet als pijnlijk ervaren en worden uitgevoerd op de afdeling Radiologie.
Weefselonderzoek
Het weefsel dat tijdens uw polibezoek verwijderd is (biopt), wordt door de patholoog-anatoom onderzocht. Hij bekijkt dit weefsel onder de microscoop op de aanwezigheid van kankercellen. Het weefselonderzoek geeft informatie over het stadium van de ziekte, over het type en de mate van kwaadaardigheid van de kankercellen en helpt mee de beste behandeling te bepalen.
Het stadium van baarmoederhalskanker
Bij baarmoederhalskanker wordt het stadium vastgesteld aan de hand van de primaire grootte van de kanker tijdens het eerste onderzoek. Dit is anders dan bij alle andere vormen van kanker.
Er worden vier stadia onderscheiden:
- Stadium I
De kanker is beperkt tot de baarmoederhals - Stadium II
De kanker is doorgegroeid tot in de baarmoederhals, in het steun- of spierweefsel van de bekkenbodem of in het bovenste deel van de schede. - Stadium III
De kanker is doorgegroeid tot aan de bekkenwand of tot in het onderste deel van de vagina. - Stadium IV.
De kanker is buiten het bekken gegroeid, in de blaas of de endeldarm, of er zijn uitzaaiingen in andere organen, bijvoorbeeld in de longen, de lever of de botten.
