Zorg die past bij de patiënt
De tevredenheid van patiënten bij Isala was vorig jaar opnieuw hoog. Zij beoordeelden onze verpleegafdelingen bijvoorbeeld met een 8,6. Dit betekende niet dat we stil konden zitten: De rol en plaats van ziekenhuiszorg in het leven van patiënten verandert snel. We zetten in 2018 weer een volgende stap om onze zorg hierop voor te bereiden.
We streefden nog nadrukkelijker naar aantoonbaar goede zorg die voor de patiënt ook passend was. Samen met de patiënt zochten we naar zorg op de juiste plek, aangeboden door de juiste professional met de juiste kennis. Waar dit nuttig was, maakten we hierbij gebruik van digitale zorginnovaties of juist zorg aan huis.
Tegelijk is het voortbestaan van ziekenhuizen niet langer vanzelfsprekend. Door financiële beperkingen en personeelstekorten, sloten meerdere ziekenhuizen vorig jaar afdelingen. Andere ziekenhuizen stopten zelfs volledig.
Isala is voor acute zorg altijd open. Vanzelfsprekend kijken we in de regio waar we kunnen helpen om samen met onze partners een kwalitatief hoogwaardige zorg in de regio beschikbaar, toegankelijk en bereikbaar te houden.

'In de couveusesuite waren we samen'

'In de couveusesuite waren we samen'
Het team van het Isala Vrouw-kindcentrum streeft elke dag naar persoonlijke en gezinsgerichte zorg tijdens de zwangerschap en (na) de bevalling. In deze bijzondere periode is het belangrijk dat de ouders en het kind de ruimte krijgen om vertrouwd te raken met elkaar. Daarom verbleven kersverse ouders Esther van Aalderen en Alex Lamers met zoontje Mats in de couveusesuite van de Kinderafdeling. Esther: ‘Mats had specifieke zorg nodig als vroeggeboren kindje. In de couveusesuite waren we samen en dat deed ons goed als nieuw gezin.’
Esther was in week 34 van haar zwangerschap nog aan het werk toen ze vruchtwater verloor. ‘Ik werd toen kort opgenomen in Isala en voorbereid op een vroege bevalling. Wanneer je zo vroeg vruchtwater verliest, start bij 80 procent van de zwangere vrouwen de bevalling binnen 48 uur. Toen moest ik wel even mijn verwachtingen bijstellen, want ik zou nog anderhalf week doorwerken. Tijdens de opname kregen wij een rondleiding op de Kinderafdeling en liet de verpleegkundige de couveusesuites zien. Dat leek ons toen al heel prettig, maar of we daar ook inderdaad konden verblijven werd pas zeker toen het zover was. Ik hoorde bij die 20 procent waar de baby nog even wilde wachten en dus mocht ik dankzij thuismonitoring vanuit het ziekenhuis naar huis.’
Thuismonitoring
Vrouwen die net als Esther tijdens hun zwangerschap extra controle nodig hebben, maar daarvoor niet in het ziekenhuis opgenomen hoeven worden, krijgen ‘ziekenhuisverplaatste zorg in de thuissituatie’, ook wel thuismonitoring genoemd. Esther: ‘Ik kreeg instructies om elke dag zelf een CTG (hartfilmpje) te maken en de uitslag dagelijks telefonisch te bespreken met de verpleegkundige. Zo hielden wij samen de zwangerschap goed in de gaten. De afdeling Verloskunde is 24 uur per dag bereikbaar, dus ik kon altijd bellen als er iets was.’
Even met z’n tweeën
Het idee van een couveusesuite in Vrouw-kindcentrum kwam tot uitvoering, omdat als ouders dag en nacht bij het pasgeboren kindje verblijven, de binding maximaal wordt gestimuleerd. Esther vervolgt haar verhaal: ‘Toen ik een paar weken later ging bevallen, mochten we in de suite verblijven. En dat was enorm fijn, want anders zou Mats in de couveuse op een andere afdeling liggen dan ik.’ Alex vult aan: ‘Het blijft natuurlijk een ziekenhuis, maar de kamer was ruim, er was voldoende opbergruimte en we hadden privacy. Na de bevalling waren Mats en ik hier even rustig met z’n tweeën. Fijn dat het zo kon. Mats lag voor observatie de eerste dagen in de couveuse, maar het ging heel goed met hem.’ Esther: ‘Er klonk geregeld een piepje uit de apparaten, gelukkig geen ernstige signalen, maar dan was er altijd snel een verpleegkundige bij. Hoewel wij in het begin wat schrokken van de piepjes en apparaten, bleven de verpleegkundigen altijd erg rustig. Ze legden ook alles goed uit.’
Ons tijdelijke huis
Voor vijf dagen verbleef het gezin in de suite. Esther: ‘Daarna werd Mats opgenomen op de Kinderafdeling en mocht ik naar huis. Dat vond ik een moeilijk moment, want we waren voor vijf dagen zo intensief samen geweest. De suite was ons tijdelijke huis en nu deden we naar ons gevoel weer een stapje terug. Het was buiten heel mooi weer, maar we merkten er weinig van’, lacht Esther. ‘En dat was ook niet erg. De verpleegkundigen waren begripvol en leefden mee. De avond voordat we afscheid namen, ging Mats voor het eerst in een badje. Ik zag in mijn ooghoek dat de verpleegkundige foto’s maakte en later kregen we deze ingelijst mee naar huis. Heel attent.’ Het gezin is al even thuis in Heino. Alex: ‘We kijken terug op een intensieve periode, maar het is allemaal goed gegaan.’
Terugblik
Voelbaar betere zorg voor elke patiënt
Onze artsen en verpleegkundigen benutten gerichte kwaliteitsmetingen om de zorg bij Isala aantoonbaar beter te maken. Zo leerden we door meldingen van (bijna) valincidenten welke patiënten bij Isala het hoogste risico hebben om te vallen. Dat bleken lang niet altijd de oudere patiënten te zijn, maar bijvoorbeeld ook jongere patiënten met een delirium of met hersenletsel.
Deze patiënten hielden we vervolgens extra goed in de gaten. Zij kregen bijvoorbeeld bedmatten of bewegingssensoren op hun kamer. Via deze matten en sensoren kreeg de verpleegkundige direct een waarschuwing op het moment dat een patiënt zonder de juiste hulp uit bed stapte of de gang op liep. Bij gevaarlijke situaties kon de verpleegkundige hierdoor sneller ingrijpen.

Meer meldingen voor meer veiligheid
Isala vroeg haar medewerkers de afgelopen jaren om incidenten met bijvoorbeeld medicijngebruik, pijnpreventie en vallen altijd te melden. Door de steeds betere meldcultuur leerden we risico’s beter kennen. Ook leidden de meldingen tot meer aandacht voor patiëntveiligheid, bijvoorbeeld tijdens de werkoverdracht en in onze eigen opleiding over vallen en mobiliteit bij ouderen.
Door de meldingen weten we waar de komende jaren aandacht voor nodig is. Zo ontdekten we dat patiënten het risico op vallen vaak onderschatten, terwijl alleen het innemen van bepaalde medicijnen het risico op vallen al kan vergroten. We gaan patiënten daarom beter voorlichten. Daarnaast zetten we stappen om bewegen voor valpreventie aan te moedigen, bijvoorbeeld met ochtendgymnastiek. Om voldoende bewegen mogelijk te maken, houden we daar de komende jaren rekening mee bij het inrichten van onze ziekenhuislocaties en bij de nieuwbouw in Meppel.

Oog voor de situatie van de patiënt
Doordat de patiënt en arts steeds vaker samen besloten over de zorg, kozen zij behandelingen die beter aansloten bij de persoonlijke situatie en wensen van de patiënt. We keken bijvoorbeeld nadrukkelijker naar de thuissituatie. Of we maakten samen met de patiënt een afweging tussen de positieve werking en verwachte bijwerkingen van medicijnen.
Andersom was de situatie bij patiënten thuis een aanleiding om in actie te komen, bijvoorbeeld voor het vergroten van de medicatieveiligheid. We voelden ons ook verantwoordelijk voor een juist gebruik van medicijnen door de patiënten buiten het ziekenhuis. Daarom maakten we net als vorig jaar meer tijd om hier goede voorlichting over te geven en daarmee het herstel van de patiënten te verbeteren.
Cijfers Ziekenhuischeck

Inmiddels zien we dat de meldcultuur voor (bijna) incidenten voor vallen en medicatieveiligheid hoog blijft, maar dat het aantal meldingen de afgelopen periode daalt. We onderzoeken op dit moment of de daling het gevolg is van de maatregelen die we namen.
Uitgebreidere data over onze prestaties in 2018 zijn te vinden in de Ziekenhuischeck. Hier staan belangrijke cijfers, onder meer over sterftecijfers, wachttijden en patiëntenervaringen. Ook is hier terug te vinden dat Isala voldoet aan de normen bij risicovolle operaties.
‘Hulp bij stoppen met roken is fijn’

‘Hulp bij stoppen met roken is fijn’
Sinds vorig jaar mag er op alle terreinen van Isala niet meer gerookt worden. Erick Faneyte rookte nog niet zolang geleden zelf nog. Maar dankzij de hulp van de Stoppen met Roken poli van Isala en de steun van zijn dochter en zijn vriendin is hij inmiddels gestopt.
‘Van mijn 15de tot mijn 65ste heb ik gerookt’, vertelt Erick. ‘Het begon op het schoolplein. Ik wilde stoer zijn en meedoen en zo is het gekomen. Ik wilde heel graag stoppen, omdat ik hartpatiënt ben. Met steun van mijn dochter en vriendin die voor 100 procent achter mij stonden, moest het zeker lukken! Eerst ben ik zelf gestopt, daarna heb ik mij aangemeld bij de Stoppen met Roken poli van Isala. Ik heb een paar afspraken gehad met de longverpleegkundige alleen en ik volg nu nog groepssessies. Die hulp bij het stoppen is fijn. De verpleegkundige geeft goede feedback en is eerlijk. Ze legt uit wat de voordelen zijn van het stoppen maar geeft ook aan dat het heel moeilijk is.’
Meer lucht
Dagelijks is Erick in Profitgym in te vinden. ‘Ik sportte al veel, maar sinds ik gestopt ben nog veel meer. Twee weken nadat ik mijn laatste sigaret had gerookt, merkte ik al dat ik meer lucht had.’ Het is een goed besluit van Isala om overal op het terrein het roken te verbieden, vindt Erick. ‘Als je hart- of longpatiënt bent en je hebt gerookt vroeger, dan wil je niet met rokende mensen geconfronteerd worden bij het ziekenhuis.’ Voor wie wil stoppen is Erick’s advies: maak een afspraak met de Stoppen met Roken poli van Isala. ‘In je eentje stoppen is enorm moeilijk. Op de poli werken professionals, die heb je nodig.’
Terugblik
Iedere dag verbeteren
Isala-medewerkers keken wat er beter kon voor de patiënt. Met verbeterteams, dagelijkse veiligheidsbijeenkomsten en spiegelgesprekken met (ex-)patiënten deden ze dat in 2018 elke dag, op iedere afdeling. Waar dit nodig was, startten we met snelle verbetertrajecten, zoals bij het schoonmaken van de isolatiekamers. We verbeterden de doorstroom. Een kamer was daardoor sneller beschikbaar voor de volgende patiënt.
Onze medewerkers leerden niet alleen van elkaars ervaringen, maar ook van andere ziekenhuizen en van recent wetenschappelijk onderzoek. We vroegen daarnaast vaker om de mening van de patiënt, zowel via ons klantenpanel als tijdens een consult. Samen met de patiënt zochten we naar behandelingen die aansloten bij hun persoonlijke situatie en wensen.
Een belangrijke verbetering voor de veiligheid en kwaliteit van zorg ging voor de meeste patiënten echter ongemerkt voorbij. Alle Isala-medewerkers, op alle Isala-locaties gebruiken sinds dit jaar één nieuw elektronisch patiëntendossier.

Eén elektronisch patiëntendossier voor veiliger zorg
Van de verpleegkundigen tot de artsen en de fysiotherapeut: alle Isala-medewerkers gebruikten sinds november hetzelfde nieuwe dossier voor dezelfde patiënt. Zo kreeg een arts vanaf dat moment direct toegang tot de belangrijkste gegevens van een patiënt. Hier hoefde hij zelf niet meer naar te vragen of gegevens voor in te voeren.
Allereerst gaf dat meer tijd om met de patiënt te spreken over de informatie die vragen bij de arts opriep. Daarnaast hielp de techniek van het elektronisch patiëntendossier onze medewerkers om veiliger te werken. Belangrijke informatie over allergieën, medicijngebruik, infectiepreventie en reanimatiebeleid kreeg een centrale plek in het dossier van een patiënt. Een arts of verpleegkundige ziet deze gegevens direct bij het openen van een dossier.
Het nieuwe elektronisch patiëntendossier dwong ons om alle zorgprocessen binnen Isala nog een keer kritisch te bekijken. Verschillende afdelingen leerden daardoor veel over elkaars werkwijze. Ook de ervaring en kennis van tientallen ziekenhuizen die hetzelfde elektronisch patiëntendossier gebruikten, gaf een kans om onze werkwijze te verbeteren.
Meer service voor de patiënt

Ondertussen werken we aan de volgende verbeteringen. Zo kan de patiënt een herhaalrecept straks digitaal aanvragen en in het elektronisch patiëntendossier bijvoorbeeld de eigen lab-uitslagen inzien. Daarnaast is het inplannen van zorg straks een stuk eenvoudiger voor de patiënt. Bij een doorverwijzing, plannen steeds meer afdelingen in overleg met de patiënt bij een andere afdeling direct de volgende afspraak in. Dit geeft de patiënt duidelijkheid en gemak. Een patiënt hoeft hier zelf niet meer achteraan te bellen.
‘Ik wilde het risico niet lopen’

‘Ik wilde het risico niet lopen’
Door familiegegevens wist Ingrid Koldenhof - de Groot (52) dat zij een verhoogd risico had op borstkanker. Daarom kwam zij ieder jaar op de Mammapolikliniek van Isala Oncologisch centrum voor een röntgenfoto van haar borsten (mammografie). In 2015 was de uitslag van de mammografie niet goed. Ingrid: ‘Je weet dat er een kans bestaat dat je een uitslag hoort die je niet wilt horen, en toch kwam het voor mij heel onverwachts.’
Bij het biopt lukte het niet om weefsel te krijgen en zonder weefsel was er geen zekere diagnose. ‘Toch besloot ik, na intensief overleg met mijn behandelaren, te kiezen voor een amputatie met een directe reconstructie’, vertelt Ingrid. ‘Ook, omdat andere gezondheidsproblemen een eventuele vervolgbehandeling zoals chemotherapie in de weg zouden kunnen staan.’
Verwachtingspatroon
‘Ik was opgelucht dat het uiteindelijk niet om borstkanker bleek te gaan. Toch heb ik in overleg met mijn familie en de betrokken specialisten ook mijn andere borst preventief laten verwijderen en reconstrueren. Ik wilde het risico niet lopen. Plastisch chirurg Michiel Tellier nam alle tijd voor mij en legde alle opties en voor- en nadelen goed uit. Hoe confronterend het soms ook was, ik kon zijn eerlijkheid enorm waarderen. Zo heb ik mijn verwachtingspatroon bijgesteld, want als je streeft naar hoe het was, dan word je misschien teleurgesteld.’
Lange tijd patiënt
Ingrid is goed genezen en heeft geen moment spijt van haar beslissing. ‘Wel was ik voor een lange tijd patiënt. Ik kijk terug op een ingrijpende periode, maar het was het waard. Ik ben ontzettend blij met het resultaat.’
Terugblik
Hart voor de patiënt én de professional
Dit jaar voelden we de krapte op de arbeidsmarkt verder toenemen. Deze groei was vooral te merken bij specialistische verpleegkundige functies, zoals bij de hartbewaking, de operatiekamers en de echoscopie.
Patiënten bij Isala merkten hier weinig van. Het was niet nodig om afdelingen te sluiten, zoals sommige ziekenhuizen om ons heen dat deden. Knelpunten losten we op, onder meer door planbare zorg te verplaatsen naar een andere locatie of naar een ander moment. Voor acute zorg was Isala altijd open.
Ook straks willen we patiënten de zekerheid van beschikbare, goede zorg geven. Daarom deden we er veel aan om Isala een nog aantrekkelijkere werkgever te maken. We gaven onze eigen medewerkers veel ruimte voor ontwikkeling én we innoveerden onze arbeidsmarketing om nieuwe, talentvolle collega’s te vinden.

Nu werven voor later
Onze werving startte ook dit jaar bij onze eigen medewerkers. Zij zorgden voor tevreden patiënten en zetten zich continu in voor gastvrije en kwalitatief goede zorg. Waar dit mogelijk was, kregen zij afgelopen jaar volop mogelijkheden voor hun eigen ontwikkeling.
We zorgden voor extra opleidingen en ruimte om andere soorten werk in het ziekenhuis te ontdekken. Een opleidingsmarkt, verpleegkundige proeftuinen, een talentenprogramma en medische vervolgopleidingen lieten zien dat een vervolgstap binnen Isala altijd mogelijk is. Daarnaast zetten we onze medewerkers in de spotlights, bijvoorbeeld met een wetenschapsavond voor onderzoekstalent en met de jaarlijkse verkiezing voor verpleegkundige van het jaar. En pluimen voor medewerkers die iets moois hebben gedaan voor kwaliteit of veiligheid van de zorg.
Voor het werven van nieuwe collega’s, wachtten we niet tot er een vacature vrijkwam. We bouwden gedurende het hele jaar aan onze relatie met professionals in het werkveld. Soms al heel vroeg, bijvoorbeeld doordat we meer passende opleidingsplekken voor studenten beschikbaar stelden.
Van carrièrecafé tot meeloopdag
We probeerden met carrièrecafés en evenementen voor bijna afgestudeerde artsen in contact te komen met nieuwe collega’s. Na afloop van deze activiteiten investeerden we meer tijd in goed relatiebeheer. Dit varieerde van het tonen van ons (top)klinisch werk op sociale media, tot het persoonlijk op de hoogte houden van potentiële medewerkers over de ontwikkelingen bij Isala.
Het carriërecafé was zo succesvol dat het Hartcentrum zelfs nieuwe medewerkers kon aannemen. Ook kregen kandidaten als vervolg op het carriërecafé de mogelijkheid een dag mee te lopen. We vonden het waardevol om sollicitanten te leren kennen nog voordat ze solliciteerden. Kandidaten benoemden dit laatste zelf ook als voordeel. Voor hen was het veel prettiger om ons tijdens een activiteit te leren kennen dan om alleen een brief te schrijven. Ze kregen direct een persoonlijker contact met hun toekomstige collega’s. Dit verlaagde voor veel potentiële medewerkers ook nog eens de drempel om te solliciteren.
‘Medewerkers coachen om het maximale uit hen zelf te halen’

‘Medewerkers coachen om het maximale uit hen zelf te halen’
‘Een leidinggevende functie? Nee dat ambieerde ik helemaal niet toen ik dertig jaar geleden begon met mijn in-service-opleiding tot verpleegkundige’, vertelt Annet van Schuppen. ‘Ik wilde kinderverpleegkundige worden.’ Dat werd ze. Daarna volgden diverse leidinggevende functies en inmiddels volgt zij een traineetraject tot manager zorgeenheid.
Mensen hebben vaak geen idee wat de loopbaanmogelijkheden zijn in een ziekenhuis, ervaart Annet. ‘Ik denk dat ik iedere drie á vijf jaar ben veranderd van baan. Omdat Isala een grote organisatie is, heb je als je ambitie hebt, veel mogelijkheden. Na mijn kinderaantekening volgde ik een opleiding tot NICU-verpleegkundige. Op deze afdeling liggen te vroeg geboren kinderen en kinderen die zo ziek zijn dat zij IC-zorg nodig hebben. Als NICU-verpleegkundige ging ik steeds meer extra taken oppakken. Ik werd toen teamleider. Ik gaf leiding maar ik werkte ook nog in de zorg. Vervolgens groeide ik door tot hoofd zorgteam en heb ik een tijdje gewerkt in het Fertiliteitscentrum in een leidinggevende functie.’
Nieuwe uitdaging
Sinds de verhuizing in 2013 was ik leidinggevende op de poliklinieken Urologie, Gynaecologie en Verloskunde. Ik zocht een nieuwe uitdaging en wilde graag meer de beleidsmatig kant uit. Ik ben dus enorm blij dat ik de kans heb gekregen om in een jaar opgeleid te worden tot manager zorgeenheid van de poliklinieken Gynaecologie, Verloskunde en Urologie op de locaties in Zwolle en in Meppel.
Gezelligheid
De zorg loslaten vond Annet destijds best lastig. ‘Ik heb wel eens getwijfeld of ik niet terug de zorg in wilde. Maar het mooie van leidinggeven is, dat je invloed kunt hebben op veranderingen. Ook vind ik het mooi dat ik medewerkers mag coachen om het maximale uit hen zelf te halen. Daar krijg ik energie van. Altijd dacht ik dat salaris de belangrijkste reden was om te blijven of weg te gaan. Maar dat is het niet. Doorgroeimogelijkheden, opleidingen mogen volgen maar ook gezelligheid vinden medewerkers belangrijk.’
Doorgroeien
‘Onlangs heb ik iemand aangenomen die het interne talentprogramma tot operationeel leidinggevende volgde’, vertelt Annet. Isala is een jaar geleden gestart om ieder jaar een aantal eigen medewerkers de mogelijkheid te bieden om door te groeien tot operationeel leidinggevende. ‘Ik vind het heel goed dat Isala dit doet en eigen medewerkers deze kansen biedt. Vaak komen ze uit de zorg, snappen goed wat er speelt op afdelingen en kennen de organisatie. Dat ervaar ik nog dagelijks in mijn eigen loopbaan. Of ik wil doorgroeien naar het hoger management? Dat weet ik nog niet. Als manager zorgeenheid stuur ik de leidinggevenden van de poliklinieken aan. Dat betekent dat ik vaak op de poli ben en dagelijks de patiënten zie voor wie wij het doen. Dat zou ik denk ik missen als ik nog een stap zou maken. Maar zeg nooit, nooit.’
Terugblik
Zorg op de juiste plaats
Isala bood zorg op de plek waar dit voor de patiënt het beste was. Zeker voor kwetsbare patiënten was dit steeds vaker buiten de muren van onze ziekenhuizen: thuis, bij de huisarts, in een verpleeghuis of bij een ander ziekenhuis. Voor anderen was digitale zorg op afstand juist een vorm van zorg op de juiste plaats.
Dat we hierop inspeelden was prettig voor de patiënt én goed voor de kwaliteit van zorg. Zo startten we een kleinschalige pilot met oncologische behandeling thuis. De behandeling was een uitkomst voor patiënten die vaak al vermoeid waren door hun ziekte of door eerdere behandelingen. Zij hoefden hiervoor nu niet naar het ziekenhuis te reizen. Dat had voor hen veel waarde: Vaak kostte het deze patiënten een hele dag om van het ziekenhuisbezoek bij te komen. Door de positieve resultaten van de pilot, stellen we oncologische behandeling thuis komend jaar voor enkele honderden patiënten beschikbaar.

Samenwerken in de regio
Voor zorg op de juiste plaats was een goede samenwerking met andere zorgverleners nodig, zoals huisartsen en thuiszorgorganisaties in de regio. Met hen startten we bijvoorbeeld met wondzorg op locatie bij de eigen huisarts van de patiënt. Doordat we zo al eerder ingrepen, voorkwamen we dat een wond zodanig verslechterde, dat een patiënt weer in ziekenhuis terecht kwam. Daarnaast verbeterden we de kwaliteit van wondzorg, doordat huisarts en verpleegkundig specialisten bij Isala van elkaar te leerden en elkaar hielpen.
Door nauwe samenwerking met andere ziekenhuizen konden we tegelijk blijven voldoen aan de vraag naar specialistische behandelingen in de regio. Steeds vaker verplaatsten we hiervoor zorg naar Isala of juist van Isala naar een ander ziekenhuis. Zo spraken we af dat alle slokdarm- en maagoperaties plaatsvinden in Gelre Oncologisch Centrum in Apeldoorn. En de alvleesklier-, galweg- en leveroperaties in het Isala Oncologisch centrum in Zwolle.
Ook al betekende dit voor sommige patiënten een beperkte extra reistijd: Door deze lokale specialisatie konden we voor iedere patiënt de best mogelijke oncologische zorg bieden in de eigen regio. Chirurgen die regelmatig dit soort tumoren verwijderen, zijn immers meer vertrouwd met de ingreep en beschikken daardoor over meer ervaring en specialistische kennis.
Minder ziekenhuisopnames door een online coach
Het gebruik van online zorg op afstand maakte de zorg makkelijker, veiliger of beter. Door deze vormen van ‘connected care’ brachten we gezondheidsrisico’s bij de patiënt eerder in kaart en waren er minder spoedopnames nodig. Daarnaast droegen apps bij aan een betere afstemming tussen arts en patiënt en aan een sneller herstel van patiënten na een chirurgische ingreep. Een Voeding app gaf patiënten goede dieetsuggesties voor een snel herstel, terwijl anderen hiervoor onze beweegapp met oefeningen voor gebruikten.
Het inzetten van digitale innovaties was nooit een doel op zich. Patiënten kozen ervoor wanneer het paste bij hun eigen zorgvraag, situatie en wensen. Een mooi voorbeeld hiervan was de nieuwe IBD-coach die sinds dit jaar digitaal ondersteuning op afstand gaf. Deze online coach helpt patiënten met een chronische darmaandoening op een betere manier om te gaan met hun lastige situatie.
Door onze goede ervaringen met digitale zorg op afstand, besloten we om hier bij de inrichting van onze ziekenhuizen meer rekening mee te houden. Bij de aanstaande nieuwbouw van Isala Meppel is dit een centraal thema. Straks zijn er bijvoorbeeld minder spreekkamers en juist meer kamers met faciliteiten voor contact op afstand. Daarnaast onderzochten we al mogelijkheden voor monitoring door sensors, bijvoorbeeld om altijd in beeld te hebben waar in het ziekenhuis nog lege bedden zijn.
Toegankelijke zorg

Ondertussen startten we projecten om de vindbaarheid en toegankelijkheid van zorg te verbeteren. Alleen op die manier konden we alle patiënten zorg op de juiste plaats bieden. Zo focusten we met de andere mProve-ziekenhuizen op laaggeletterdheid. Onze zorgverleners herkenden door trainingen steeds vaker patiënten die laaggeletterd zijn. Ook startten we met de ontwikkeling van meer visuele informatie. De tekstuele omschrijving van het nuchter zijn voor een operatie leidde vaak tot verwarring. We hebben dit nu met pictogrammen duidelijker uitgebeeld.
Wondzorg in de huisartsenpraktijk
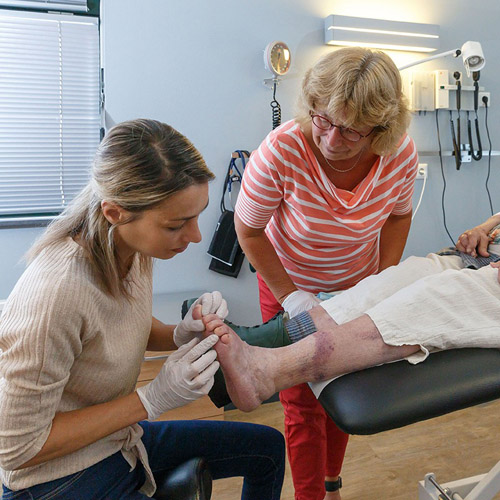
Wondzorg in de huisartsenpraktijk
Evelien Harink, verpleegkundige specialist bij Isala, ziet regelmatig patiënten in het Wond expertise centrum van Isala die eigenlijk te laat zijn doorverwezen door de huisarts. Dat betekent dat wonden van patiënten langer openblijven, met risico op infectie. Zo ontstond het idee om wondzorg te bieden in de praktijk van de huisarts. Sinds februari 2018 draait Evelien samen met doktersassistentes spreekuur in huisartsenpraktijk Heerde.
Wondzorg
‘Ik herken het wel wat Evelien schetst,’ zegt Hanneke. ‘Vaak denk je als huisartsenpraktijk wij redden het wel. Voor patiënten is het ook niet altijd makkelijk om naar Zwolle te gaan. Maar dan ging een wond toch niet dicht en stuurden wij iemand alsnog door. Eigenlijk net iets te laat.’ Evelien: ‘Wondzorg kan best complex zijn. Neem bijvoorbeeld diabetespatiënten. Daarbij speelt ook schoeisel een rol, voeding enzovoort. Iedere vrijdag doe ik samen met Hanneke of een collega van haar het wondspreekuur. Zij - de hele praktijk overigens - zijn erg enthousiast, dat maakt het leuk om te doen. Je geeft onderwijs terwijl je bezig bent met een patiënt. Ik merk dat ik in een huisartsenpraktijk beter de achtergrond van een patiënt leer kennen. Hier krijg ik bijvoorbeeld wel eens de vraag: “wat kost het”, die vraag hoor ik in het ziekenhuis nooit.’
Hanneke van de Woude: ‘Je hebt wat langer contact met een patiënt tijdens het wondspreekuur, dat vind ik enorm leuk. En ik leer er weer dingen bij, zoals het schoonmaken van een wond. Laatst zag ik een patiënt met wond aan zijn been na een ongeluk. Het gele beslag kon ik nu zelf weghalen. Waardoor het risico op infectie voor deze patiënt verminderde.’
Korte lijnen
Evelien: ‘Makkelijk is dat ik korte lijnen met het ziekenhuis heb. Laatst zag ik een patiënt wiens wond maar niet dichtging. Ik heb toen een vaatonderzoek gedaan en daar kwam uit dat hij voor een duplexonderzoek (een onderzoek van de slagaders red.) naar Zwolle moest. De uitslag van het onderzoek – meneer had een dotter nodig – kon ik hem hier in Heerde vertellen. Dus uiteindelijk hoefde hij maar twee keer naar Isala in Zwolle. Voor het onderzoek en de dotter.’ ‘Patiënten zijn inderdaad erg blij dat zij niets steeds naar Zwolle hoeven’, bevestigt Hanneke.
Ook mevrouw van Damme kan dit beamen. ‘Ik heb reumatoïde artritis en door een bacterie kreeg ik wondjes aan mijn voet. Ik moest voor wondzorg regelmatig naar Isala Zwolle en zoals je ziet rij ik in een scootmobiel. Ik ben dus niet zo mobiel. Nu kan ik gewoon hier terecht. Dat vind ik erg fijn. Laatst was ik ziek, en toen kwam Evelien zelfs bij mij thuis. Wat een service!’ Op dit moment heeft mevrouw een wond aan haar ellenboog, vertelt Evelien. ‘Wij hebben geprobeerd de wond met antibiotica dicht te krijgen, maar dat is niet gelukt. Daarvoor moet zij nu wel naar Isala Zwolle.’ Van Damme: ‘Maar dankzij de korte lijnen die Evelien met Isala heeft, kan ik daar al snel terecht. Goed geregeld zo.’
Quality zorg
Binnenkort start Isala met een wondspreekuur in huisartsenpraktijken in Heino, Genemuiden en in Wezep. Isala werkt hierin samen met Quality zorg. Evelien: ‘Dit is een thuiszorgorganisatie waarvan de medewerkers door het Wond expertise centrum worden opgeleid en ze zijn dus gespecialiseerd in wondzorg.
Terugblik
Investeren in de toekomst van de patiënt
We stelden in 2018 een groot investeringsprogramma vast voor de nieuwbouwplannen bij Isala Meppel, voor andere huisvesting, voor nieuwe behandelmethodes en voor innovatieve connected care. Hoewel de nieuwbouw en de ontwikkeling van deze vormen van zorg op de lange termijn geld besparen, was er wel een investering vooraf nodig. De financiering hiervoor kregen we rond met een lening van €150 miljoen via de Europese Investeringsbank.
Daarnaast werkten we nauw samen met partners om onze plannen voor zorg op de juiste plaats te realiseren. Nieuwe vormen van behandelen, zoals chemotherapie-thuis, zijn niet altijd goedkoper. Daarom maakten we goede afspraken met verzekeraars om veranderingen in de zorg op de juiste manier te financieren. Ook keken we op iedere afdeling waar we verspilling tegen konden gaan. Dit leidde direct tot een beter financieel resultaat.
Door deze aanpak ligt Isala voor de komende jaren financieel op koers. We doen er alles aan om ook straks kwalitatief goede zorg in de regio te leveren.

Kom in beweging

Kom in beweging
‘Alles in het ziekenhuis is ingericht rond het bed’, zegt Yvonne Kooiker verpleegkundige in Isala Meppel op de afdeling Cardiologie. ‘Zodra iemand op de afdeling komt, krijgt hij een bed toegewezen. Boven zijn bed hangt een televisie. Eten kan in bed dankzij het tafeltje aan het nachtkastje, de arts komt aan bed en dan hebben wij het ook nog over ligdagen. Terwijl in beweging blijven tijdens een opname zo belangrijk is. Daarom zijn wij enorm blij met deze beweegkamer.
Voorheen was de kamer een gewone ziekenhuiszaal. Nu staat er een grote tafel in het midden, er is een koelkast, een televisie en drie apparaten waarmee patiënten hun spieren kunnen trainen. Met de één train je de armen, de ander alleen je benen maar verreweg het mooiste apparaat is een hometrainer met een groot beeldscherm ervoor waarmee je als het ware door alle landen van de wereld fietst. Mevrouw Pool trapt door de straten van New York. ‘Ik vind dit zo enig. Ik zie allemaal landen en plaatsen voorbijkomen waar ik ooit ben geweest, maar in New York was ik nog nooit geweest. Bewegen is goed voor je. Ik ga echt niet met een pyjama in mijn bed liggen, dat vind ik zo’n onzin.’
Cultuuromslag
‘Mevrouw Pool is een enthousiast gebruiker van deze kamer’, zegt Yvonne. ‘Toch vergt het nog een cultuuromslag onder patiënten en onder medewerkers en artsen om bewegen in het ziekenhuis meer te stimuleren. Wij hebben het echt als team opgepakt op onze afdeling, dus iedereen - van verpleegkundigen tot voedingsassistenten en secretaresses - vertelt erover en stimuleert patiënten om uit bed te gaan en in beweging te komen.’ Het is overigens niet de bedoeling dat patiënten zomaar aan de slag gaan met de apparaten. ‘Nee, wij werken samen met fysiotherapie. Een fysiotherapeut kijkt wat iemand aankan en maakt dan een trainingsprogramma.’
Lange dagen
Maar wat is dan het risico als patiënten niet in beweging komen? ‘Spierkracht verlies, kans op doorligplekken en functieverlies’, somt Yvonne op. ‘Patiënten komen uit het ziekenhuis en kunnen dan minder voordat zij werden opgenomen.’ Overigens biedt deze kamer meer dan alleen mogelijkheden om in beweging te komen. Yvonne: ‘Het is ook gezelligheid en afleiding. Patiënten die op een ingreep wachten, liggen wat langer op de afdeling. Sommigen mogen vanwege een kastje dat hun hartritme in de gaten houdt (telemetrie), niet van de afdeling af. Dan kunnen de dagen lang zijn. In deze kamer kunnen patiënten bijvoorbeeld ook samen eten of televisie kijken. Laatst liep ik binnen tijdens een avonddienst en toen zat hier een groepje patiënten voetbal te kijken. Hartstikke leuk toch! Overigens is iedereen die in Isala Meppel is opgenomen welkom. En het goede nieuws is, in het nieuwe ziekenhuis komen straks twee van dit soort kamers.’