Verwijderen van de blaas en aanleggen van een urinestoma Verwijderen van de blaas en aanleggen van een urinestoma
- Isala
- Patiëntenfolders
- 5202-Verwijderen blaas en aanleggen urinestoma
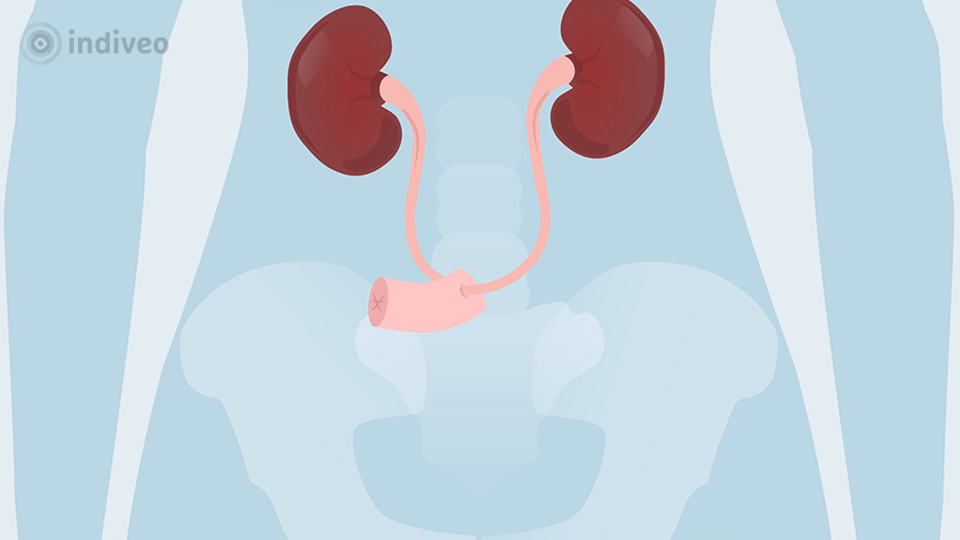
Binnenkort komt u naar ons ziekenhuis voor een operatie, waarbij uw blaas wordt verwijderd en u een urinestoma krijgt. In deze folder informeren wij u over de operatie, de voorbereiding en de zorg na uw operatie.
Laatst gewijzigd 26 november 2024 / 5202 / P
Specialisme en centra