-
Isala
-
Patiëntenfolders
-
7398- PEG-sonde endoscopische plaatsing (PID): H2 De PEG-sonde
Patiënten Informatie Dossier
De PEG-sonde
Wat is een PEG-sonde?
De afkorting PEG staat voor Percutane Endoscopische Gastrostomie. De PEG-sonde is een slangetje dat via een sneetje door de buikwand in de maag wordt geplaatst met behulp van een gastroscopie(een kijkonderzoek van de binnenkant van de slokdarm, maag en het eerste deel van de dunne darm). Door deze sonde, die langere tijd kan blijven zitten, wordt vloeibare voeding (sondevoeding) en/of vloeibare medicatie gegeven.
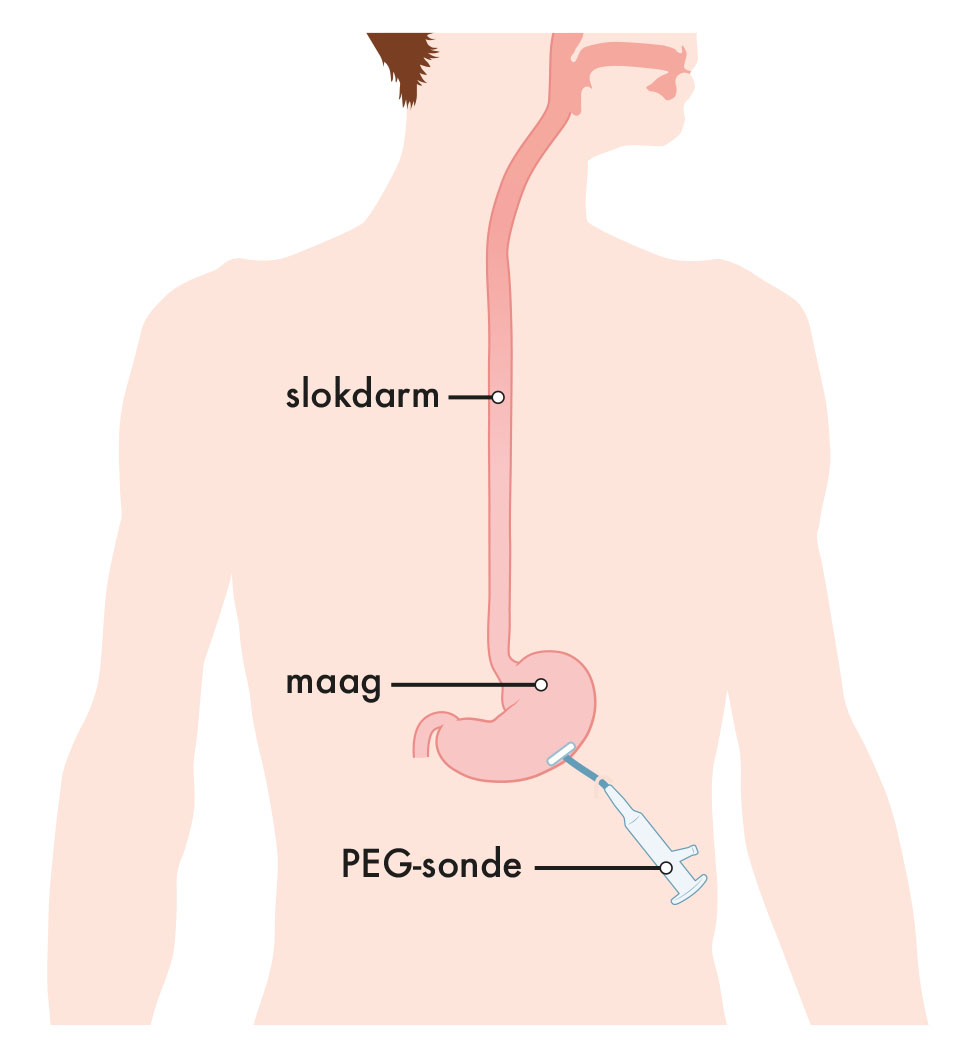 Afbeelding 1
Afbeelding 1
Waarom krijgt u een PEG-sonde?
Het is belangrijk dat u voldoende voedingsstoffen binnenkrijgt. Zo kan uw conditie op peil gehouden of verbeterd worden. Als u naar verwachting gedurende langere tijd niet of niet voldoende kunt eten, krijgt u (aanvullende) voeding via deze sonde.
Door wie wordt de sonde ingebracht?
De PEG-sonde wordt ingebracht door een maag-, darm- en leverarts (MDL-arts). Tijdens het plaatsen van de PEG-sonde wordt de arts geassisteerd door endoscopieverpleegkundigen.
Hoe lang blijft de PEG-sonde zitten?
De PEG sonde kan gemiddeld 1 a 2 jaar blijven zitten. De sonde kan verwijderd worden wanneer u deze niet meer nodig heeft. Wanneer er problemen zijn met de sonde kan deze vervangen worden. Het verwijderen van de PEG-sonde gebeurt altijd op de afdeling Endoscopie of op de operatiekamer.
Plaatsing van de PEG-sonde
Voorbereiding
- U wordt in het ziekenhuis opgenomen. Meestal is er sprake van een dagopname.
- Het is belangrijk dat u uw medicijnen voor 24 uur meeneemt.
- Wanneer u bloedverdunners gebruikt, wilt u dit aan de arts doorgeven.
- Om ervoor te zorgen dat er geen voedsel meer in uw slokdarm of maag aanwezig is tijdens de behandeling, is het belangrijk dat u nuchter bent.
Dit houdt in dat u de avond vóór de behandeling vanaf 24.00 uur niet mag eten of drinken en indien van toepassing de sondevoeding moet stoppen.
Als de behandeling ’s middags plaatsvindt, mag u ’s ochtends om 07.00 uur een licht ontbijt nemen (bijvoorbeeld twee beschuitjes en een kop thee). Hierna mag u niet meer eten of drinken en moet u indien van toepassing de sondevoeding stoppen.
Wanneer u medicijnen gebruikt, kunt u deze met een klein beetje water innemen.
- Op de verpleegafdeling wordt er een opnamegesprek met u gevoerd. Vervolgens wordt er bij u een infuusnaald ingebracht voor het toedienen van antibiotica. Dit wordt gegeven om een infectie te voorkomen.
- Meestal krijgen patiënten tijdens de behandeling sedatie, een zogenaamd “roesje”. Dit is een combinatie van medicijnen die u ontspanning geven. Een roesje is geen narcose waarbij u uw bewustzijn verliest.
De arts neemt het besluit of dit bij u wel of niet mogelijk is en vertelt u hier meer over.
Het inbrengen van de PEG-sonde
Een PEG-sonde wordt geplaatst met behulp van een endoscoop. Dit is een flexibele slang met een kleine videocamera, ook wel gastroscoop genoemd. De gastroscoop bevat naast een camera ook een werkkanaal waar kleine instrumenten doorheen kunnen.
- Uw bloeddruk en hartslag worden voor en tijdens het onderzoek gemeten. Met een knijpertje op uw vinger wordt ook het zuurstofgehalte in uw bloed gemeten.
- De arts zal met u kort de procedure doornemen en uw gegevens worden gecontroleerd.
- Als u een gebitsprothese heeft, wordt u gevraagd deze uit te doen.
- U gaat op uw rug op het bed liggen en u krijgt een bijtring tussen de kaken ter bescherming van de gastroscoop.
- Indien van toepassing wordt de medicatie voor de sedatie via de infuusnaald toegediend.
- Het licht in de kamer wordt gedimd.
- De arts brengt de gastroscoop via de keel en de slokdarm tot in de maag. De passage van de gastroscoop door de keel wordt door veel mensen als vervelend ervaren. Dit doet geen pijn en is snel voorbij. Het is belangrijk dat u zich tijdens het onderzoek probeert te ontspannen door goed op uw ademhaling te letten.
- Het kan zijn dat u tijdens het onderzoek moet kokhalzen of dat u door de ingeblazen lucht moet boeren. U hoeft zich hiervoor niet te schamen. Wanneer er slijm in uw mond komt zal de endoscopie-verpleegkundige dit wegzuigen.
- Op de plaats waar het licht aan de tip van gastroscoop door de huid is te zien, geeft de arts plaatselijke verdoving. Vervolgens maakt de arts een heel klein sneetje in de buik.
- Met een speciale naald prikt de arts door de buikwand tot in de maag.
- Via deze naald wordt een draad in de maag gebracht. De draad wordt vastgepakt met een grijpertje aan het uiteinde van de gastroscoop. De gastroscoop wordt teruggevoerd en sleept nu het draadje mee naar buiten totdat het uit de mond komt.
- Nu wordt de PEG-sonde aan de draad aan de zijde van uw mond bevestigd. Aan de buikwandzijde wordt vervolgens aan de draad getrokken en via de mond wordt de PEG-sonde door de slokdarm en de maag tegelijk met de naald door de buikwand naar buiten getrokken.
- Aan de binnenzijde van de maag zorgt een plaatje (interne fixatiedisk) aan de sonde ervoor dat de sonde niet naar buiten wordt getrokken of eruit kan vallen.
- Een schijfje op de buik (externe fixatiedisk) zorgt ervoor dat de maag en buikwand tegen elkaar getrokken worden, en dat de sonde niet naar binnen kan schieten.
- De wond en buik worden schoongemaakt en verbonden.
- Het onderzoek duurt ongeveer 10 tot 15 minuten.
- Het is niet mogelijk dat uw begeleider aanwezig is bij het onderzoek.
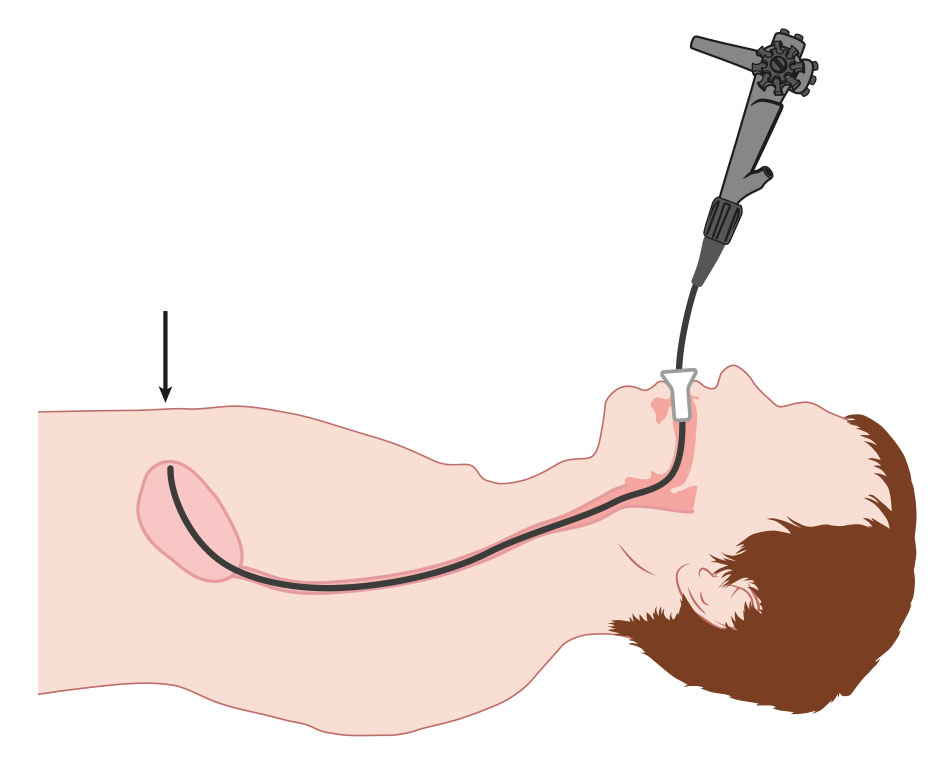
Afbeelding 2: De endoscoop wordt via de mond ingebracht. De plaats waar de maag wordt aangeprikt wordt vastgesteld.
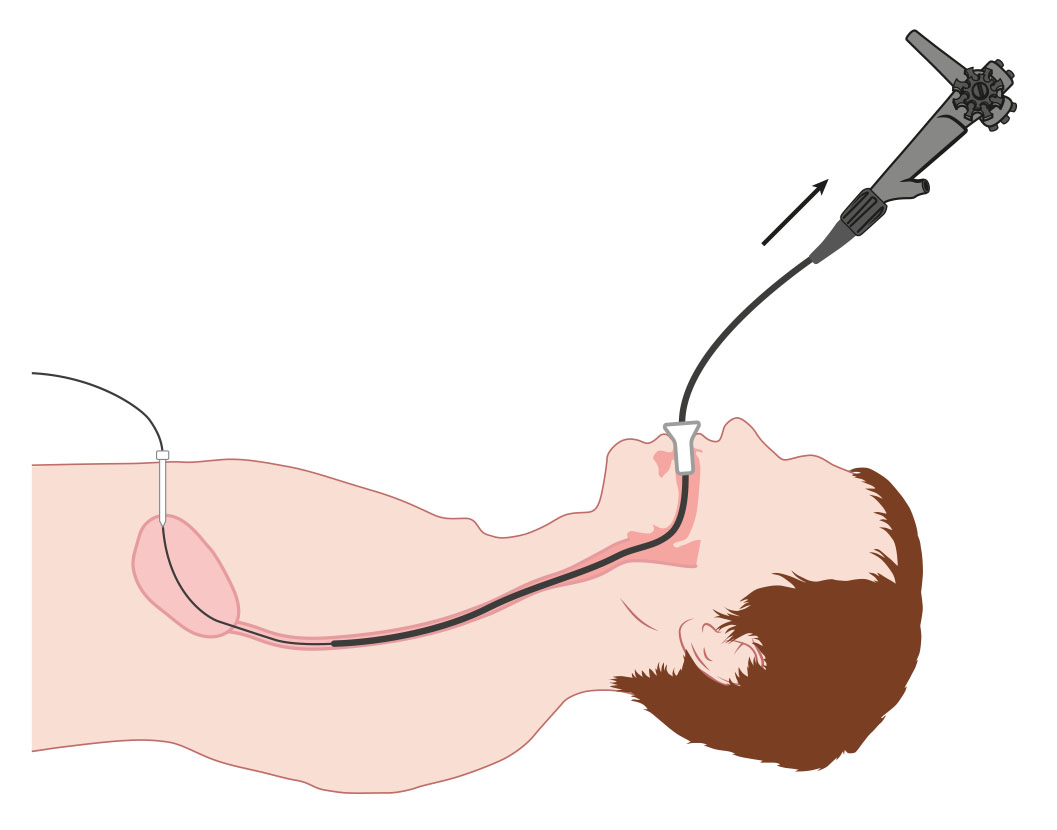
Afbeelding 3: Via de opening naar de maag wordt een draad aan de endoscoop bevestigd. De endoscoop wordt via de mond teruggetrokken.
Afbeelding 4: Aan de mondzijde van het draad wordt de PEG-sonde geknoopt. Door aan de buikzijde aan het draad te trekken wordt de PEG-sonde via de mond naar de maag getrokken.
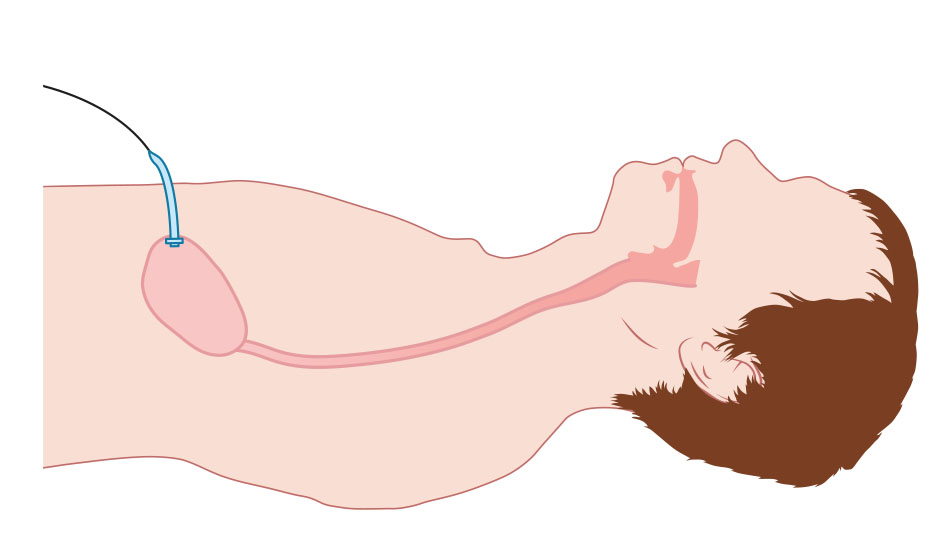 Afbeelding 5: De PEG-sonde is geplaatst.
Afbeelding 5: De PEG-sonde is geplaatst.
- U moet nog drie uur nuchter blijven.
- Indien u geen sedatie heeft gehad wordt u na de ingreep meteen weer teruggebracht naar de verpleegafdeling.
- Indien u sedatie heeft gehad wordt u naar de uitslaapkamer gebracht waar uw vitale functies (bloeddruk, hartfrequentie en het zuurstofgehalte in uw bloed) worden gecontroleerd.
- Wanneer de vitale functies goed blijven en u goed wakker bent, wordt u naar de verpleegafdeling teruggebracht.
- Na 3 uur wordt door de verpleegkundige de watertest uitgevoerd. Hierbij wordt er 100 ml lauw water langzaam via de sonde ingespoten.
- Indien u na 30 minuten niet misselijk bent en geen pijnklachten heeft, kan er gestart worden met het toedienen van de sondevoeding volgens het voorschrift van de diëtiste. U kunt ook thuis starten met het toedienen van de sondevoeding.
- Mag u naast de sondevoeding ook nog eten en/of drinken, dan kan uw eigen dieet herstart worden na de watertest.
- U kunt met ontslag wanneer u niet misselijk bent en geen ernstige pijnklachten ervaart, tenzij de arts anders met u afspreekt.
- Na de ingreep kan het wondgebied lichtelijk pijnlijk zijn. Dit is normaal. U mag hiervoor paracetamol nemen.
Complicaties
Het inbrengen van een PEG-sonde kan klachten (complicaties) veroorzaken. De arts zal u dit ook vertellen. De volgende complicaties kunnen optreden:
- Tijdens de plaatsing van de PEG-sonde kunnen andere voorliggende organen aangeprikt worden.
- Tijdens de scopie kan uw kind zich verslikken waardoor er maaginhoud in de longen kan komen, met mogelijk een longontsteking tot gevolg.
- De insteekopening kan nabloeden.
- De sonde kan verschuiven en ligt dan niet in de maag (dislocatie van de sonde).
- De insteekopening kan geïnfecteerd raken met abcesvorming tot gevolg.
- De interne fixatiedisk kan vastgroeien aan de wand van de maag (‘buried bumper’). Deze complicatie komt door het niet goed verzorgen van de sonde. Vooral het draaien en dompelen van de sonde (zie hoofdstuk 3) is belangrijk. Wanneer de interne fixatiedisk vast zit in de maagwand, moet deze eruit gehaald worden met een endoscopie. Wanneer dit niet kan moet de sonde met een buikoperatie verwijderd worden.
Let op
Bij klachten zoals toenemende pijn en/of koorts, moet u contact opnemen met de voedingsverpleegkundigen via telefoonnummer 088 624 42 18. Buiten kantooruren belt u, zoals gezegd wordt in het voicemailbericht, het algemene telefoonnummer van Isala 088 624 50 00 en vraagt u om doorverbonden te worden met de dienstdoende maag-darm-leverarts.
Laatst gewijzigd 7 december 2022 / 7398 / P
 Afbeelding 1
Afbeelding 1

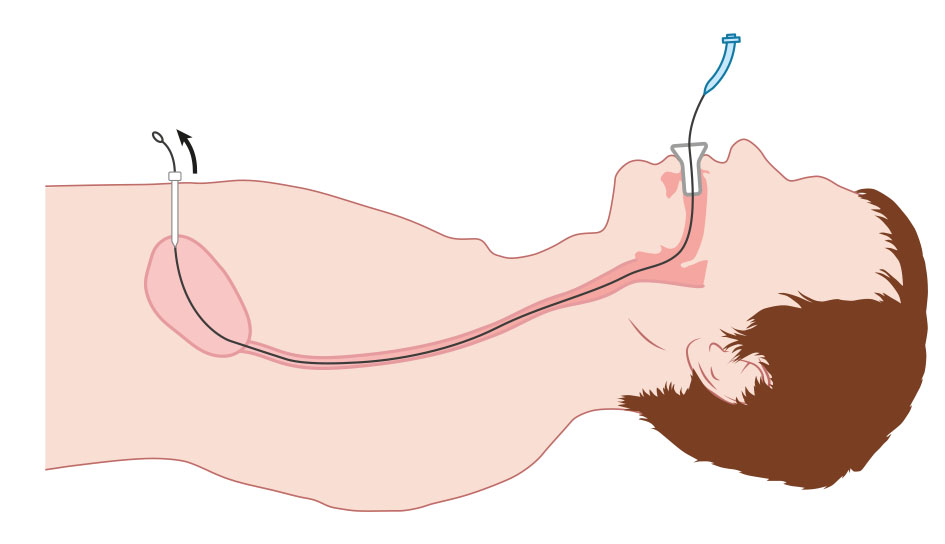
 Afbeelding 5: De PEG-sonde is geplaatst.
Afbeelding 5: De PEG-sonde is geplaatst.