Vaginale afscheiding door een soa of een ontsteking in het kleine bekken Vaginale afscheiding door een soa of een ontsteking in het kleine bekken
- Isala
- Patiëntenfolders
- 7598-Vaginale afscheiding door soa of ontsteking kleine bekken
Elke vrouw heeft vaginale afscheiding. Normale vaginale afscheiding is wit of doorzichtig en geurloos. Als de vaginale afscheiding ineens veel meer wordt, een andere kleur heeft of vervelend ruikt, kan dit wijzen op problemen. Bijvoorbeeld op een seksueel overdraagbare aandoening (soa) of ontstekingen in het kleine bekken. In deze folder leest u hoe het onderzoek bij deze klachten verloopt en welke behandelingen er zijn.
Van elke duizend vrouwen gaan er elk jaar vijftig naar de huisarts met klachten rond vaginale afscheiding. Het komt dus best vaak voor. Maar wat is abnormale afscheiding? Dat weet u zelf vaak als geen ander. Het is abnormaal als de hoeveelheid, kleur of geur anders is dan u gewend bent. Daarnaast heeft u wellicht ook jeuk of irritaties in of rond de vagina.
Onderzoek
Als u met afscheidingsklachten bij de gynaecoloog komt, stelt hij u vragen over:
- hoelang u de klachten al heeft;
- de geur en kleur van de afscheiding;
- uw seksuele contacten.
Daarnaast doet de gynaecoloog lichamelijk onderzoek. Met hulp van een spreider (eendenbek) bekijkt hij de vagina. Ook neemt hij kweken van de afscheiding. Soms bekijkt hij de afscheiding direct onder een microscoop. Ook kan er een inwendige vaginale echo gemaakt worden.
Diagnose
Wat kunnen oorzaken zijn van abnormale afscheiding?
- een vaginale schimmelinfectie (bij 25 tot 35% van de vrouwen met klachten);
- een overgroei van ‘foute’ bacteriën (20%);
- een soa (10 tot 20%);
- niet-infectieuze oorzaken zoals een achtergebleven tampon (5%);
- geen duidelijke oorzaak (30%).
Behandelingen
Schimmelinfectie
Een schimmelinfectie in de vagina is niet ernstig. De klachten bestaan uit jeuk en witte afscheiding zonder geur. Ook plassen en vrijen kunnen pijn doen. De klachten kunnen vanzelf overgaan. Een schimmelinfectie in de vagina is niet besmettelijk en niet seksueel overdraagbaar.
Behandeling
- Bij veel klachten kunt u tabletten of vaginale medicijnen voorgeschreven krijgen, zoals Miconazol/Canesten;
- Heeft u vaker dan drie keer per jaar een vaginale schimmelinfecties, dan krijgt u: Diflucan in tabletvorm, 150 mg op dag 1, 4, 7. Daarna slikt u 1x per week een onderhoudsdosering van 150 mg, gedurende 6 maanden.
Overgroei van bacteriën
In de vagina leven bacteriën en schimmels. Dat is heel normaal. Tussen de verschillende soorten bacteriën en schimmels bestaat een natuurlijk evenwicht. Soms raakt dit evenwicht verstoord en gaan bepaalde soorten bacteriën overheersen. Dit noemen we een overgroei van bacteriën (bacteriële vaginose). U heeft dan veel afscheiding die ook onaangenaam ruikt.
Behandeling
- Het gaat meestal binnen een paar weken vanzelf over;
- Spoel de vagina alleen met lauw water af, gebruik geen zeep;
- Bij ernstige klachten kunt u Metronidazol-tabletten (antibiotica) voorgeschreven krijgen.
Behandeling van een seksueel overdraagbare aandoening (SOA)
Chlamydia
In Nederland is chlamydia de meest voorkomende soa.
Klachten
De meeste vrouwen met chlamydia merken daar niets van. Een kwart van de vrouwen merkt het wel. Zij krijgen klachten die lijken op een blaasontsteking, zoals: pijn of een brandend gevoel bij het plassen en/of pijn in de onderbuik. Andere mogelijke klachten zijn: meer of veranderde vaginale afscheiding, pijn tijdens het vrijen, bloed uit de vagina na het vrijen, bloed uit de vagina tussen de menstruaties in.
Chlamydia kan lijden tot onvruchtbaarheid als de infectie zich naar de eileiders en de onderbuik uitbreidt. Dit gebeurt bij duizend vrouwen per jaar in Nederland. Ook geeft chlamydia meer kans op een buitenbaarmoederlijke zwangerschap.
Besmettelijk
Chlamydia is heel besmettelijk en wordt veroorzaakt door een bacterie. Deze zit in het slijmvlies van de penis, vagina of anus van iemand die besmet is, en kan tijdens seksueel contact worden overgedragen.
Na de behandeling van chlamydia blijft u nog ruim een week besmettelijk. Zorg dat u die week helemaal geen seksueel contact heeft. Ook niet met condoom en ook niet met handen of mond.
Laat uw (vroegere) partner(s) weten dat u chlamydia heeft. In ieder geval uw partner(s) tot een halfjaar terug. Dit is van belang om alle seksuele partners met chlamydia en ook hun partners zo (snel) mogelijk te kunnen behandelen. Daarmee helpt u mee aan de verdere verspreiding van de ziekte.
Behandeling
Chlamydia is goed te behandelen met antibiotica. U krijgt waarschijnlijk:
- Azitromycine (1000 mg in één keer innemen)
of - Doxycycline (2 keer per dag 100 mg gedurende zeven dagen).
Maak een kuur altijd helemaal af.
Heeft u een partner, dan moeten u en uw partner tegelijk antibiotica slikken. Kan het niet tegelijk dan in ieder geval zo snel mogelijk na elkaar. Dit om te voorkomen dat u opnieuw besmet wordt.
Controle
Uit onderzoek blijkt dat sommige mensen (9 tot 19%) na een half jaar toch weer chlamydia hebben. Meestal komt dat doordat ze een nieuwe infectie hebben opgelopen, soms doordat de behandeling niet goed heeft gewerkt. Vraag aan uw gynaecoloog of u na de behandeling nog gecontroleerd moet worden.
Als u chlamydia heeft, loopt u ook gemakkelijker andere soa's op. Het is dus verstandig om u ook op andere soa’s te laten testen.
Zwangerschap
Bent u zwanger? Dan volgt drie weken na de behandeling sowieso nog een controletest.
Gonorroe
Gonorroe is een soa die wordt veroorzaakt door een bacterie. De bacterie kan een infectie veroorzaken van de plasbuis, de vagina en baarmoedermond, de anus of de keel.
Klachten
Tussen 2 dagen en 2 weken na de besmetting kunt u last krijgen van groene, vaak onaangenaam ruikende vaginale afscheiding. Het plassen kan pijn doen of een branderig gevoel geven. Sommige vrouwen merken niets van de infectie.
De infectie kan zich naar de eileiders uitbreiden. Die kunnen hierdoor dicht gaan zitten. Dat geeft meer kans op een buitenbaarmoederlijke zwangerschap en onvruchtbaarheid.
Besmettelijk
De gonorroe-bacterie wordt door onveilig vrijen op een ander overdragen. Zo kunt u tijdens orale seks (contact tussen besmette penis en mond) een infectie van de keel krijgen. Na anale seks (contact tussen besmette penis en anus) kunt u een infectie van de anus krijgen. Gonorroe krijgt u niet van een toiletbril, handdoek of via zwemwater.
Als u de diagnose gonorroe krijgt, moet u aan (vroegere) partner(s) laten weten dat u het hebt. In ieder geval aan uw partner(s) tot een halfjaar terug. Ziet u er tegenop om uw partner(s) zelf te waarschuwen? Dan kunt u de GGD vragen dit te doen. Zolang de infectie niet is behandeld, kunt u anderen besmetten.
Ook na de behandeling kunt u tot ruim een week na het begin van de antibioticakuur nog besmettelijk zijn. Zorg ervoor dat u ruim een week geen seksueel contact heeft, ook niet met uw handen of mond en zelfs niet met een condoom. Vrij na deze periode veilig mét condoom.
Heeft u een vaste partner, vrij dan een week niet totdat u en uw partner helemaal zijn behandeld en tests geen andere soa’s hebben aangetoond.
Onderzoek
Gonorroe wordt aangetoond met een urinetest. In de eerste urine die tijdens het plassen naar buiten komt, zitten de meeste bacteriën. Daarom moet u vooral het eerste beetje urine opvangen voor het urineonderzoek. We noemen dat eerste-straalsurine. Ook kan onderzoek van wat afscheiding uit de vagina, plasbuis, keel of anus plaatsvinden. Dit wordt afgenomen met een wattenstaafje.
Behandeling
Er zijn goede medicijnen tegen gonorroe. De behandeling bestaat uit:
- een eenmalig antibiotica met een injectie: Ceftriaxon (500 mg).
Als u niet tegen Ceftriaxon kunt, krijgt u eventueel Azitromycine (4 tabletten van 500mg, mét nacontrole). Zwangere vrouwen krijgen meestal Ceftriaxon.
Trichomonas
Trichomonas is een soa die tot een ontsteking van de vagina, plasbuis of blaas kan leiden. Trichomonas is niet ernstig en is goed te behandelen.
Klachten
Eén tot vier weken na de infectie kunnen de eerste verschijnselen ontstaan. Soms ontstaan de klachten pas na jaren. Het is daardoor moeilijk vast te stellen wanneer iemand besmet is geraakt.
Als u besmet bent met trichomonas kunt u daar jarenlang niets of nauwelijks iets van merken. U kunt trichomonas dan wel overdragen. Vrouwen hebben vaker klachten dan mannen:
- ontsteking van de vagina;
- jeuk;
- veel afscheiding die ruikt en soms geelgroen ziet met schuimbelletjes;
- de schaamlippen en binnenkant van de vagina kunnen rood, gezwollen en pijnlijk zijn;
- het plassen kan pijn doen.
Als u zwanger bent, kan trichomonas problemen geven, zoals het te vroeg breken van de vliezen, vroeggeboorte en een laag geboortegewicht.
Onderzoek
Bij vrouwen kan een trichomonas-infectie worden aangetoond door met een soort wattenstokje wat afscheiding van de vagina af te nemen. We noemen dat onderzoek een swab. Trichomonas wordt soms ook ontdekt tijdens het maken van het uitstrijkje om baarmoederhalskanker vroeg op te sporen.
Besmettelijk
Trichomonas wordt door onveilig vrijen overgedragen. Daarom moet u aan uw (vroegere) partner(s) laten weten dat u het hebt. In ieder geval aan uw partner(s) tot een halfjaar terug. Ziet u er tegenop om uw (vroegere) partner(s) zelf te waarschuwen? Dan kunt u de GGD vragen dit te doen.
Na de behandeling met antibiotica is de trichomonas-infectie meestal verdwenen. Als u geen vaste partner heeft, vrij dan altijd veilig mét condoom. Heeft u wel een vaste partner, vrij dan veilig totdat u en uw partner helemaal zijn behandeld en tests geen andere soa’s hebben aangetoond.
Behandeling
Bij vervelende klachten zoals jeuk, pijn of vies ruikende afscheiding, helpt een behandeling met antibiotica. U krijgt dan:
- Metronidazol, 4 capsules of tabletten van 500 mg (in totaal 2000mg) in één keer.
Na de behandeling mag u twee tot drie dagen geen alcohol.
Zwangerschap
Als u zwanger bent, mag u pas na de derde maand van de zwangerschap beginnen met Metronidazol. Eerder niet. Heeft u in de eerste drie maanden van de zwangerschap veel klachten, dan kunt u Clindamycine vaginale crème proberen. Eenmaal per dag gedurende 7 dagen. Of Clindamycine 300 mg tweemaal per dag een capsule gedurende een week.
Ontsteking in het kleine bekken
De Engelse benaming van een ontsteking in het kleine bekken is Pelvic Inflammatory Disease (PID).
PID is een ontsteking in het kleine bekken. Het kleine bekken is de ruimte onderin het bekken, tussen de heupgewrichten, het schaambeen en het stuitje. In het kleine bekken bevinden zich de vagina, de baarmoeder, de eileiders en de eierstokken. De blaas en de endeldarm liggen daar bij.
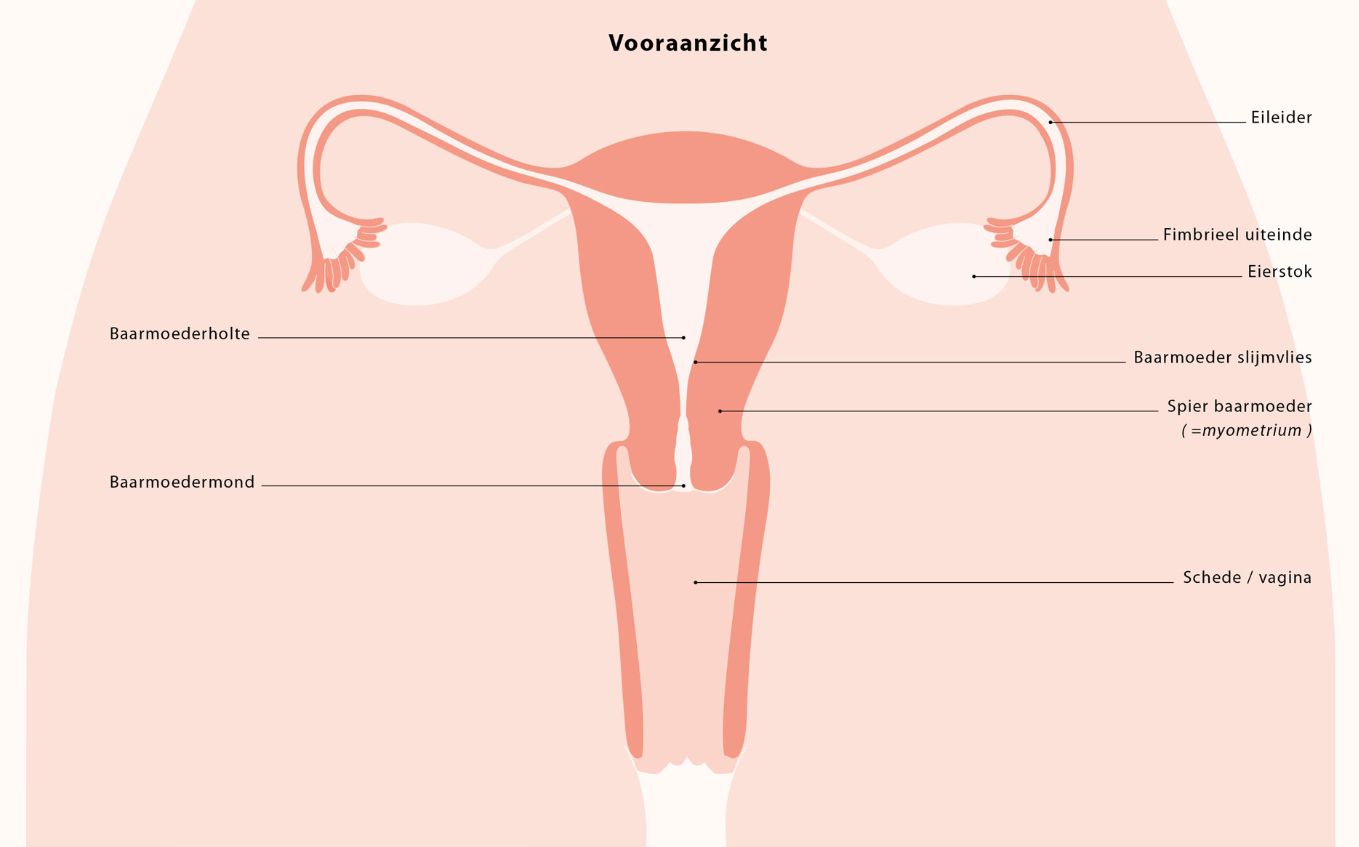 Afbeelding 1: Vooraanzicht baarmoeder en omringende organen (bezoek de website www.gynaecoloog.nl voor een vergrootte afbeelding)
Afbeelding 1: Vooraanzicht baarmoeder en omringende organen (bezoek de website www.gynaecoloog.nl voor een vergrootte afbeelding)
Oorzaak
Een ontsteking in het kleine bekken komt in ongeveer de helft van de gevallen door een soa: vaak chlamydia, soms gonorroe. De infectie kan ook komen door bacteriën die in de eigen vagina of darmen zitten. Normaal geven die geen klachten. Maar als ze de kans krijgen om zich sterk te vermeerderen, kunnen ze een ontsteking veroorzaken. Ook bij een gynaecologische of verloskundige ingreep kunnen bacteriën in het kleine bekken terechtkomen en PID veroorzaken.
Klachten
PID geeft de volgende klachten:
- vooral pijn in de onderbuik;
- koorts en een ziek gevoel;
- meer vaginale afscheiding;
- vaginale afscheiding met een andere kleur of geur
- pijn bij het vrijen;
- pijn bij het plassen.
De ontsteking kan ook sluimerend verlopen, dus zonder dat u er iets van merkt.
Een ontsteking in het kleine bekken kan ernstige gevolgen hebben. Uw eileiders kunnen beschadigd worden en door littekenweefsel afgesloten raken. Daardoor loopt u kans op onvruchtbaarheid en een buitenbaarmoederlijke zwangerschap. Ook als een PID genezen is, kunt u er nog klachten aan overhouden, zoals pijn in de onderbuik en pijn bij het vrijen.
Behandeling
In de meeste gevallen krijgt u een antibioticakuur van veertien dagen. Maak de kuur helemaal af, ook als u zich alweer goed voelt. Door de antibiotica nemen de klachten af en bent u minder lang ziek. Ook kunnen zo ernstige gevolgen van de infectie worden voorkomen, zoals latere onvruchtbaarheid of een buitenbaarmoederlijke zwangerschap.
Zodra de uitslag van de kweek bekend is, kan de behandeling worden aangepast. Doe het gedurende de behandeling rustig aan totdat de klachten duidelijk minder zijn. Meet iedere dag uw lichaamstemperatuur en noteer deze. Zolang de infectie niet genezen is, kunt u beter geen seks hebben.
Het is belangrijk om na de genezing van een soa-infectie nieuwe infecties te voorkomen door veilig te vrijen (met condoom).
Contact
Heeft u nog vragen, dan kunt u bellen met de locatie waar u onder behandeling bent:
Zwolle, Kampen of Heerde
Gynaecologie
088 624 56 04 (bereikbaar van maandag tot en met vrijdag van 8.30 tot 17.00 uur)
Meppel of Steenwijk
Gynaecologie
088 624 56 04 (bereikbaar van maandag tot en met vrijdag van 8.30 tot 17.00 uur)
