-
Isala
-
Patiëntenfolders
-
7237-Leveroperatie
U heeft een goed- of een kwaadaardig gezwel in uw lever. Dit is bijvoorbeeld een tumor of een cyste. Een kwaadaardig gezwel moet meestal weggehaald worden. Een goedaardig gezwel kan klachten geven of kwaadaardig worden. Daarom moet een goedaardig gezwel soms ook weggehaald worden.
Na het bekijken van deze digitale folder weet u hoe u zich voorbereidt op de operatie. Ook weet u hoe de operatie gaat en waar u thuis op moet letten.
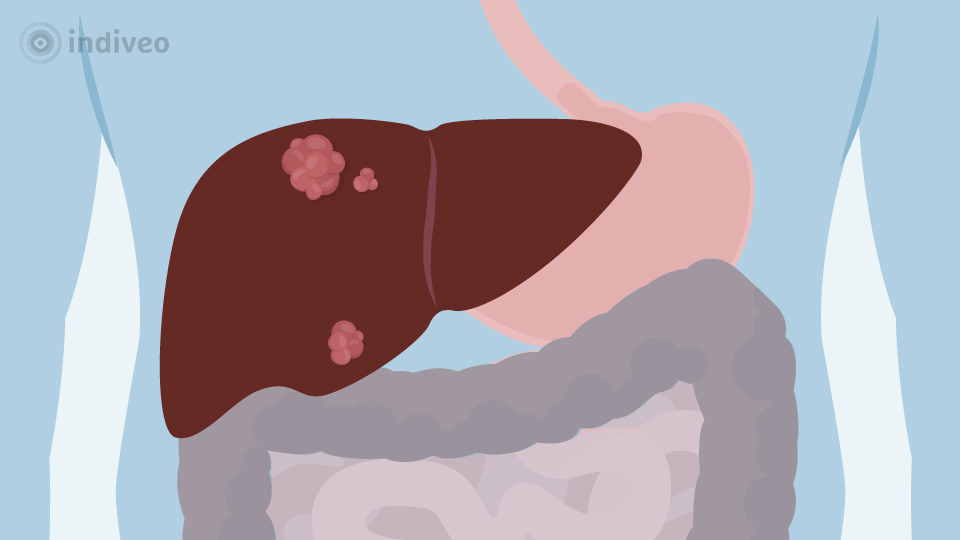 Klik op de afbeelding om de digitale folder te openen.
Klik op de afbeelding om de digitale folder te openen.
Laatst gewijzigd 10 juli 2025 / 7237