Problemen tijdens vroege zwangerschap Problemen tijdens vroege zwangerschap
- Isala
- Patiëntenfolders
- 7544-Problemen tijdens vroege zwangerschap
Over een miskraam, buitenbaarmoederlijke zwangerschap en mola-zwangerschap
Helaas verlopen niet alle zwangerschappen goed. Soms doen zich problemen voor, zoals een miskraam, buitenbaarmoederlijke zwangerschap of mola-zwangerschap. In deze folder vindt u daar meer informatie over en over de behandeling ervan.
Miskraam
Een miskraam is heel ingrijpend. Helemaal als het u al vaker overkomen is. Waarschijnlijk wilt u weten, waarom het gebeurt. En of u een volgende miskraam kunt voorkomen. In deze folder proberen we uw vragen zo goed mogelijk te beantwoorden. Ook vindt u adressen van organisaties die u verder kunnen helpen en een lijstje met folders en boeken waarin u meer informatie vindt.
Heeft u na het lezen van deze tekst nog vragen, stel ze dan gerust aan uw behandelend arts.
Wat is een miskraam?
Een miskraam is het verlies van een niet-levensvatbare vrucht. Verliest u de vrucht in de eerste twee tot vier maanden van de zwangerschap, dan heet dit vroege miskraam. Vaak is vaginaal bloedverlies het eerste teken van een dreigende miskraam. Toch eindigt slechts de helft van zwangerschappen met vaginaal bloedverlies in een miskraam. Het bloedverlies kan ook een andere oorzaak hebben. Hier gaan we later op in.
De medische term voor een miskraam is spontane abortus. Voor het afbreken van een ongewenste zwangerschap gebruikt men de term abortus provocatus. De term missed abortion gebruiken artsen en verloskundigen voor de situatie waarin een niet-levensvatbare vrucht nog niet uit zichzelf naar buiten is gekomen.
We spreken van een late miskraam of doodgeboorte als de zwangerschap verkeerd afloopt na de vierde maand maar vóór de levensvatbare periode. Dit komt veel minder vaak voor. Hierover heeft Isala de folder ‘Verlies van een kind tijdens de zwangerschap of rond de bevalling'.
Oorzaak van een miskraam
De oorzaak van een vroege miskraam is bijna altijd een aanlegstoornis. Dit betekent dat het vruchtje niet in orde is. De natuur vindt als het ware een logische oplossing: het vruchtje groeit niet verder en het lichaam stoot het af. Bij een zwangerschap is er een vruchtzakje en een embryo. Het embryo ontwikkelt zich bij een normale zwangerschap tot een kind. Bij een miskraam is vaak alleen het vruchtzakje aangelegd, zonder embryo. Er is wel een embryo in aanleg, maar al heel vroeg is er iets misgegaan. Het embryo komt dan niet tot ontwikkeling of groeit niet verder.
Vaak is er sprake van een chromosoomafwijking die bij de bevruchting is ontstaan. In de meeste gevallen is dit geen erfelijke afwijking. Bij een volgende zwangerschap hoeft er dus geen probleem te ontstaan. Een eerste miskraam is dan ook geen reden voor nader onderzoek. Pas als u meerdere miskramen heeft, is het zinvol om verder onderzoek te doen. Maar ook dan wordt er slecht zelden een duidelijke verklaring voor de miskramen gevonden.
Risicofactoren
Wel zijn er een aantal risicofactoren bekend die de kans op een miskraam vergroten:
- een hogere leeftijd;
- een ongezonde leefstijl (roken en overgewicht);
- chromosoomafwijkingen;
- antifosfolipidensyndroom;
- te veel homocysteïne in het bloed;
- stollingsafwijkingen;
- een afwijkende vorm van de baarmoeder.
Kans op een miskraam
Vroege miskramen komen helaas best vaak voor: ten minste één op de tien zwangerschappen eindigt in een miskraam. Dit betekent dat in Nederland jaarlijks 20.000 vrouwen een miskraam meemaken. Naar schatting krijgt een kwart van alle vrouwen ooit met een miskraam te maken. De kans op een miskraam neemt naarmate je ouder wordt. Voor vrouwen onder de 35 jaar is de kans dat een zwangerschap in een miskraam eindigt, ongeveer 1 op 10. Tussen de 35 en 40 jaar eindigt 1 op de 5 tot 6 zwangerschappen in een miskraam, en tussen de 40 en 45 jaar is dit 1 op de 3. Boven de 45 jaar is dit bij de helft van de zwangerschappen het geval.
Vrouwen die eenmaal een miskraam hebben meegemaakt, hebben mogelijk een licht verhoogde kans op een nieuwe miskraam. Maar gelukkig is de kans dat een zwangerschap wel goed afloopt, nog altijd veel groter.
Kunt u een volgende miskraam voorkomen?
Helaas kunt u een volgende miskraam niet helemaal voorkomen. Het enige wat u kunt doen als u opnieuw zwanger wil worden, is zo gezond mogelijk leven. Dat betekent gezond en gevarieerd eten, niet overmatig drinken, niet roken, en geen medicijnen innemen zonder overleg met een arts. Maar ook als u zich aan deze regels houdt, bestaat de kans dat u miskraam krijgt.
Naast gezond leven, raden wij u aan dagelijks een tablet foliumzuur van 0,4 of 0,5 mg te slikken. Dit advies geldt voor elke vrouw die zwanger wil worden. Heeft u voorafgaand aan uw miskraam geen foliumzuur geslikt, voelt u zich hier dan niet schuldig over. Foliumzuur vermindert niet de kans op een miskraam, alleen de kans op het krijgen van een kindje met een open rug (spina bifida).
Verschijnselen bij een dreigende miskraam
Soms nemen zwangerschapsverschijnselen zoals gespannen borsten en ochtendmisselijkheid af vlak voor een miskraam. Daarnaast kunnen vaginaal bloedverlies en soms wat menstruatieachtige pijn bij een jonge zwangerschap de eerste tekenen zijn van een dreigende miskraam. Bij de helft van de vrouwen met bloedverlies of wat buikpijn is er gelukkig niets mis en verloopt de zwangerschap verder ongestoord. Ook hoeft u niet bang te zijn voor aangeboren afwijkingen of andere complicaties.
Wat als een miskraam is vastgesteld?
U kunt zelf niets doen om te voorkomen dat de miskraam optreedt. Er is dan ook geen behandeling mogelijk. U kunt alleen kiezen tussen:
- afwachten tot de miskraam spontaan komt;
- weghalen via curettage;
- medicatie om de miskraam op te wekken.
Afwachten
Meestal komt een miskraam na het eerste bloedverlies binnen een aantal dagen op gang. Soms duurt dit langer, soms zelfs tot een paar weken. Geleidelijk krijgt u krampende pijn in de baarmoeder en neemt het bloedverlies toe. Als de miskraam normaal verloopt, verdwijnt de pijn vrijwel direct. Ook het bloedverlies vermindert dan snel en is vergelijkbaar met de laatste dagen van een menstruatie.
Voordelen van afwachten
U kunt er de voorkeur aan geven om af te wachten omdat een spontane miskraam een meer natuurlijk verloop geeft. Het verdriet kan thuis beleefd worden en u loopt geen risico op de eventuele complicaties van een curettage.
Nadelen van afwachten
Als u besluit om een spontane miskraam af te wachten, is het verstandig te bedenken hoe lang u wilt afwachten. Bespreek dit ook met uw arts. Medisch gezien kan afwachten geen kwaad; het heeft ook geen gevolgen voor een nieuwe zwangerschap. Wel kan afwachten emotioneel zwaar zijn. Daarnaast kan alsnog curettage nodig zijn als er tijdens de miskraam nog zwangerschapsweefsel achterblijft (incomplete miskraam). U zult nog zwangerschapsverschijnselen houden, zolang er zwangerschapsweefsel in uw baarmoeder aanwezig is.
Medicijnen
Als na twee weken afwachten de miskraam nog niet spontaan is opgetreden, kunt u alsnog kiezen voor curettage. Of voor medicijnen, die u thuis kunt gebruiken. Dit gebeurt in samenspraak met uw arts. De medicijnen heten Mifegyne en Misoprostol.
In 85% van de gevallen helpen de medicijnen om het vruchtje of vruchtzakje volledig uit te stoten. In de overige gevallen blijft er nog weefsel van het vruchtje of vruchtzakje achter in de baarmoeder. Dan is alsnog een ingreep nodig. Vaak kan dit weefsel dan weggehaald worden door een hysteroscopie en is een curettage niet nodig. Een hysteroscopie is een kijkbuisje, waarmee in de baarmoeder gekeken kan worden en tegelijkertijd het achtergebleven weefsel verwijderd kan worden.
Mifegyne en Misoprostol
Hoe gebruikt u deze medicijnen?
- U slikt eerst 3 Mifegyne-tabletten van 200 microgram.
- 36 uur later brengt u 4 tabletten Misoprostol (van 200 microgram) hoog in uw vagina in. Net zoals u een tampon inbrengt.
- U kunt buikpijn en bloedverlies krijgen. Dat gebeurt meestal binnen 24 uur. De buikpijn en het bloedverlies gaan over, zodra het vruchtje of vruchtzak is uitgestoten. Dat kan 2 weken duren.
- Het bloedverlies kan kort en hevig zijn met stolsels.
- Het kan fijn zijn om een naaste bij u in de buurt te hebben, die u kan bijstaan.
Wat zijn mogelijke bijwerkingen van Misoprostol?
- diarree
- misselijkheid
- koorts
- hoofdpijn
De tabletten kunnen slecht oplossen, waardoor u deze kunt verliezen na het inbrengen. Zaten de tabletten minimaal een half uur in uw vagina? Dan is de werkzame stof opgenomen door uw lichaam.
Als u de tabletten inbrengt als u al wat bloedverlies heeft, ga dan een half uur liggen.
Eén week na het voorschrijven van de medicijnen, plannen wij een belafspraak met uw behandelaar. Uw behandelaar bespreekt dan het gevolg van de medicijnen. Na 4 tot 6 weken volgt een afspraak op de polikliniek.
Wanneer neemt u contact met ons op?
- Als de tabletten niet werken; binnen 1 week na inbrengen.
- Als u lang hevig bloedverlies heeft tijdens het gebruik van Misoprostol.
- Als u hevig vaginaal bloedverlies of ernstige buikpijnkrampen blijft houden.
- Als u een temperatuur van meer dan 38°C heeft.
- Als u ongerust bent over hoe het gaat.
Overdag kunt u bellen met:
- polikliniek Gynaecologie: 088 624 56 04.
En in de avond, nacht en weekend:
- afdeling Gynaecologie en Verloskunde: 088 624 81 61.
Curettage
Bij een curettage verwijdert de gynaecoloog via een dun buisje (vacuümcurettage) of schrapertje(curette) via de schede en de baarmoedermond het zwangerschapsweefsel uit de baarmoeder. Dit gebeurt onder algehele narcose.
Voordelen van curettage
U heeft minder onzekerheid dan bij afwachten en uw normale leven wordt minder verstoord.
Nadelen van een curettage
Een curettage brengt een klein risico op complicaties met zich mee:
-
Een zeldzaam voorkomende complicatie is het syndroom van Asherman: hierbij ontstaan verklevingen aan de binnenzijde van de baarmoeder.
-
Een enkele keer komt een perforatie voor: het dunne slangetje of de curette gaat dan per ongeluk door de wand van de baarmoeder heen. Meestal heeft dit geen gevolgen, maar soms moet u ter observatie in het ziekenhuis blijven.
Een laatste complicatie is een incomplete curettage, waarbij een rest van de miskraam achterblijft. Het bloedverlies blijft dan meestal aanhouden. De rest van het zwangerschapsweefsel kan alsnog spontaan naar buiten komen. Soms is het noodzakelijk hiervoor medicijnen te gebruiken of is een tweede curettage nodig.
Vrouwen die kiezen voor een curettage, noemen vaak als argument dat zij het vervelend vinden met een niet-levensvatbare vrucht rond te lopen. Ook het afwachten en de onzekerheid over het tijdstip van de miskraam wegen soms zwaar. Een curettage heeft het voordeel dat aan deze negatieve gevoelens een eind komt. Het verdriet over de miskraam zelf moet dan nog wel verwerkt worden. De ervaring leert dat het voor het verwerkingsproces goed is niet te snel in te grijpen.
Anti-D-immunoglobuline
Als u een resusnegatieve bloedgroep heeft, krijgt u na een miskraam anti-D-immunoglobuline (anti-D) toegediend. Op deze manier is het mogelijk het ontstaan van resusantistoffen te voorkomen. Deze antistoffen kunnen in een volgende zwangerschap problemen veroorzaken. Bij een spontane miskraam voor tien weken is het geven van anti-D niet nodig. Ook als bij echoscopisch onderzoek blijkt dat er geen vruchtje is aangelegd, of dat het vruchtje in een zeer vroeg stadium is afgestorven, ziet men soms af van het geven van anti-D. Men neemt dan aan dat er geen kans is op de vorming van antistoffen.
Na een miskraam
Lichamelijk herstel
Meestal herstelt u lichamelijk snel na een spontane miskraam of een curettage. Gedurende één tot zes weken kunt u wat bloedverlies en bruinige afscheiding hebben. Het is verstandig met gemeenschap te wachten tot het bloedverlies voorbij is. Het opnieuw zwanger worden, wordt op zich niet bemoeilijkt door een miskraam. Ook medisch gezien is het niet nodig te wachten met opnieuw proberen zwanger te raken. De volgende menstruatie treedt na ongeveer vier tot zes weken op.
Emotioneel herstel
Na een miskraam kunt u een moeilijke tijd hebben. Verdriet, schuldgevoelens, ongeloof, boosheid en een gevoel van leegte zijn veelvoorkomende emoties. Het is moeilijk aan te geven hoeveel tijd hiervoor nodig is. Schuldgevoelens zijn bijna nooit terecht. Het is verstandig om te praten over uw gevoelens met uw partner, familie, vrienden of uw arts.
Een volgende zwangerschap
Een volgende zwangerschap verloopt in de meeste gevallen goed, ook bij vrouwen die meer dan één miskraam hebben doorgemaakt. Als u zwanger wilt worden is het sowieso verstandig gezond te leven. Een miskraam is niet te voorkomen, wel kan het geruststelling geven om voor een volgende zwangerschap af te spreken dat de arts een (inwendige) echo maakt.
Andere oorzaken van bloedverlies
Bloedverlies in het begin van de zwangerschap duidt niet altijd op een miskraam. Zo kan er een afwijking zijn van de baarmoedermond, bijvoorbeeld een poliep of een ontsteking, waardoor de baarmoedermond gemakkelijk bloedt. Bloedverlies komt dan vooral voor na gemeenschap of na (harde) ontlasting. Een veel minder vaak voorkomende oorzaak van bloedverlies is een buitenbaarmoederlijke zwangerschap.
Onderzoek bij bloedverlies
Om de oorzaak van bloedverlies in het begin van de zwangerschap op te sporen, kunnen de volgende onderzoeken worden gedaan:
- lichamelijk onderzoek;
- echoscopisch onderzoek;
- onderzoek van het weefsel;
- bloedonderzoek.
Lichamelijk onderzoek
De arts of verloskundige bekijkt met een spreider (speculum) uw baarmoedermond. Daarna kan nog inwendig onderzoek worden gedaan om de grootte van de baarmoeder te bepalen en te beoordelen of de baarmoedermond geopend is.
Echoscopisch onderzoek
Er kan inwendig (via de schede) of uitwendig (op de buik) een echo gemaakt worden. De baarmoederholte en de zwangerschap worden zichtbaar. Zo kan beoordeeld worden of de zwangerschap (nog) intact is.
Echoscopisch onderzoek heeft geen invloed op de zwangerschap en verandert dus niets aan de uitkomst van de zwangerschap.
Onderzoek van het weefsel
Bij weefselonderzoek wordt het zwangerschapsweefsel macroscopisch, met het blote oog, bekeken of het daadwerkelijk past bij een zwangerschap. Soms wordt het microscopisch onderzocht, maar ook dit onderzoek zegt niets over de oorzaak van de miskraam.
Beide worden gedaan om te bevestigen dat er een miskraam heeft plaatsgevonden. Ook kan het geslacht van de vrucht niet worden bepaald.
Bloedonderzoek
Als u veel bloed verliest, kan het bloed worden gecontroleerd op bloedarmoede (Hb: hemoglobine). Soms wordt ook de bloedgroep en rhesus-factor onderzocht. Een eerste miskraam is geen reden voor verder onderzoek. Na twee miskramen kan onderzoek in het bloed van u en uw partner plaatsvinden naar de chromosomen. Na meer dan twee miskramen wordt er eventueel ook gekeken naar de stolling van het bloed of de afweerstoffen in het bloed (antilichamen).
Wanneer roept u medische hulp in?
Het is verstandig om in de volgende situaties na een spontane miskraam of een curettage de arts of verloskundige te waarschuwen:
- hevig bloedverlies;
Als het bloedverlies erg ruim is (langdurig veel meer dan een forse menstruatie), kan dit gevaarlijk zijn. Zeker bij klachten van sterretjes zien of flauwvallen, roept u direct medische hulp in. - aanhoudende klachten;
Als na een spontane miskraam of curettage krampende pijn en/of zeer fors bloedverlies blijft bestaan, wijst dit op een incomplete miskraam. Er is dan nog een rest van de zwangerschap in de baarmoeder aanwezig. Een (nieuwe) curettage is dan meestal noodzakelijk. - koorts;
Koorts (dat wil zeggen een temperatuur van meer dan 38,5 °C) tijdens of kort na een miskraam wijst meestal op een ontsteking in de baarmoeder, die behandelding vereist. Neem in dit geval contact met de arts op. - bij ongerustheid.
Hulporganisaties
Een aantal (plaatselijke) instanties kunnen behulpzaam zijn bij het beantwoorden van vragen en bij het zoeken van hulp en steun:
Project Lotgenotencontact bij Miskramen
Humanitas, Nederlandse Vereniging voor Maatschappelijke Dienstverlening en Samenlevingsopbouw
Sarphatistraat 4
1017 WS Amsterdam
Postbus 71
1000 AB AMSTERDAM
(020) 523 11 00
(020) 622 73 67 (fax)
Freya, patiëntenvereniging voor vruchtbaarheidsproblematiek
Postbus 476
6600 AL Wijchen
(024) 645 10 88 (telefoon en fax)
www.freya.nl
FIOM, Stichting Ambulante FIOM
Centraal Bureau
Kruisstraat 1
5211 DT 's-Hertogenbosch
(073) 612 88 21
(073) 612 23 90 (fax)
Boeken
- Marianne Cuisinier en Hettie Janssen. Met lege handen. Houten: Unieboek, 2e dr. 1997. ISBN 90 269 6699 7.
- Wiebe Braam en Martha van Buuren. Als je zwangerschap misloopt. Baarn: La Rivière 1995. ISBN 90 384 0365 8.
- Ann Oakley, Ann McPherson en Helen Robert. Soms gaat het mis. Kosmos Utrecht/Antwerpen 1985. ISBN 90 215 1231 9 (niet meer leverbaar).
Een buitenbaarmoederlijke zwangerschap
Als een bevruchte eicel zich buiten de baarmoeder nestelt, is dit een buitenbaarmoederlijke zwangerschap. Vaak nestelt de bevruchte eicel zich dan in de eileider. Helaas kan een zwangerschap buiten de baarmoeder nooit voldragen worden. Ook kan de vrucht niet alsnog in de baarmoeder geplaatst worden. In deze folder leest u meer over een buitenbaarmoederlijke zwangerschap, de gevolgen en de behandeling.
Wat is een buitenbaarmoederlijke zwangerschap?
Tijdens de eisprong komt uit de eierstok een eicel vrij. Deze wordt opgevangen door het uiteinde van de eileider. Deze eicel kan bevrucht worden door een zaadcel. De bevruchte eicel komt na ongeveer 4 tot 5 dagen in de baarmoederholte en nestelt zich daar. Als de innesteling buiten de baarmoederholte plaatsvindt, ontstaat een buiten baarmoederlijke zwangerschap. Dit gebeurt bij minder dan 1 op de 100 zwangerschappen.
De meeste buitenbaarmoederlijke zwangerschappen ontstaan in de eileider (tuba). Een klein percentage nestelt zich elders. Heel soms komt het bij een tweelingzwangerschap voor dat één vrucht zich in de baarmoederholte nestelt en één daarbuiten.
Een buitenbaarmoederlijke zwangerschap in de eileider (tubair)
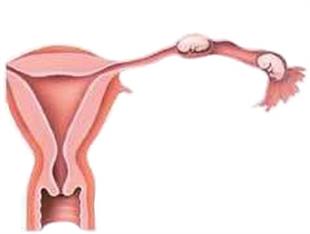
Oorzaak
Een van de belangrijkste oorzaken van een buitenbaarmoederlijke zwangerschap is een beschadiging van de eileider(s) door:
- een ontsteking aan de eileider, bijvoorbeeld door chlamydia of gonorroe;
- een eerdere buitenbaarmoederlijke zwangerschap;
- een eerdere operatie aan de eileider.
U heeft meer kans op een buitenbaarmoederlijke zwangerschap:
- na langdurige onvruchtbaarheid;
- na een IVF-behandeling;
- als u een DES-dochter bent;
- bij verklevingen in de buikholte als gevolg van een eerdere buikoperatie, met name na een blindedarmontsteking, bij endometriose, als u zwanger geworden bent nadat u gesteriliseerd bent en als u zwanger geworden bent terwijl u een spiraaltje draagt.
Klachten
In het begin hoeft een buitenbaarmoederlijke zwangerschap geen klachten te geven. Later kan er vaginaal bloedverlies optreden. Ook kunt u pijn aan één kant of onderin uw buik krijgen. Deze klachten kunnen aanvoelen als een abnormale of late menstruatie of doen denken aan een miskraam. Meestal krijgt u deze klachten tussen de 5e en de 12e week van de zwangerschap. Wanneer de eerste klachten zich voordoen, hangt onder andere af van de plaats waar de bevruchte eicel zich innestelt.
De klachten kunnen ernstig zijn als de eileider scheurt. Vaak ontstaat dan:
- plotseling hevige buikpijn met schouderpijn en loze aandrang (het gevoel dat er ontlasting is, terwijl er niets komt). Dit komt door het bloed in de buikholte.
- Ook kunnen verschijnselen van een shock optreden: misselijkheid, braken, snelle pols, transpireren, flauwvallen.
Onderzoek
Met een zwangerschapstest in de urine wordt allereerst een zwangerschap aangetoond. Is de test positief en heeft u klachten, dan verwijst de arts u naar een gynaecoloog of een echoscopist voor een inwendige, vaginale echo. Met deze echo kan de gynaecoloog zien of de zwangerschap zich in de baarmoeder bevindt.
Soms wordt er geen duidelijke zwangerschap gezien of alleen wat vocht in de buik. Dan doen we bloedonderzoek om de waarde van het zwangerschapshormoon vast te stellen:
- Is de waarde van dit hormoon hoog, dan is de kans op een buitenbaarmoederlijke zwangerschap groot.
- Is deze waarde laag en heeft u weinig klachten, dan kan er eventueel worden afgewacht, hoewel de kans op een buitenbaarmoederlijke zwangerschap aanwezig blijft.
Hoelang u kunt afwachten, bespreekt uw arts met u. Na enige tijd komt u naar het ziekenhuis voor een poliklinische controle. Tijdens deze controle krijgt u opnieuw een bloedonderzoek en/of een vaginale echo:
- Als de waarde van het zwangerschapshormoon in het bloed daalt, blijkt daaruit dat de buitenbaarmoederlijke zwangerschap vanzelf wordt afgebroken door uw lichaam. Daarna volgen er nog controles tot het zwangerschapshormoon niet meer aantoonbaar is.
- Als de waarde van het zwangerschapshormoon dezelfde waarde houdt of stijgt, terwijl met de echo nog steeds geen zwangerschap in de baarmoeder wordt gezien, is de kans op een buitenbaarmoederlijke zwangerschap groot.
Helaas kan een zwangerschap buiten de baarmoeder nooit voldragen worden. Ook kan de vrucht niet alsnog in de baarmoeder geplaatst worden. De buitenbaarmoederlijke zwangerschap zal dus helaas afgebroken moeten worden. Dit kan door een operatieve behandeling of door het nemen van medicijnen.
Operatieve behandeling
Een operatieve behandeling kan plaatsvinden door middel van een kijkoperatie (laparoscopie) of via een bikinisnede. Of een kijkoperatie mogelijk is, is afhankelijk van de ernst van uw klachten en of er bloed, verklevingen of andere afwijkingen in de buik bestaan. Lees eventueel ook de folder 'Kijkoperatie'.
Bij de operatie:
- kan de buitenbaarmoederlijke zwangerschap worden verwijderd door een sneetje te maken in de eileider (eileidersparend, tubostomie);
- kan de gehele eileider inclusief de buitenbaarmoederlijke zwangerschap worden verwijderd (tubectomie).
Op dit moment is het nog niet duidelijk welke van deze operaties beter is voor het behoud van uw vruchtbaarheid. In de volgende gevallen wordt de gehele eileider verwijderd:
- als er een scheur met een bloeding in de eileider is;
- als de buitenbaarmoederlijke zwangerschap groot is;
- als u geen zwangerschapswens meer heeft;
- als er voor de tweede keer in dezelfde eileider een buitenbaarmoederlijke zwangerschap is;
- als u een rhesusnegatieve bloedgroep heeft, krijgt u antiDimmunoglobuline toegediend om te voorkomen dat u antistoffen aanmaakt.
Complicaties
De meest voorkomende complicatie bij een laparoscopische operatie is dat er toch een 'gewone' buikoperatie (laparotomie) moet plaatsvinden via een grotere snede. Eigenlijk is dit geen echte complicatie, maar is het soms gewoon te moeilijk om zorgvuldig te opereren met behulp van de laparoscopische methode. Ook bij het opereren zelf kunnen complicaties optreden:
- In zeer zeldzame gevallen worden de urinewegen of darmen beschadigd.
- Ook bestaat de kans dat een blaasontsteking ontstaat of dat een nabloeding in de buikwand of vagina optreedt.
- Daarnaast bestaat een klein risico op het ontstaan van een infectie of trombose.
De gevolgen van een complicatie zijn soms pas zichtbaar als u al uit het ziekenhuis ontslagen bent. Neem altijd contact op met de dienstdoende gynaecoloog als u na de ingreep de volgende klachten heeft:
- ernstige buikpijn;
- koorts;
- braken;
- pijn in de nierstreek (aan de zijkant van de rug).
De belangrijkste complicatie bij de eileidersparende operatie is het achterblijven van zwangerschapsweefsel in de eileider of elders in de buik. Dit wordt persisterende trofoblast genoemd. De kans hierop is ongeveer 5 tot 20 procent. Na een eileidersparende operatie wordt daarom het zwangerschapshormoon gecontroleerd. Als de waarde van het hormoon onvoldoende gedaald of zelfs gestegen is, blijkt daaruit dat nog niet alles van de buitenbaarmoederlijke zwangerschap verwijderd is. Dan volgt doorgaans een aanvullende behandeling met methotrexaat of wordt alsnog de eileider verwijderd.
Na de behandeling kunt u via de vagina veel bloed of weefsel verliezen.
Behandeling met Methotrexaat
Als de waarde van het zwangerschapshormoon in het bloed laag is, is soms één of meerdere injecties in de spier met Methotrexaat voldoende om de buitenbaarmoederlijke zwangerschap af te breken.
Een nieuwe zwangerschap
Als u na een buitenbaarmoederlijke zwangerschap opnieuw zwanger wilt worden, adviseert uw arts u meestal minstens één menstruatie af te wachten. Na de behandeling met methotrexaat is het zelfs beter om de eerste drie maanden niet zwanger te raken. ls u bij zo'n nieuwe zwangerschap ongeveer twee weken over tijd bent, kan er een vroege vaginale echo worden gemaakt om te zien waar de bevruchte eicel zich heeft ingenesteld. Het risico dat de innesteling weer buiten de baarmoeder plaatsvindt, is ongeveer 15 tot 20 procent hoger.
Als er een eileider is verwijderd en de andere eileider lijkt beschadigd te zijn, dan is de kans op een spontane zwangerschap klein. Uw arts kan u dan eventueel IVF adviseren. Bij IVF kan echter ook een buitenbaarmoederlijke zwangerschap ontstaan.
Mola-zwangerschap
Wat is een mola-zwangerschap?
Een mola-zwangerschap kan gezien worden als een bijzondere vorm van een niet goed aangelegde zwangerschap. Het is een goedaardige zeldzame ziekte die wordt veroorzaakt door een abnormale ontwikkeling van de placenta (moederkoek).
Nadat een zaadcel een eicel heeft bevrucht, deelt de bevruchte eicel zich. De twee cellen die zo ontstaan delen zich zelf ook weer. Zo gaat het proces door en komen er steeds meer nieuwe cellen. Bij een normale zwangerschap ontstaan uit deze cellen een embryo (een vrucht, een toekomstig kind) en een placenta (een moederkoek).
Als er bij of kort na de bevruchting iets misgaat, kan het gebeuren dat alleen de placenta doorgroeit. Er is dan sprake van een mola-zwangerschap. De placenta groeit in de baarmoederholte almaar verder en door vochtophoping ontstaan talloze blaasjes. Gewoonlijk is er bij een mola-zwangerschap dus geen embryo. Is er bij uitzondering toch een vrucht, dan is deze bijna nooit levensvatbaar.
Er zijn twee types te onderscheiden.
Complete mola
Dit is een zwangerschap waarbij er geen embryo of foetus wordt gevormd. Het weefsel van de abnormale placenta lijkt op ‘een druiventros’. De eicel bevatte dan tijdens de bevruchting alleen het DNA-materiaal van 2 zaadcellen van vader, en geen moederlijk DNA-materiaal. Meestal 46 XX, soms 46 XY.
Partiële mola
Dit is een zwangerschappen waarbij een embryo met ernstige misvormingen gevormd wordt, waardoor deze niet levensvatbaar is. De placenta is eveneens abnormaal zoals bij een complete mola. De eicel bevatte dan tijdens de bevruchting moederlijk DNA-materiaal en vaderlijk DNA-materiaal maar in plaats van 46 chromosomen zijn er 69 chromosomen aanwezig (69 XXY/XXX/XYY).
Waardoor wordt een mola-zwangerschap veroorzaakt?
Dat is niet bekend. Het is dan ook niet te voorspellen welke vrouw dit zal overkomen. Sommige vrouwen lopen wel meer kans, bijvoorbeeld vrouwen die afkomstig zijn uit Zuid-Oost-Azië. Mogelijk spelen erfelijke factoren een rol. Ook de leeftijd is van belang: vrouwen onder de 15 en boven de 40 jaar hebben meer kans op een mola. Meestal is er geen oorzaak voor een mola-zwangerschap aan te wijzen. Langdurig pilgebruik, sporten of stress verhogen de kans op een mola niet. In tegenstelling tot een ‘gewone’ miskraam komt een mola-zwangerschap heel zelden voor: bij 1 op de 2000 zwangerschappen.
Hoe wordt een mola-zwangerschap ontdekt?
Een mola-zwangerschap wordt vastgesteld bij echoscopisch onderzoek. In plaats van een vruchtzakje met een embryo en een kloppend hartje worden vele kleine blaasjes gezien die de baarmoederholte opvullen.
Soms is bloedverlies via de schede de reden voor het echoscopisch onderzoek, soms wordt er geen hartje gehoord of lijkt de baarmoeder te groot voor de duur van de zwangerschap. Ook kan een mola-zwangerschap bij toeval worden ontdekt bij echoscopisch onderzoek dat om een andere reden gedaan wordt.
Klachten
Meestal zijn er bij een mola-zwangerschap geen bijzondere klachten. ‘Gewone’ zwangerschapsverschijnselen zoals moeheid en misselijkheid zijn er vaak wel. Als de zwangerschapsduur vordert, neemt de kans op vaginaal bloedverlies toe.
Aanvullend onderzoek
Als echoscopisch onderzoek laat zien dat er (zeer waarschijnlijk) sprake is van een mola-zwangerschap, wordt er een longfoto gemaakt om te zien of de mola-blaasjes zich verspreid hebben naar uw longen. In het laboratorium wordt onderzocht hoeveel zwangerschapshormoon (hCG) in uw bloed aanwezig is. hCG wordt in het placentaweefsel gemaakt. De hoeveelheid van dit hormoon geeft aan hoeveel placentaweefsel er is, en dus hoe actief de mola-zwangerschap is.
Behandeling
Bij een mola-zwangerschap wordt altijd een curettage geadviseerd. Dit is een ingreep via de schede waarbij het mola-weefsel met een dun slangetje (vacuümcurette) uit de baarmoederholte wordt weggezogen.
Tijdens de curettage
De gynaecoloog probeert zoveel mogelijk mola-blaasjes te verwijderen. De ingreep kan het beste onder volledige narcose plaatsvinden. Plaatselijke verdoving wordt afgeraden. Soms gaat de curettage gepaard met veel bloedverlies. Een bloedtransfusie tijdens of na de ingreep kan dan nodig zijn.
Na de curettage
Na de curettage kunt u nog een paar weken wat bloederige of bruinige afscheiding hebben. In aansluiting op de curettage bespreekt de gynaecoloog met u anticonceptie. Het is het beste om een tijdje te wachten met opnieuw proberen zwanger te worden. Vaak krijgt u het advies om de pil te gaan gebruiken. Een spiraaltje wordt afgeraden in verband met de mogelijkheid van bloedingen.
Controle
Tijdens de curettage verwijdert de gynaecoloog zoveel mogelijk molablaasjes, maar er blijven altijd blaasjes achter. Normaal ruimt het lichaam deze resten uit zichzelf op. Om te controleren of de achtergebleven blaasjes goed verdwijnen, wordt regelmatig uw bloed onderzocht. Daarin wordt het zwangerschapshormoon hCG gecontroleerd. De hoeveelheid van dit hormoon geeft informatie over de activiteit van de achtergebleven mola-blaasjes.
In het begin vindt dit onderzoek wekelijks plaats. Als de hCG-waarde normaal is, maandelijks. Gemiddeld duurt het drie tot vier maanden voordat de bloeduitslagen normaal zijn. Soms daalt het hCG onvoldoende of blijft het te hoog. Dan is verdere behandeling nodig.
Complicaties
Soms verdwijnen de mola-blaasjes niet uit de baarmoeder of groeien ze zelfs weer aan. Ook kan de mola zich via het bloed naar de longen uitbreiden of, bij hoge uitzondering, naar andere organen. In deze gevallen spreekt men van een persisterende trofoblast (aanwezig blijvend molaweefsel).
Bij een persisterende trofoblast daalt de waarde van het hCG onvoldoende. Meestal zijn er geen klachten, maar soms krijgt u weer zwangerschapsverschijnselen, of is er vaginaal bloedverlies. Het komt een enkele keer voor dat de mola zich naar de longen uitbreidt. Er kunnen dan klachten van hoesten en kortademigheid zijn. Daarom wordt er altijd ter controle een nieuwe longfoto gemaakt.
Een persisterende trofoblast kan gezien worden als een voorstadium van een kwaadaardige aandoening. Daarom is een behandeling met chemotherapie (Methotrexaat) noodzakelijk. De kans op volledige genezing is gelukkig uitstekend. Als er geen kinderwens meer is, kan in plaats van chemotherapie ook een baarmoederverwijdering worden overwogen.
Behandeling met Methotrexaat
Als de waarde van het zwangerschapshormoon in het bloed laag is, is soms een operatieve behandeling niet nodig. De mola-zwangerschap kan dan beëindigt worden door een behandeling van één of meerdere injecties in de spier met methotrexaat. De behandeling met Methotrexaat wordt verderop in deze folder uitgelegd.
Een nieuwe zwangerschap
Na een complete mola-zwangerschap is het beter een tijd te wachten met een nieuwe zwangerschap, omdat het achtergebleven mola-weefsel opnieuw actief kan worden. Nadat het hCG in het bloed normaal is geworden, is het verstandig nog een half jaar anticonceptie te gebruiken. Als u medicijnen heeft gebruikt in verband met een persisterende trofoblast, is het beter pas weer zwanger te worden als de hCG-waarde in het bloed een jaar normaal is.
Na een mola-zwangerschap is er geen verhoogde kans op onvruchtbaarheid, gezondheidsproblemen of complicaties tijdens een volgende zwangerschap. Wel is er een licht verhoogde kans (1%) op een tweede mola-zwangerschap. Daarom is het zinvol om bij een volgende zwangerschap vroeg een echo-onderzoek te laten doen om te zien of alles normaal is. In dat geval kunt u voor controle van de zwangerschap bij de verloskundige of de huisarts blijven. Een doorgemaakte complete mola-zwangerschap is geen reden voor een medische indicatie en bevalling onder leiding van een gynaecoloog. Wel wordt geadviseerd om zes weken na de bevalling het bloed nog een keer te controleren op hCG. Dit wordt ook geadviseerd bij elke nieuwe zwangerschap voor de toekomst, ook na een spontane miskraam.
Lichamelijk en emotioneel herstel
Na een curettage herstelt u meestal vlot. Vaak is er nog een tot twee weken wat bloedverlies en bruinige afscheiding. Het is verstandig om met seksuele gemeenschap te wachten tot dit bloedverlies voorbij is.
Veel vrouwen maken na een mola-zwangerschap psychisch een moeilijke tijd door. De mola betekent voorlopig een teleurstelling en brengt een abrupt einde aan alle plannen en fantasieën over het verwachte kindje. Onbekendheid en daarmee samenhangende onzekerheid maken de verwerking soms moeilijker dan na een gewone miskraam. Verdriet, schuldgevoelens, ongeloof, boosheid en een gevoel van leegte zijn veel voorkomende emoties. De vraag waarom het mis ging houdt u wellicht bezig. Hoe invoelbaar ook, schuldgevoelens zijn nooit terecht. Een mola ontstaat doordat er iets verkeerd liep bij of kort na de bevruchting.
Iedereen verwerkt een mola-zwangerschap anders. Het kan een steun zijn dat u weet dat zwanger worden in elk geval mogelijk is gebleken. De vrij lange wachtperiode voor een nieuwe zwangerschap kan moeilijk zijn, zeker als uw leeftijd wat vordert. Ook omstandigheden zoals aanvullende medicijnkuren spelen bij de verwerking een rol. Hoe lang het verwerkingsproces duurt, is moeilijk aan te geven. Bij ‘gewone’ miskramen doen sommige paren er enkele maanden tot een half jaar over; bij anderen duurt het soms meer dan een jaar. Waarschijnlijk is dit bij een mola niet anders.
Verschillen in de beleving of de snelheid van verwerken tussen man en vrouw kunnen een druk op de relatie geven. Het is dan verstandig erover te praten, zowel met elkaar als met anderen. Omdat mola-zwangerschappen weinig voorkomen, is het voor de omgeving vaak niet duidelijk wat u doormaakt. Het kan helpen te praten met andere paren die hetzelfde hebben meegemaakt. Al kunnen deze paren moeilijk te vinden zijn, omdat mola-zwangerschappen vrij zeldzaam zijn.
Mola-zwangerschap registratie
In Nederland worden alle mola-zwangerschappen geregistreerd bij het Academisch Ziekenhuis in Nijmegen. Zo hopen artsen meer te weten te komen over deze zeldzame aandoening. De gynaecoloog meldt ook uw gegevens bij deze registratie aan, tenzij u hier bezwaar tegen maakt.
Hulporganisaties
Als u zoekt naar hulp en steun in uw woonomgeving kunt u aankloppen bij:
Freya, patiëntenvereniging voor vruchtbaarheidsproblematiek
Postbus 476
6600 AL Wijchen
(024) 645 10 88 (telefoon en fax)
www.freya.nl
Freya is een landelijke patiëntenvereniging die vanuit ervaringsdeskundigheid een luisterend oor kan bieden en informatie kan verstrekken aan paren die ongewild kinderloos zijn. Freya kan mogelijk ook bemiddelen bij lotgenotencontact voor problemen rond (herhaalde) miskramen en een molazwangerschap.
Om verder te lezen:
Zover wij weten bestaan er geen boeken specifiek over een mola-zwangerschap. Onderstaande boeken kunnen u misschien wel steun bieden:
- Marianne Cuisinier en Hettie Janssen. Met lege handen; 2e dr. Houten: Unieboek, 1997. ISBN 90 269 6699 7.
- Wiebe Braam en Martha van Buuren. Als je zwangerschap misloopt. Baarn: La Rivière 1995. ISBN 90 384 0365 8.
- Ann Oakley, Ann McPherson en Helen Robert. Soms gaat het mis. Utrecht/Antwerpen: Kosmos
Behandeling met methotrexaat
Om een buitenbaarmoederlijke – of moxa-zwangerschap te verwijderen kunt u behandeld worden met Methotrexaat. Methotrexaat behoort tot de groep cytostatica (chemotherapie). Cytostatica zijn medicijnen die de celdeling remmen. Methotrexaat is een celdodend middel dat inwerkt op snel delende cellen zoals kankercellen, slijmvliescellen en zwangerschapsweefsel. Het gaat de werking van foliumzuur tegen. Foliumzuur is nodig voor de opbouw van de celwand. Methotrexaat wordt in dit geval gegeven door middel van een injectie in de spier.
Om de bijwerkingen van Methotrexaat te beperken, moet u ook het medicijn Leucovorin gebruiken. Dit medicijn wordt ook wel folinezuur genoemd en kunt u innemen in tabletvorm. Het zorgt ervoor dat gezonde cellen minder snel beschadigd raken door Methotrexaat. Het is belangrijk dat u de Leucovorin op de juiste tijd inneemt. De tijd tussen de Methotrexaat-injectie en de inname van Leucovorin moet ongeveer 24 tot 30 uur bedragen.
Dosering:
De hoeveelheid Methotrexaat die u krijgt, hangt af van uw gewicht. Er wordt 1milligram per kilo gegeven. Er zijn twee vormen. De eenmalige intramusculaire injectie met Methotrexaat (single shot) en de kuur-vorm.
- Single shot - U krijgt in één keer de juist dosis Methotrexaat ingespoten.
- Kuur - U krijgt Methotrexaat (MTX) volgens het volgende schema:
| Dag 1 | MTX |
| Dag 2 | Tablet folinezuur 15 mg |
| Dag 3 | MTX |
| Dag 4 | Tablet folinezuur 15 mg |
| Dag 5 | MTX |
| Dag 6 | Tablet folinezuur15 mg |
| Dag 7 | MTX |
| Dag 8 | Tablet folinezuur 15 mg |
De eerste kuur bestaat uit vier injecties MTX. Deze krijgt u om de dag (zie schema). Hierna volgt altijd minimaal één rustweek.
Vervolgkuren
Als uw arts met u vervolgkuren heeft afgesproken, krijgt u voor onbepaalde tijd methotrexaat. U moet altijd de ochtend vóór de volgende kuur bloed laten prikken. Door middel van dit bloedonderzoek worden uw nier- en leverfuncties en hCG-waarde gecontroleerd. U krijgt een labformulier mee en een belafspraak voor diezelfde dag. De arts belt u om de bloeduitslagen te bespreken en om u te vertellen of de volgende kuur kan doorgaan. De volgende kuur verloopt weer volgens ditzelfde traject.
Als de kuur doorgaat, schrijft de arts het recept voor MTX voor. Ook spreekt hij met u een tijdstip af wanneer u zich kunt melden op de afdeling Gynaecologie voor de MTX-injectie. Een verpleegkundige bespreekt met u hoe het met u gaat en welke klachten u eventueel ervaart. Ook meet zij uw bloeddruk en spreekt een tijdstip af voor de volgende injectie. U krijgt dan de MTX-injectie in uw bovenbeen en u mag vervolgens weer naar huis.
Hoeveel kuren MTX u krijgt, hangt af van de daling van uw hCG-waarde. In het begin daalt deze waarde heel snel, maar verderop in de behandeling zal dit minder snel zijn. Na normalisering van de hCG-waarde worden twee zogenaamde zekerheidskuren gegeven. Deze twee kuren krijgt u om te voorkomen dat eventueel achtergebleven cellen van de moederkoek (trofoblast) alsnog gaan groeien. De gynaecoloog bespreekt dit met u.
Bijwerkingen
U kunt last krijgen van de volgende bijwerkingen door het gebruik van MTX.
Mondirritatie en/of ontsteking van het mondslijmvlies
Een goede mondhygiëne is belangrijk. Poets daarom minimaal drie keer per dag uw gebit. Gebruik eventueel mentholvrije tandpasta. Na de maaltijden kunt u uw mond spoelen met een zoutwateroplossing (1 theelepel zout op 1 liter water), een desinfecterende mondspoeling (zonder alcohol) of mondspoeling met Kamillosan. Bij gebruik van chloorhexidine maximaal zeven dagen spoelen in verband met kans op verkleuring van uw gebit. Heeft u last van een droge mond, dan kan suikervrije kauwgom een oplossing zijn.
Misselijkheid en verminderde eetlust
Misselijkheid ten gevolge van MTX komt meestal niet voor. Wel kunt u gewone zwangerschapsverschijnselen zoals moeheid en misselijkheid ervaren. In dat geval is het advies vaker een kleine maaltijd te gebruiken.
Ondersteunende medicatie
Als u pijnklachten heeft, mag u paracetamol innemen. Andere pijnstillers zoals niet-steroïde ontstekingsremmende pijnstillers (onder andere ibuprofen en voltaren) mag u alleen gebruiken in overleg met uw arts. Hetzelfde geldt voor antibiotica en vitaminepreparaten met foliumzuur.
Invloed op menstruatie en seksualiteit
Tijdens de kuur blijft geslachtsgemeenschap mogelijk. Wij adviseren u echter wel een condoom te gebruiken. Dit om het contact met cytostatica voor uw partner zo beperkt mogelijk te houden. Het condoom moet u naast de orale anticonceptie (de pil) gebruiken. Is vrijen pijnlijk door een droge vagina, dan kan een glijmiddel uitkomst bieden. Een glijmiddel zoals Sensilube is te koop bij drogist of apotheek. Cytostatica kan een verandering teweegbrengen in het verloop van uw menstruatie.
Emotionele aspecten
Het afbreken van een zwangerschap betekent lichamelijk en psychisch meestal een zware belasting; niet alleen is er een zwangerschap verloren gegaan, maar misschien wordt het ook wel moeilijker om opnieuw zwanger te raken.
Bij de Methotrexaatbehandeling en de eileidersparende operatie volgt soms een langere periode van onzekerheid, omdat de waarde van het hCG hormoon langzaam daalt. Lotgenoten, waaronder de Stichting Freya, de patiëntenvereniging voor vruchtbaarheidsproblematiek kunnen u eventueel steunen.
Irritatie van het oogslijmvlies
De slijmvliezen van uw ogen kunnen soms geïrriteerd raken. U kunt daardoor droge, prikkelende ogen krijgen. Eventueel kan uw huisarts of behandelend specialist u oogdruppels voorschrijven.
Vermoeidheid en verminderde energie
Luister naar uw lichaam, neem voldoende rust.
Huidverandering
Onder invloed van cytostatica kan uw huid droog en schilferig worden, wat gepaard kan gaan met jeuk. Gebruik regelmatig een ongeparfumeerde vette bodylotion om dit zo veel mogelijk tegen te gaan. Uw huid kan gevoeliger zijn voor zonlicht dan normaal en daardoor sneller verbranden. Gebruik daarom een zonnebrandcrème met een hogere beschermingsfactor. Tijdens de behandeling raden wij zonnebaden of het gebruik van een zonnebank af.
Uitscheiding
Gedurende een aantal dagen bevatten uw uitscheidingsproducten zoals urine, ontlasting, transpiratie en braaksel, resten cytostatica. Dit betreft een risicovolle periode van veertien dagen, gerekend vanaf de eerste toedieningsdag. Enkele adviezen tijdens deze periode zijn:
- Verwijder druppels urine met toiletpapier.
- Spoel de wc na gebruik altijd twee keer door met het wc-deksel dicht om spatten te
voorkomen. - Verzamel thuis het afval met risicovolle uitscheidingsproducten in dubbele afvalzakken en voer deze af met het normale huisvuil.
- Als uw kleding of beddengoed in aanraking komt met uw uitscheidingsproducten tijdens de risicovolle periode, doe dan het volgende:
- Draag bij het reinigen van het wasgoed wegwerphandschoenen.
- Spoel kleding eerst in de wasmachine met een koud spoelprogramma; hierna kiest u het normale wasprogramma.
- Was het wasgoed apart van ander wasgoed.
- Als het niet mogelijk is de kleding onmiddellijk in de wasmachine te stoppen, bewaart u dan het wasgoed in een goed afgesloten plastic zak.
- Was na contact met het wasgoed zorgvuldig uw handen.
Verandering van ontlastingspatroon
Als u last krijgt van diarree, doe dan het volgende:
- Drink voldoende, minimaal twee liter per 24 uur.
- Drink per dag een aantal koppen bouillon, tomaten- en/of groentesap. Bij veel diarree kunt u ook ORS gebruiken, verkrijgbaar bij drogist of apotheek.
- Gebruik vaker kleine maaltijden.
- Heeft u langer dan 48 uur diarree, overleg dan met uw arts.
Als u last krijgt van verstopping, doe dan het volgende:
- Drink voldoende, minimaal twee liter per 24 uur.
- Gebruik vezelrijke voeding, dat wil zeggen: eet veel bruin of volkoren brood, groenten en fruit.
- Als u last heeft van verstopping, kunt u bij de apotheek of drogist een Microlax halen. Dit is een kleine klysma waarvoor u geen recept nodig heeft.
- Meld de klachten van verstopping bij een volgend ziekenhuisbezoek bij uw arts of verpleegkundige. Dan wordt samen met u gekeken wat u kunt doen om verstopping bij een volgende behandeling te voorkomen. Ook als u minder dan drie dagen geen ontlasting heeft gehad en daarvan veel last heeft, kunt u contact opnemen met uw arts of verpleegkundige.
Contact
Heeft u nog vragen, dan kunt u bellen met:
Zwolle
polikliniek Gynaecologie
088 624 56 04 (bereikbaar van maandag tot en met vrijdag van 8.30 tot 17.00 uur)
Meppel
polikliniek Gynaecologie
088 624 56 04 (bereikbaar van maandag tot en met vrijdag van 8.30 tot 17.00 uur)
Voor meer informatie ga naar www.degynaecoloog.nl
