Klachten van de vulva Klachten van de vulva
- Isala
- Patiëntenfolders
- 7599-Klachten-vulva
Klachten van de vulva komen op alle leeftijden voor, van jonge meisjes tot oudere vrouwen. Sommige aandoeningen van de vulva zijn gemakkelijk te behandelen, andere vragen langdurige zorg en controle. Veelvoorkomende klachten zijn jeuk, een branderig of schraal gevoel, pijn of irritatie. In Isala kunt u met deze klachten terecht bij de Vulvapoli. Hier werken verschillende artsen samen om snel de oorzaak van uw klachten op te sporen en u de juiste behandeling te bieden.
De vulvapoli is een samenwerking tussen de afdelingen Dermatologie en Gynaecologie. Wij werken daarnaast ook samen met andere zorgverleners, zoals huisartsen, urologen, seksuologen, psychologen en bekkenbodemfysiotherapeuten. Het is gebleken dat vrouwen met vulvaproblemen die op een vulvapoli gezien worden vaak snel en goed geholpen worden.
Klachten
Veelvoorkomende klachten zijn jeuk, een branderig of schraal gevoel, pijn of irritatie. Deze klachten kunnen veroorzaakt worden door infecties. Andere klachten ontstaan door veranderingen van de huid van de vulva, bijvoorbeeld door eczeem of psoriasis.
Aandoeningen van de vulva kunnen problemen geven tijdens het vrijen. Andersom kunnen seksuele problemen juist de oorzaak zijn van klachten van de vulva. Soms is een soa (seksueel overdraagbare aandoening) de oorzaak. Als u problemen heeft of heeft gehad met seksualiteit, aarzel dan niet dit met de gynaecoloog te bespreken. Ziet u erg tegen het onderzoek op? Bespreek ook dit van tevoren met de gynaecoloog.
Hoe ziet de vulva er uit?
De vulva is de huid rond de schede en bestaat uit de grote, buitenste en de kleine, binnenste schaamlippen en de clitoris.
De venusheuvel ligt direct op het schaambeen. Onder de venusheuvel liggen de behaarde buitenste schaamlippen. Tussen de buitenste schaamlippen liggen de binnenste schaamlippen; deze zijn onbehaard. De kleine, binnenste schaamlippen steken meestal meer naar buiten dan de grote, buitenste schaamlippen.
Aan de bovenzijde van de binnenste schaamlippen bevindt zich de clitoris. De clitoris is deels bedekt door de clitorisvoorhuid. Dit is een onderdeel van de binnenste schaamlippen.
Tussen de binnenste schaamlippen bevindt zich de toegang tot de schede (vagina). De opening van de plasbuis ligt net boven de ingang van de schede. Aan het begin van de vagina liggen de klieren van Bartholin. Deze klieren produceren het vocht dat vooral vrijkomt tijdens seksuele opwinding. Het gebied tussen de anus en de vagina heet het perineum.
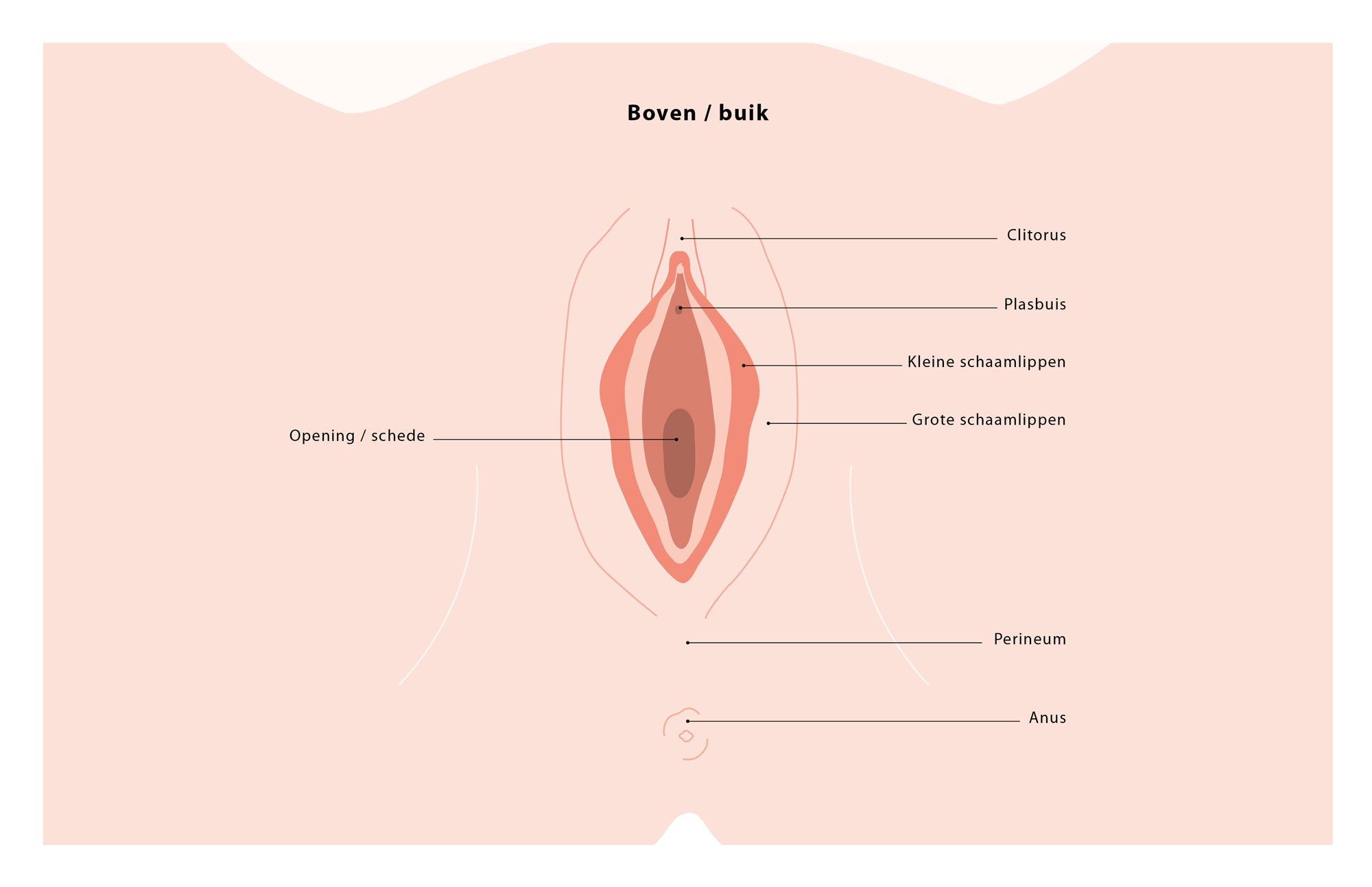
Afbeelding 1: Vooraanzicht vulva (bezoek de website www.gynaecoloog.nl voor een grotere afbeelding)
Onderzoek
Tijdens het onderzoek ligt u in de onderzoekstoel. De gynaecoloog bekijkt eerst de vulva aan de buitenkant. U kunt een spiegel vragen om zelf mee te kijken en om de plekken waar u last van hebt zelf aan te wijzen. Vraag om uitleg als u iets niet begrijpt.
Soms vindt daarna een inwendig onderzoek van de schede plaats met het speculum (spreider/eendenbek). Eventueel neemt de gynaecoloog met een wattenstokje wat afscheiding af. Dit wordt met de microscoop onderzocht op bacteriën, schimmels of eventuele andere veroorzakers van de klachten. Ook kan er in het laboratorium een kweek van het materiaal worden gemaakt. U krijgt de uitslag van dat onderzoek dan na ongeveer een week.
Als er verder lichamelijk onderzoek nodig is, wordt een nieuwe afspraak gemaakt voor een vulvoscopie. De gynaecoloog bekijkt dan de vulva met een soort vergrootglas. Eventueel wordt de vulva met verdund azijnzuur vochtig gemaakt, wat een prikkend gevoel kan geven. Soms neemt de gynaecoloog een klein stukje weefsel (biopt) af voor verder microscopisch onderzoek door de patholoog-anatoom. U krijgt daarvoor een verdoving. Deze kan even pijnlijk zijn, maar van het biopt nemen zelf voelt u meestal niets. De uitslag van het biopt is meestal binnen twee weken bekend.
Aandoeningen en behandelingen
Allergie
Contacteczeem wordt veroorzaakt door irritatie van de vulvahuid. Meestal bestaat hierbij roodheid en/of jeuk van de vulva. Soms is de oorzaak duidelijk en kunt u de irritatie zelf verhelpen. Irritatie kan ontstaan door bijvoorbeeld geparfumeerd of gekleurd toiletpapier, ondergoed of badkleding, zeep, talkpoeder, intiemsprays, inlegkruisjes, zaaddodende pasta en condooms.
Behandeling
Eventueel kan crème of zalf helpen. Koude kompressen kunnen even helpen tegen de jeuk. Probeer vooral niet te krabben. Hierdoor wordt het eczeem alleen maar erger.
Schimmelinfectie
Een schimmelinfectie is de meest voorkomende infectie van de vulva. De oorzaak is vaak de schimmel Candida. Meestal is ook de vagina geïnfecteerd. U heeft een verhoogde kans om een schimmelinfectie te krijgen bij suikerziekte, zwangerschap en tijdens gebruik van antibiotica.
Bij Candida kunnen de vulva en/of de vagina rood zijn, jeuken, en u kunt witte, korrelige afscheiding hebben. Soms heeft u ook een branderig gevoel bij het plassen. Door wat van de afscheiding onder de microscoop te onderzoeken of voor kweek op te sturen, kan de arts meestal zien of er een Candida-schimmel aanwezig is. Een enkele keer bestaat er ook een overgevoeligheid, waardoor de klachten kunnen verergeren.
Behandeling
Candida kan worden behandeld door tabletten te slikken of in de schede te brengen, door een crème, of door een combinatie van tabletten en crème. Soms moet ook uw partner worden behandeld.
Seksueel overdraagbare aandoeningen (SOA’s)
Veelvoorkomende seksueel overdraagbare aandoeningen (geslachtsziekten) van de vulva worden veroorzaakt door virussen en bacteriën. De beste manier om geslachtsziekten te voorkomen is condooms te gebruiken.
Er zijn twee vaak voorkomende seksueel overdraagbare geslachtsziekten van de vulva:
Genitale wratten
Genitale wratten worden veroorzaakt door het humaan papillomavirus (HPV). De wratten zijn vaak wit en spits maar soms ook donkerbruin. Ze kunnen klein tot groot zijn. Ze kunnen aanwezig zijn op de gehele vulva, bij de anus, in de vagina en op de baarmoederhals. Hierbij kunt u pijn, jeuk of afscheiding hebben. De wratten zelf zijn erg besmettelijk.
Behandeling
Er zijn verschillende manieren om de wratten te behandelen, zoals podofylline of imiquimod: een vloeistof die u zelf of de gynaecoloog op de wratten kan aanbrengen. Verder kunnen de wratten na een verdovingsprik worden bevroren. Zijn er veel wratten, dan kan een ‘operatieve’ behandeling met laserstralen of wegbranden de beste oplossing zijn. Na de behandeling is er echter een risico van ongeveer 50% dat de wratten weer terugkomen.
Herpes simplex
Genitale herpes wordt veroorzaakt door het herpes-simplexvirus ( HSV). Eerst ontstaan er kleine heldere blaasjes, die na enkele dagen stukgaan en kleine pijnlijke zweertjes achterlaten. In de fase dat er blaasjes zijn is de herpesinfectie erg besmettelijk. Herpes is een infectie die regelmatig kan terugkomen. Vooral de eerste keer is de aandoening erg pijnlijk, met name bij het plassen.
Behandeling
Er is geen behandeling die het virus kan doden. Wel is er een behandeling in de vorm van zalf of tabletten (aciclovir) waarmee het virus kan worden afgeremd en de klachten minder worden.
Vulvodynie (pijn aan de vulva)
Vulvodynie betekent letterlijk: pijn aan de vulva. Het is een verzamelnaam voor chronische klachten aan de vulva zonder duidelijke oorzaak: het gaat dan om een branderig gevoel, jeuk, irritatie en/of pijn. Soms zijn er ook huidafwijkingen. De aandoening kan op de hele vulva bestaan (zoals bij atrofische vulvitis), maar ook op een klein gedeelte (zoals bij het vulvair vestibulitissyndroom). De vulva kan ook, constant of af en toe, pijn doen zonder dat er afwijkingen te zien zijn. Dit komt op alle leeftijden voor.
Behandeling
Amitriptyline-tabletten kunnen soms verbetering geven. Er kan ook gekozen worden voor een behandeling door de gynaecoloog samen met de psycholoog, seksuoloog en of fysiotherapeut.
Meer informatie
Op de website van Thuisarts leest u meer over pijn bij de ingang van de vagina. Met praktische leefstijladviezen over bijvoorbeeld eten en drinken, maar ook voeding en kleding.
Atrofische vulvitis
Na de overgang wordt de huid van de vulva dunner (atrofie) en ontstekingen treden gemakkelijk op (atrofische vulvitis). Vaak is ook de vagina ontstoken (vaginitis). De belangrijkste klachten zijn branderigheid en jeuk. De oorzaak is dat uw lichaam na de overgang minder oestrogeen aanmaakt; oestrogeen is nodig voor de opbouw van de bekledende laag.
Behandeling
De klachten zijn goed te verhelpen met tabletten, crème of met vaginale zetpillen die oestrogenen bevatten.
Vulvair vestibulitissyndroom, focale vulvitis
Een syndroom is een vaste combinatie van verschijnselen. Bij het vulvair vestibulitissyndroom is pijn de belangrijkste klacht. Vaak zijn er ook kleine rode plekken onder aan de schede te zien, die pijnlijk zijn bij het aanraken. Vaak verkrampen de bekkenbodemspieren en wordt de schede tijdens het vrijen minder vochtig. Soms ontstaat dit syndroom na een langdurige infectie van de schede (zoals een schimmelinfectie). Ook kan een minder prettige ervaring op seksueel of fysiek gebied de oorzaak zijn.
Behandeling
Vooral als u deze klachten al lang heeft, kan de behandeling moeilijk zijn. Bij aanhoudende jeuk kan soms verbetering optreden door het gebruik van een crème of door een operatie. Eventueel kunt u ook onder behandeling komen bij een seksuoloog (zie ook de brochure ‘Seksuele problemen bij vrouwen’), bij een psychotherapeut of bij een fysiotherapeut die gespecialiseerd is in de bekkenbodemspieren, in samenwerking met de gynaecoloog.
Huidafwijkingen
Allerlei huidaandoeningen zoals psoriasis, eczeem, vitiligo, lichen sclerosus en lichen planus kunnen ook op de vulva voorkomen.
Lichen sclerosus
Bij lichen sclerosus wordt de huid van de vulva dunner of stug (sclerosus ), wit (lichen) en glanzend. Soms kunnen delen van de vulva samengroeien, kleiner worden of zelfs verdwijnen. Lichen sclerosus kan voorkomen op de gehele vulva en rondom de anus. In de schede komt het niet voor. Meestal is jeuk de belangrijkste klacht. Gemeenschap kan pijnlijk of zelfs onmogelijk zijn. De oorzaak van lichen sclerosus is niet bekend. De aandoening kan op alle leeftijden voorkomen. Lichen is niet besmettelijk.
Behandeling
Lichen sclerosus is niet te genezen, maar de jeuk kan goed behandeld worden met een zalf die bijnierschorshormonen (corticosteroïden) bevat.
Het is zeldzaam maar de afwijking kan eventueel op de lange duur overgaan in kanker. Dit gebeurt bij ongeveer 3-5%. Krijgt u dus zweertjes of ontstaan er nieuwe verdikte gebieden in de vulva, meld dit dan aan uw gynaecoloog. Eventueel wordt er dan een stukje weefsel afgenomen. Het is dus nodig dat u onder controle blijft.
Ook raden wij u aan regelmatig uw vulva zelf te onderzoeken. Hoe u dit doet, leest u verderop in deze folder bij ‘Zelfonderzoek van de vulva’.
Vulvaire intra-epitheliale neoplasie (VIN)
Bij deze aandoening vormt zich nieuw weefsel in de bekleding van de vulva. De kleur kan variëren van wit, rozerood tot bruin. Er kan jeuk zijn, soms pijn, maar het is ook mogelijk dat u geen klachten heeft.
VIN kan ontstaan door besmetting met het humaan papilloma virus (usualVIN of uVIN) of vanuit lichen (differentiated VIN of dVIN). Om de oorzaak vast te stellen, neemt de gynaecoloog weefsel af voor onderzoek met de microscoop.
Behandeling
Hoe de behandeling eruitziet, hangt af van hoeveel klachten u heeft en hoeveel nieuw weefsel er is. Als besloten wordt de afwijking weg te halen, gebeurt dit bij uVIN meestal met een de zalf imiquimod of door een operatie. Na de behandeling is er een kans dat de aandoening terugkomt.
U blijft onder controle bij de gynaecoloog. Het is ook belangrijk dat u zelf regelmatig de vulva controleert. Neem bij veranderingen altijd contact op met de gynaecoloog.
De ziekte van Paget
Bij de ziekte van Paget (spreek uit: Peedzjet) zijn er rood-wit gemarmerde plekken op de vulva, vaak ook op het perineum en rond de anus. Vaak heeft u ook last van jeuk en branderigheid. De ziekte is niet besmettelijk. De oorzaak van de ziekte van Paget is onbekend. Voor de diagnose wordt een stukje weefsel microscopisch onderzocht. De behandeling is een operatie waarbij de afwijkingen worden verwijderd. Uw gynaecoloog bespreekt samen met u uitgebreid wat hierbij precies gebeurt. Regelmatige controle van uw vulva door u zelf en uw gynaecoloog is belangrijk. Neem bij veranderingen altijd contact op met de gynaecoloog.
Vulvakanker
Aan de vulva kan ook kanker ontstaan, maar gelukkig komt dat heel zelden voor. Kanker van de vulva komt in Nederland bij ongeveer 200 vrouwen per jaar voor. Het is een ziekte die vooral bij oudere vrouwen ontstaat: de helft van de vrouwen met kanker van de vulva is 74 jaar of ouder.
Voor meer informatie verwijzen wij u naar de folder 'Schaamlipkanker' op de website van Isala.
Verzorging van de vulva
De huid van de vulva is gevoelig. Zeker bij klachten is het belangrijk uw vulva op de juiste manier te verzorgen:
- Was de vulva niet met zeep;
- Draag bij voorkeur katoenen ondergoed;
- Draag geen strakke broeken;
- Gebruik geen of zo min mogelijk inlegkruisjes;
- Houd de vulva droog;
- Slaap zonder onderbroek of in losse nachtkleding.
Zelfonderzoek van de vulva
Soms vraagt de gynaecoloog u zelf de vulva te onderzoeken. Als u dat regelmatig doet, weet u zelf het beste of er veranderingen zijn opgetreden. Vooral bij huidaandoeningen kan dit belangrijk zijn.
Voor het zelfonderzoek kunt u het beste in een gemakkelijke houding liggen of zitten, met een goede lamp en een handspiegel:
- Bekijk eerst de hele vulva oppervlakkig;
- Bekijk vervolgens de buitenste schaamlippen en daarna de binnenste schaamlippen;
- Bekijk de clitoris door de voorhuid naar boven te schuiven;
- Bekijk ook het gebied tussen de vagina en de anus, de anus zelf en de venusheuvel horen erbij.
Let er bij het onderzoek op of u veranderingen ziet in kleur, dikte of bijvoorbeeld zweertjes.
Meer informatie
Op deze websites vindt u goede informatie over vulvaproblemen:
- Nederlandse vereniging voor dermatologie en venereologie (NVDV)
- Nederlandse vereniging voor obstetrie en gynaecologie (NVOG)
- Patiëntenorganisatie Stichting Lichen Sclerosus
- Patiëntenverenigingen voor lichen planus
Contact
Heeft u nog vragen, dan kunt u bellen met de locatie waar u onder behandeling bent:
Zwolle, Kampen of Heerde
Gynaecologie
088 624 56 04 (bereikbaar van maandag tot en met vrijdag van 8.30 tot 17.00 uur)
Meppel of Steenwijk
Gynaecologie
088 624 56 04 (bereikbaar van maandag tot en met vrijdag van 8.30 tot 17.00 uur)
