Hartfalen: informatieboek (Meppel) Hartfalen: informatieboek (Meppel)
- Isala
- Patiëntenfolders
- 7609-Hartfalen: informatieboek (Meppel)
U heeft van uw cardioloog gehoord dat u hartfalen heeft. Dit kan gevolgen hebben voor u en uw partner en/of familie. Zo zult u uw eetgewoonten en/of lichamelijke activiteiten moeten aanpassen. Deze gevolgen kunnen per persoon verschillen. Om u te informeren en te begeleiden bij het omgaan met uw ziekte ontvangt u dit boekje. Dit boekje is ook bedoeld als extra informatieschakel tussen u en uw behandelaars.
De behandeling van hartfalen kan met zich meebrengen dat u thuis en in het ziekenhuis met verschillende hulverleners te maken krijgt. Om het voor u én de mensen die de voorlichting geven overzichtelijk te maken hebben we dit boekje samengesteld.
Hoe kunt u dit boekje gebruiken?
- U neemt dit boekje mee bij ieder bezoek aan de arts, verpleegkundig specialist, fysiotherapeut, apotheek en de overige hulpverleners.
- U vraagt de hulpverleners relevante bevindingen en adviezen in dit boekje tijdens het bezoek in te vullen.
- U vraagt uw apotheek of arts om een medicijnoverzicht/advieskaart.
Deze kunt u in de plastic insteekhoes doen. Wanneer uw medicijnen gewijzigd worden vraagt u om een nieuwe overzicht of advieskaart. - In dit boekje noteert u afhankelijk van uw weegadvies dagelijks of 3 keer per week uw gewicht en bijzonderheden.
- In dit boekje kunt u aantekeningen maken. Eventuele vragen kunt u hier ook noteren.
- In dit boekje kunt u uw behandelafspraken noteren.
Wat is een verpleegkundig specialist
Een verpleegkundig specialist is is een verpleegkundige met een erkende, specifieke HBO masteropleiding Advanced Nursing Practice, die individueel en zelfstandig patiënten behandelt. Zij heeft zich gespecialiseerd in hartfalen en werkt nauw samen met de cardiologen in het ziekenhuis. Daarnaast heeft zij contact met andere betrokken hulpverleners binnen en buiten het ziekenhuis. De verpleegkundig specialist is uw aanspreekpunt wanneer er vragen of problemen zijn.
Wat doet de verpleegkundig specialist?
U zult regelmatig ter controle komen op hartfalenpoli. Bij de verpleegkundig specialist van de hartfalenpoli komen de volgende onderwerpen aan de orde.
Informatie
• over hartfalen;
• uw behandeling van hartfalen;
• optimaliseren van de behandeling en controle;
• wijzigen medicatie;
• om gaan met medicijnen en dieet;
• advies met betrekking tot uw dagindeling.
Educatie
Zij helpt u hartfalen in uw dagelijks leven in te passen, bijvoorbeeld:
• wanneer moet ik me wegen;
• medicijngebruik;
• wanneer moet ik een arts waarschuwen?;
• voorkomen en herkennen beginnend vocht vasthouden;
• beweging.
Lichamelijk onderzoek
• bloeddruk meten;
• luisteren naar hart en longen;
• controle vocht vasthouden.
Medicatie/onderzoeken
• controleren medicatie gebruik;
• instellen medicatie in overleg met de cardioloog;
• controleren van bloeduitslagen.
Begeleiding
De verpleegkundig specialist is uw aanspreekpunt wanneer er vragen of problemen zijn. Zij kan u ondersteunen bij veranderingen waar u het moeilijk mee heeft, zoals bij:
• de acceptatie van het ziek zijn;
• sport en beweging;
• stoppen met roken;
• werk;
• lid worden van een patiëntenvereniging.
De werking van het hart
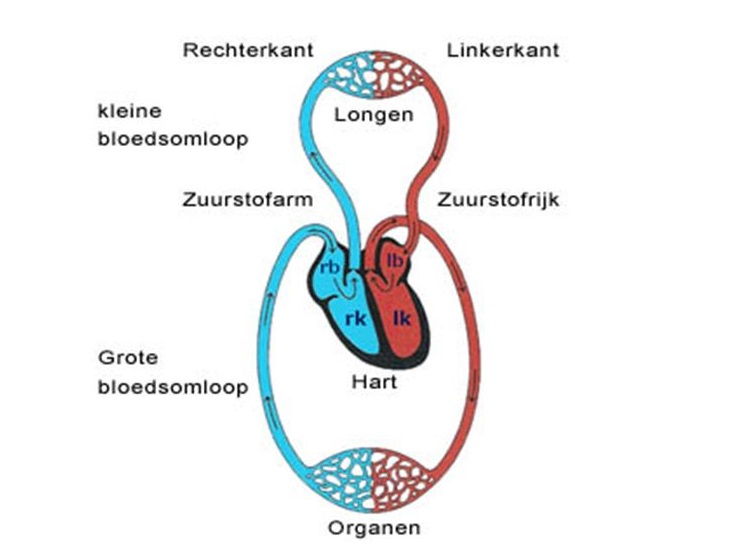
Het hart is in feite een pomp. Door samen te knijpen (een hartslag) wordt het bloed via de slagaderen naar het lichaam of de longen gestuwd. Gemiddeld slaat het hart zeventig maal per minuut. Op deze wijze wordt per minuut zo’n vijf liter bloed rondgepompt. Het systeem waarbinnen het bloed rondgaat of ‘circuleert’, heet de bloedsomloop. In feite is de bloedsomloop opgedeeld in twee onderdelen: de kleine en de grote bloedsomloop.
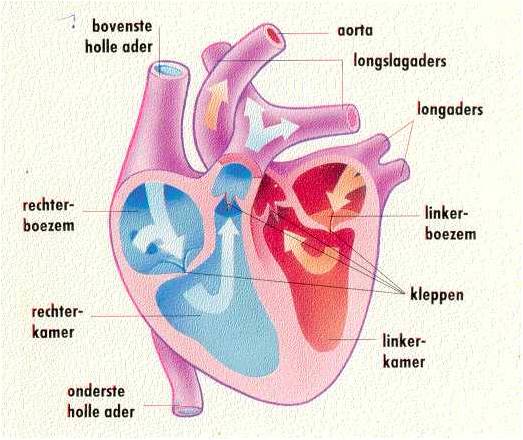
De kleine bloedsomloop gaat van de rechterhelft van het hart naar de longen om zuurstof te halen en afval (bijvoorbeeld koolzuur) te brengen. De grote bloedsomloop gaat van de linkerhelft van het hart naar het lichaam om zuurstof en brandstof te brengen en afvalstoffen op te halen. In feite komt het bloed dus bij elke ronde twee keer door het hart. Het hart is opgedeeld in twee helften: een rechterhelft en een linkerhelft.
Wat is hartfalen?
Bij hartfalen functioneert het hart onvoldoende. De pompkracht van de hartspier is verminderd, waardoor een verminderde doorbloeding van organen en spieren optreedt. Dit kan leiden tot functiestoornissen en verlies van prestatievermogen van organen en spieren.
De meest voorkomende oorzaken van het ontstaan van hartfalen zijn:
• één of meerdere hartinfarcten;
• problemen met één of meerdere hartkleppen;
• langdurige hoge bloeddruk;
• ziekten van de hartspier.
Wat zijn de verschijnselen?
De pompkracht van het hart is verminderd. Dat betekent dat de organen en weefsels van uw lichaam minder goed worden voorzien van bloed en dus van brandstof en zuurstof. Daardoor wordt u snel kortademig en moe. Er stroomt minder bloed door uw nieren. Daardoor produceren de nieren minder urine en houdt u vocht vast. Uw lichaamsgewicht neemt toe. Het vocht hoopt zich op in uw voeten en enkels, die daardoor dikker worden.
Ook in de longen kan zich vocht ophopen. U kunt daardoor last krijgen van kortademigheid en benauwdheid, vooral wanneer u ligt.
Wat betekent het om met hartfalen te leven?
Hartfalen is een chronische ziekte en is niet te genezen. De hierboven genoemde klachten en verschijnselen kunnen wel behandeld worden. Ze kunnen onderdrukt worden met medicijnen en door aanpassingen van uw leefgewoonten. Hierdoor heeft u minder last van de gevolgen van uw hartfalen en bent u toch in staat om dingen te blijven doen.
Waaruit bestaat de behandeling van hartfalen?
De basis van de behandeling van hartfalen bestaat uit medicijnen, aanpassing van uw eet-en drinkpatroon en aanpassing van uw leefgewoonten. Een enkele keer kan een operatie worden uitgevoerd om de conditie van het hart te verbeteren. Ook kan in bijzondere gevallen een pacemaker worden ingebracht. De verpleegkundig specialist kan u hier meer over vertellen.
Vochtbeperking
In balans brengen
Omdat het hart bij hartfalen onvoldoende in staat is om het bloed door het lichaam te pompen houden de nieren natrium en vocht vast. Bij hartfalen is het noodzakelijk om de inname van vocht te beperken. De inname van teveel vocht is namelijk extra belastend voor uw hart. Een vochtbeperking moet niet alleen gezien worden als een maximum hoeveelheid vocht, maar ook als een minimum hoeveelheid vocht die u per dag moet gebruiken om uitdroging te voorkomen.
• Vocht neemt u op via dranken zoals: thee, koffie, limonade, bier, wijn, melk, etc.
• Vloeibare producten zoals: soep, pap, vla, yoghurt, ijs, appelmoes, rabarber.
Praktische tips
• maak vooraf een verdeling van de hoeveelheid vocht over de dag. Zo voorkomt u dat u ’s avonds niets meer mag drinken;
• gebruik klein serviesgoed: drink bijvoorbeeld uit een mokkakopje in plaats van uit een gewoon kopje;
• als het bijhouden van de vochtinname lastig is, kunt u de gedronken hoeveelheid (in de vorm van water) in een litermaat of 1,5 literfles gieten en zo aflezen hoeveel u al gedronken heeft en hoeveel u deze dag nog mag drinken;
• als u na de maaltijd drinkt, heeft u er meer voldoening van;
• door goed te kauwen krijgt u meer speeksel in uw mond en wordt het voedsel minder droog;
• smeerbaar beleg zorgt voor een minder droge maaltijd;
• door minder zout bij de maaltijd te gebruiken heeft u minder dorst;
• gebruik de dranken en vloeibare producten of heel heet of heel koud. U doet er dan langer mee;
• uw mond wordt vochtiger door te zuigen op zuurtjes, pepermunt en het kauwen van kauwgum;
• citroensap in thee of mineraalwater werkt dorstlessend;
• fruit kunt u verdelen over de dag. Maximaal 2 porties per dag;
• neem de medicatie zoveel mogelijk in met het drinken tijdens of na de maaltijd.
Vochtinname bepalen
Meet de inhoud van kopjes, glazen en schaaltjes thuis met een litermaat om een indruk te krijgen van de inhoudsmaat. De volgende inhoudsmaten worden vaak gebruikt:
• 1 kopje = 125 ml
• 1 glas = 150 ml
• 1 kleine mok = 150 ml
• 1 schaaltje = 150 ml
• 1 bord = 200 ml
De inhoud van blikjes en flesjes dranken staat vermeld op de verpakking.
Noteer de gebruikte hoeveelheid vocht direct.
Vochtverlies
U verliest vocht via de huid (transpiratie), urine, ontlasting en ademhaling. Bij braken, diarree, overmatig transpireren als gevolg van de koorts of warm weer verliest u extra vocht. Het is daarom belangrijk de vochtbeperking aan te passen. Bij warm weer en overmatig transpireren mag u ongeveer 1 - 2 glazen (150 - 300 ml) extra drinken. Bij koorts, diarree en braken moet u contact opnemen met uw arts om de vochtbeperking of de hoeveelheid plastabletten eventueel aan te passen.
Zoutbeperking
Het hart pompt het bloed door het lichaam. Als het hart minder goed functioneert, probeert het hier wat aan te doen door vocht vast te houden. Zout trekt water aan, waardoor het lichaam meer vocht vasthoudt. Dit kan leiden tot dikke enkels en vocht in de longen. Om te voorkomen dat het lichaam teveel vocht gaat vasthouden wordt zoutbeperking voorgeschreven. Als eerste stap wordt geadviseerd om geen zoute levensmiddelen te gebruiken en geen tafelzout toe te voegen. Ook wordt koken zonder zout aangeraden, beter is het om te koken met kruiden. Gemengde kruiden bevatten altijd zout.
U kunt een product gebruiken als er op de verpakking staat:
• geen zout toegevoegd;
• bereid zonder zout;
• natriumarm;
• ongezouten;
• voor natriumarm dieet.
Als er op de verpakking staat ‘verminderd natrium en zoutgehalte’, dan is tenminste eenderde minder zout gebruikt dan normaal. Het bevat dus wel degelijk zout! Lees daarom het etiket zorgvuldig. Bij ernstige klachten/verschijnselen van hartfalen moet de zout inname nog verder teruggebracht worden. Een dieetvoorschrift zal opgesteld worden door de arts en de diëtiste.
Enkele tips:
• in plaats van zout kunt u kruiden en specerijen gebruiken;
• bij de bereiding van het vlees of de vleesvervanger kunt u een teentje knoflook, een gesnipperde ui, champignons en dergelijke toevoegen;
• kook in zo weinig mogelijk water om de smaak te behouden;
• denk eens aan een andere bereidingswijze zoals de magnetron, oven, grill of roerbakken.
Wegen
Als het lichaam vocht gaat vasthouden zal het lichaamsgewicht toenemen. Wanneer de arts vroegtijdig ingrijpt bij een plotselinge toename van gewicht kan soms verdere achteruitgang worden voorkomen. Daarom is het van groot belang dat er dagelijks op hetzelfde tijdstip gewogen wordt. Wanneer u twee kilo of meer in twee dagen aankomt in gewicht, moet u contact opnemen met de huisarts of de verpleegkundig specialist.
Het is heel belangrijk dat u elke keer op dezelfde plaats, tijdstip en met dezelfde kleding gaat wegen.
’s Morgens na het opstaan, als u naar het toilet bent geweest, eerst wegen.
Waar u zelf op kunt letten?
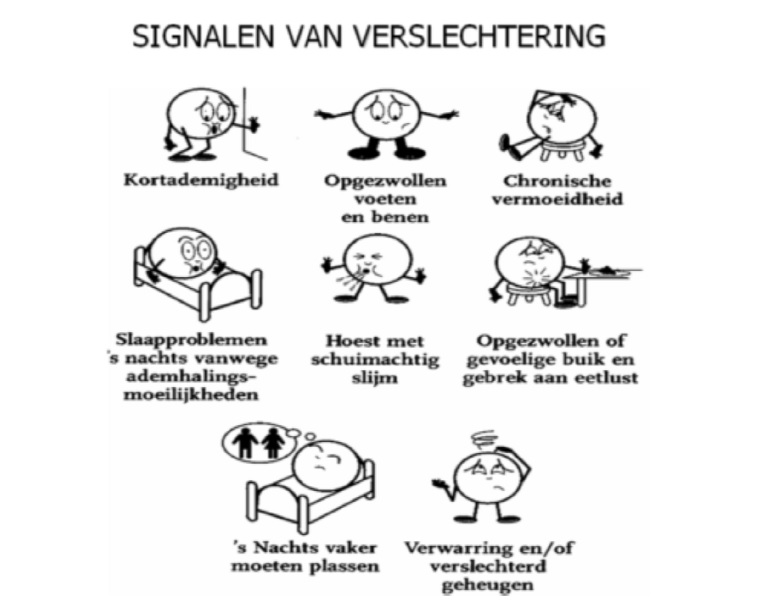
Het is belangrijk dat u de eerste tekenen van verergering van de klachten direct herkent, zodat u zo snel mogelijk contact kan opnemen met de huisarts of verpleegkundig specialist.
Waar moet u zelf op letten?
• toename van gewicht;
• toenemende kortademigheid;
• vol gevoel in de onderbuik;
• verlies van eetlust;
• broek of rok niet meer dicht kunnen krijgen;
• dikke enkels of onderbenen;
• behoefte aan rechtop slapen;
• toename van prikkelhoest;
• ’s nachts vaker moeten plassen;
• overdag minder plassen, donkere urine.
Activiteiten en lichaamsbeweging
Is inspanning goed voor u?
Het is niet zo, dat u met hartfalen niets meer kunt doen. Inspanning is goed voor u en uw spieren. Wel is het belangrijk dat u de inspanningen verdeelt over de dag. Door regelmatig te bewegen kunt u uw uithoudingsvermogen vergroten. Hierdoor kunt u uw huidige situatie verbeteren en weer activiteiten oppakken die u voorheen niet meer durfde of kon doen. Een matige tot redelijke inspanning houdt voor iedereen iets anders in. Maar voor iedereen gelden wel de volgende vuistregels.
U beweegt zich goed als:
• u er behoorlijk voor moet ademhalen;
• uw hart er sneller van gaat kloppen.
Het moet niet zo zijn dat:
• u buiten adem raakt, zodat u er niet meer bij kunt praten;
• u langer dan 10 minuten nodig heeft om te herstellen.
Het is belangrijk dat u de symptomen van vermoeidheid leert kennen, uw lichaam geeft zelf aan wanneer het oververmoeid is. U zult eraan moeten wennen dat u voor alles meer tijd neemt. Er zijn manieren om de energie te verdelen. Ga bijvoorbeeld als u wakker bent eerst op de rand van uw bed zitten en trek uw kleren zittend aan of uit. Soms is het handig om hulpmiddelen te gebruiken, zoals een krukje in de douche, een rollator of een bed met verstelbaar hoofdeinde. Ook kunt u na de maaltijd even rustig gaan zitten, zo is de vertering het beste en wordt uw hart het minst belast. Het beste is om uw inspanning aan te passen aan uw mogelijkheden. Verdeel de activiteiten die veel kracht en energie kosten over de dag.
Wat u kunt (zonder klachten) moet u vooral blijven doen. Dit kan van dag tot dag verschillen. Mensen met hartfalen zeggen ook vaak dat er goede en slechte dagen zijn.
Houd hier rekening mee en pas de inspanningen aan. Stop eerder wanneer het niet goed gaat of ga langer door als u zich nog prima voelt.
Verbeteren van uw uithoudingsvermogen en adviezen over bewegen kunt u bespreken met de verpleegkundig specialist. In Isala Diaconessenhuis is een speciaal revalidatieprogramma voor mensen met hartfalen. Uit onderzoek is gebleken dat bewegen en sport de conditie verbeteren of op peil houden. Conditie is het resultaat van een zo goed mogelijke samenwerking van hart, longen, bloedsomloop en spieren. Als u niet of weinig actief bent, kan de conditie van uw spieren sterk afnemen, en daarmee verslechterd uw totale conditie.
Meest gebruikte medicijnen bij hartfalen
Medicijnen kunnen erg veel effect hebben op de kwaliteit van leven. De medicijnen bij behandeling van hartfalen zijn gericht op verbetering van de klachten/verschijnselen. Daardoor kan het leven voor u aangenamer worden. Het is belangrijk dat u de medicijnen nauwkeurig volgens voorschrift inneemt. Medicijnen kunnen bijwerkingen hebben. Lees de bijsluiter van de medicijnen goed. Als u problemen opmerkt, overleg dan met de verpleegkundig specialist van de hartfalenpoli of de cardioloog. Het kan nodig zijn de hoeveelheid of de soort medicijnen aan te passen.
De belangrijkste medicijnen zijn:
ACE-remmers
a) werken vaatverwijdend en daardoor bloeddrukverlagend, waardoor het hart minder belast wordt;
b) hebben een gunstig effect op de werking van de hartspier.
Meest voorkomende bijwerkingen:
• duizeligheid;
• hoofdpijn;
• kriebelhoest;
• smaakverlies.
Deze medicijnen mag u niet combineren met bepaalde pijnstillers, bijvoorbeeld aspirine, ibuprofen, diclofenac, naproxen. Bij twijfel kunt u overleggen met uw huisarts.
Betablokkers
Vertragen het hartritme en verlagen de bloeddruk waardoor de werklast voor het hart wordt verminderd. Meest voorkomende bijwerkingen:
• trage hartslag;
• vermoeidheid;
• duizeligheid;
• koude handen en voeten;
• minder zin in sex hebben/erectieproblemen.
Diuretica (plastabletten)
a) stimuleren de urine productie waardoor het bloedvatenstelsel minder gevuld wordt: de bloeddruk daalt;
b) het hart wordt ontlast doordat het niet zoveel bloed hoeft rond te pompen.
Meest voorkomende bijwerkingen:
• dorstgevoel;
• duizeligheid;
• jicht;
• laag kalium;
• kramp in de benen.
Kaliumsparende plastabletten
a) stimuleren de urineproductie beperkt;
b) worden gebruikt als er een te laag kalium dreigt te ontstaan;
c) worden vaak in combinatie met een ander plasmiddel gegeven.
Meest voorkomende bijwerkingen:
• misselijkheid;
• buikkrampen.
Digoxine
a) vertraagt het hartritme;
b) vergroot de kracht waarmee het hart samentrekt.
Meest voorkomende bijwerkingen:
(Deze treden doorgaans op bij overdosering)
• misselijkheid;
• verminderd gezichtsvermogen:
• diarree;
• verminderde eetlust.
Nitraten
a) verwijden de bloedvaten waardoor het hart bloed makkelijker rondpompt. Hierdoor neemt de zuurstofvoorziening van het hart toe en de kans op klachten af.
Meest voorkomende bijwerkingen:
• lage bloeddruk;
• hoofdpijn;
• duizeligheid.
AII Remmers
De werking is zoals ACE-remmers, maar dan minder sterk. Deze medicijnen geven minder bijwerkingen dan de ACE-remmers. Meest voorkomende bijwerkingen:
- Vergelijkbaar met de ACE-remmers, weliswaar minder kriebelhoest.
Nuttige adressen, telefoonnummers en websites
Nederlandse Hartstichting
Postbus 300
2501 CH Den Haag
telefoon 0900 3000 300
www.hartstichting.nl
Harteraad
Postbus 300
2501 CH Den Haag
telefoon 088 11 11 600
info@harteraad.nl
www.harteraad.nl
Andere informatiesites
- www.beweegzoeker.nl
- www.hartezorg.nl
- www.stivoro.nl
- www.STIN.nl
- www.zoutbeperkt.nl
Wij adviseren u lid te worden van een patiëntenvereniging.
Contact
De verpleegkundig specialist kan hulp van andere hulpverleners adviseren zoals de fysiotherapeut, diëtiste, maatschappelijk werk of de thuiszorg. De hartfalenpoli is bereikbaar op maandag t/m vrijdag tussen 09.00 en 10.00 en 13.00 en 13.30 uur, via telefoonnummer 088 624 26 93
