Operatie aan de bijschildklier(en) Operatie aan de bijschildklier(en)
- Isala
- Patiëntenfolders
- 8291 Operatie bijschildklieren
U wordt binnenkort geopereerd aan uw bijschildklier(en). In deze folder vertellen wij u meer over deze operatie. Zo kunt u zich goed op uw operatie voorbereiden.
Wat is de functie van de bijschildklieren?
Bijschildklieren zijn kleine kliertjes. Ze liggen in uw hals in de buurt van de schildklier. De bijschildklieren zijn klein, slechts een paar millimeter groot. Ze lijken erg op vetweefsel. De meeste mensen hebben vier bijschildklieren. Maar het aantal bijschildklieren en de ligging hiervan verschillen per persoon.
Soms liggen de bijschildklieren niet in de buurt van de schildklier. De bijschildklieren kunnen ook op andere plekken liggen, zoals bovenin de hals bij het tongbeen, laag in de borstholte vlakbij het hart of voor of achter de slokdarm. Of opzij van de halsslagaders. 1 op de 20 patiënten (5%) heeft meer dan 4 bijschildklieren.
De bijschildklieren maken bijschildklierhormoon aan. Dit hormoon is belangrijk voor het regelen van de hoeveelheid kalk en fosfaat in uw lichaam. Bijschildklierhormoon zorgt voor het juiste evenwicht tussen de hoeveelheid kalk in uw botten en de hoeveelheid kalk in uw bloed. Kalk houdt uw botten sterk zodat ze niet breken of inzakken. Kalk in het bloed is belangrijk voor de goede overdracht van prikkels tussen zenuwen onderling en van zenuwen naar spieren.
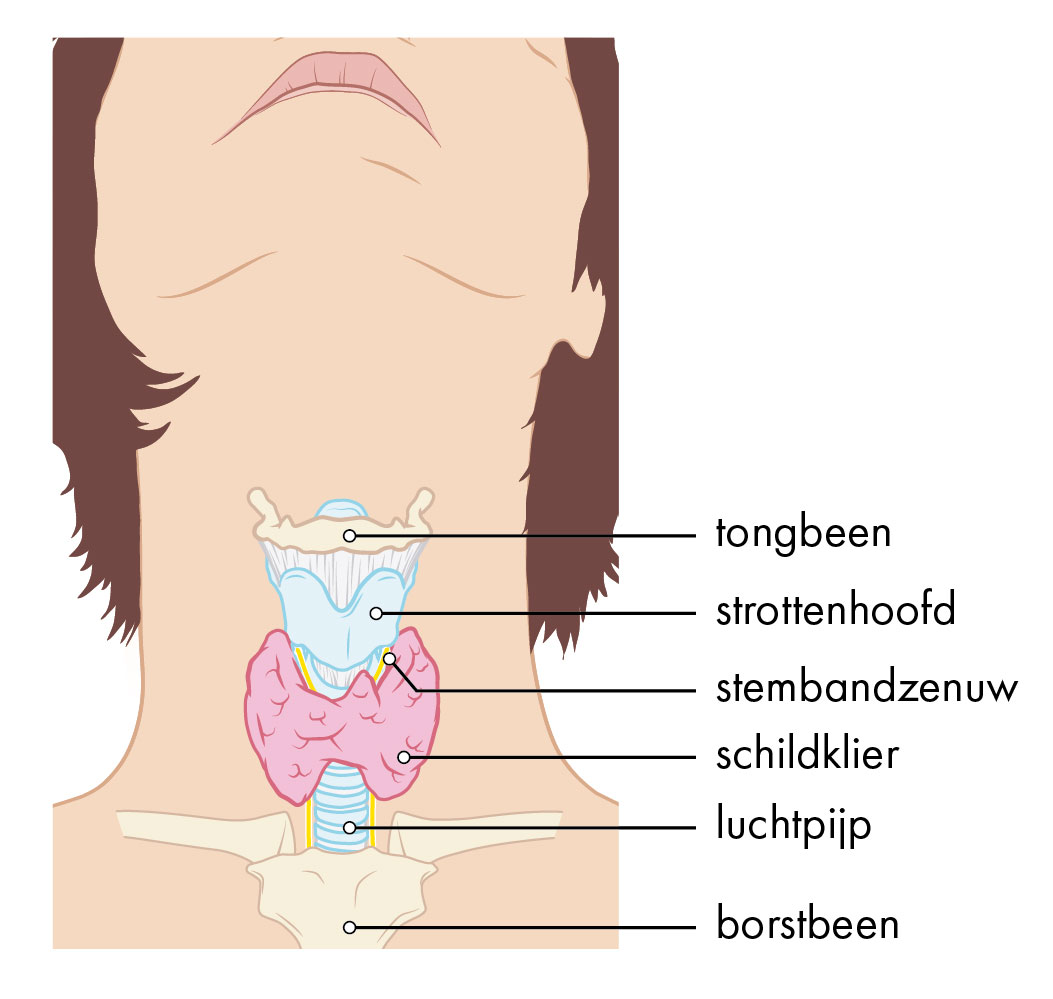
Afbeelding 1: Schildklier en omliggende organen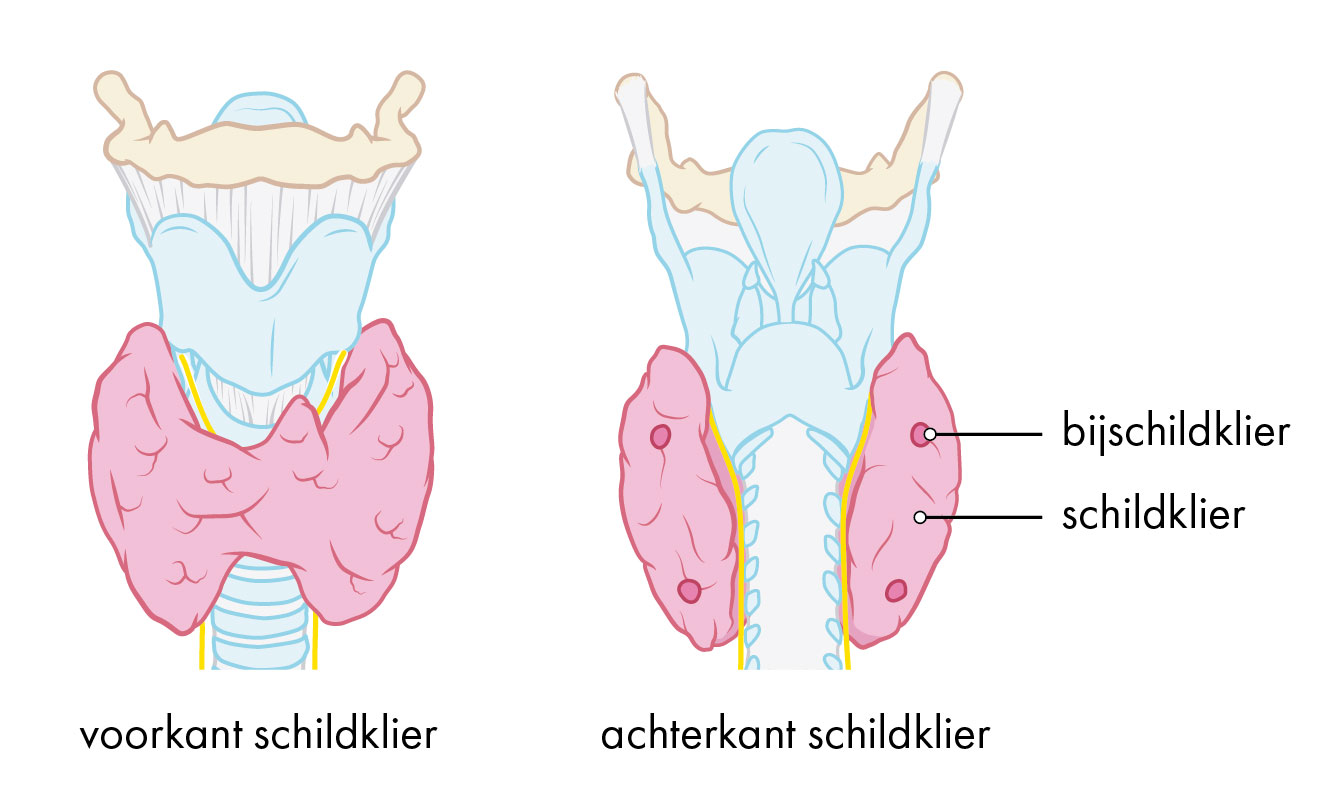
Afbeelding 2: Bijschildklieren
Waarom is een operatie aan de bijschildklier(en) nodig?
Een operatie aan uw bijschildklieren kan om verschillende redenen nodig zijn:
- de bijschildklieren werken te hard;
- één of meerdere bijschildklier(en) groeien.
Bijschildklieren werken te hard (hyperparathyreoidie)
De bijschildklieren kunnen om twee redenen te hard werken:
- als reactie op een onderliggend probleem (secundaire hyperparathyreoidie);
- zonder onderliggend probleem (primaire hyperparathyreoidie).
Het onderliggende probleem kan bijvoorbeeld een nierziekte zijn, waardoor de fosfaat- en kalkhuishouding is verstoord en iemand chronisch moet dialyseren. Maar bij de meeste patiënten ontstaat de groei zonder onderliggend probleem. Daarnaast wordt bij het stellen van de diagnose gekeken naar het aantal bijschildklieren dat groeit.
Bij driekwart van de patiënten met primaire hyperparathyreoidie is maar één bijschildklier vergroot en werkt te hard. Deze vergrote bijschildklier noemen we een adenoom. Dit betekent: een goedaardig kliergezwel.
De andere drie bijschildklieren worden meestal onderdrukt, maar zijn verder wel normaal. Zij herstellen zich als de afwijkende bijschildklier wordt weggehaald.
Overmatige groei (hyperplasie)
Soms zijn meerdere of zelfs alle bijschildklieren vergroot. Dit noemen we hyperplasie (overmatige groei). Dit komt voor bij:
- mensen met een nieraandoening;
- mensen met een erfelijk (MEN-)syndroom;
- zonder onderliggende oorzaak.
Bij overmatige groei onderzoeken we niet alleen de meest afwijkende bijschildklier, maar alle bijschildklieren.
Wat zijn de gevolgen van te hard werkende bijschildklieren?
De belangrijkste gevolgen worden hieronder op een rijtje gezet.
Botontkalking
Het eerste gevolg is dat er kalk uit de botten verdwijnt. Alle botten in het lichaam ontkalken hierdoor en worden zwakker. Het gevolg is “osteoporose”, of te wel botontkalking.
Te hoog kalkgehalte in het bloed
De kalk die uit de botten verdwijnt, komt in het bloed terecht. Het kalkgehalte in het bloed wordt daardoor te hoog. Hierdoor kunnen allerlei belangrijke processen in het lichaam verstoord worden, zoals:
- de bloeddruk:
- het functioneren van uw zenuwstelsel;
- het functioneren van uw botten, spieren, pezen, gewrichten en zenuwen;
- de nierfunctie.
In allerlei weefsels en organen kunnen kalkafzettingen ontstaan. Ook kunnen er allerlei vage maar vervelende klachten ontstaan. Dit komt doordat de “prikkeloverdracht” in de zenuwen verstoord is. Het gevolg zijn klachten als:
- vermoeidheid;
- algemene malaise;
- spierzwakte;
- spier- en gewrichtspijnen;
- buikpijn;
- alvleesklierontsteking;
- stemmings- en persoonlijkheidsveranderingen.
Mensen met een onbehandelde te hard werkende bijschildklieren blijken gemiddeld wat minder lang te leven dan mensen zonder hyperparathyreoidie. Dat komt onder andere doordat een langdurig te hoog kalkgehalte in het bloed kan leiden tot hart- en vaatziekten.
Verhoogde kalkuitscheiding
Het lichaam probeert het teveel aan kalk in het bloed via de nieren kwijt te raken. Dit kan leiden tot nierstenen. Daarnaast kan het bijdragen aan infecties van de urinewegen of leiden tot veel plassen en dorst. Hoeveel last u van deze klachten heeft, hangt af van:
- hoe erg uw bijschildklieren te hard werken;
- hoe erg daardoor het kalkgehalte in uw bloed verhoogd is.
Uw klachten kunnen een belangrijke reden zijn, om u te laten behandelen. Een geslaagde bijschildklieroperatie geeft ongeveer 80% kans op genezing of duidelijk verbetering.
Maar ook als u bijschildklieren te hard werken, maar u heeft nog geen klachten, kan een operatie nodig zijn. De te hard werkende bijschildklieren kunnen immers schade aanrichten aan uw skelet (botontkalking), de nieren en veel andere organen. De operatie heeft dan als doel om problemen in de toekomst te voorkomen.
Een operatie aan de bijschildklieren is lastig uit te voeren. Dit komt omdat de bijschildklieren moeilijk te herkennen zijn in het vetweefsel in de hals. En omdat de ligging en het aantal per patiënt kan verschillen.
Uw artsen (de chirurg en de internist/endocrinoloog) wegen het risico van de operatie heel zorgvuldig af tegen de risico’s van een onbehandeld bijschildklierprobleem. Natuurlijk bespreken zij dit met u.
Soorten operaties
Operaties bij een te hard werkende bijschildklier(en) zijn er in drie soorten:
- verwijdering van één vergrote bijschildklier via een klein sneetje;
- verwijdering via een klassieke halsexploratie;
- verwijdering via een borstbeendoorsnijding.
Verwijdering van één vergrote bijschildklier via een klein sneetje
Deze operatie kan uitgevoerd worden als:
- voor de operatie bekend is dat er maar één vergrote bijschildklier is;
- de plaats van de vergrote bijschildklier bekend is.
De bijschildklieradenoom wordt dan via een klein sneetje weggehaald. De ingreep duurt korter en u heeft maar een kleine wond.
Verwijdering via een klassieke halsexploratie
De chirurg maakt een snede iets boven de sleutelbeenderen. Daarna zoekt hij de bijschildklieren op en beoordeelt ze. De abnormale bijschildklier(en) verwijdert hij. De normale kliertjes laat hij (in de meeste gevallen) zitten.
Deze operatie wordt uitgevoerd als:
- voor de operatie niet bekend is welke bijschildklier is vergroot;
- als meerdere bijschildklieren zijn vergroot.
Verwijdering via een borstbeendoorsnijding (sternotomie)
De borstbeendoorsnijding is een veel grotere operatie dan normaal nodig is bij een vergrote bijschildklier(en). Deze operatie wordt uitgevoerd als de vergrote bijschildklier in de borstholte achter het borstbeen ligt.
Bij deze operatie wordt het borstbeen doorgesneden. Dit is nodig om bij de vergrote bijschildklier te kunnen komen.
Operatie
De operatie wordt verricht onder algehele narcose. De operatie duurt ongeveer tussen de 1 en 3 uur. Hoe lang de operatie duurt, hangt af van wat er tijdens de operatie moet gebeuren. En of u al vaker bent geopereerd aan uw bijschildklieren.
Tijdens de operatie ligt u met uw hoofd achterover. De chirurg maakt een horizontaal sneetje laag in uw hals. Dit doet hij in de huidlijnen zodat het litteken straks zo min mogelijk te zien is. De chirurg schuift de onderliggende spieren opzij. Daarna bekijkt hij de schildklier en de bijschildklieren heel zorgvuldig. Het is belangrijk om de stembandzenuwen daarbij niet te beschadigen.
Na de operatie wordt er een bloedtest gedaan. Deze laat zien of het bijschildklierhormoon in uw bloed voldoende gedaald is. Is dit het geval, dan is de operatie geslaagd.
Als een operatie langer dan 3 uur kan duren, brengen we meestal een urinekatheter in. Zo voorkomen we dat de blaas tijdens de narcose overrekt raakt. Deze katheter wordt vaak aan het einde van de narcose weer verwijderd.
Soms veroorzaakt de katheter, na de operatie, wat irritatie bij het plassen. Meestal gaat dit binnen een paar dagen vanzelf over. Gaat dit niet over, dan is het goed om te kijken of u geen blaasontsteking heeft. Dit kan door middel van een urinekweek.
De wond wordt gehecht met oplosbaar hechtmateriaal. De hechtingen hoeven dus niet verwijderd te worden.
Na de operatie
De pijn na de operatie valt over het algemeen mee. Deze is te vergelijken met een lichte keelontsteking. Het is heel belangrijk dat na de operatie het kalkgehalte in uw bloed wordt gecontroleerd. Als de operatie succesvol is, daalt het kalkgehalte in uw bloed de eerste dagen na de operatie sterk. U kunt hierdoor tintelingen rond de mond en/of in de vingertoppen krijgen, en soms ook spierkrampen.
Na de operatie wordt daarom een keer bloed afgenomen om het kalkgehalte in uw bloed te controleren. Zo houden we in de gaten dat het niet naar een te lage waarde daalt. Na de operatie krijgt u kalktabletten met extra vitamine D voorgeschreven. Deze neemt u in voor de duur van een week. Na 2 - 4 dagen controleren we de waarde van het kalk in het bloed door middel van een bloedafname. Wij bellen u dezelfde dag met de uitslag van het bloedonderzoek.
De wond geneest meestal snel. Het litteken in de huidplooien valt bij de meeste patiënten amper op.
Mogelijke risico's en complicaties
Geen enkele operatie is zonder risico. Ook deze operatie brengt de normale (in dit geval overigens zeer lage) risico's op complicaties van een operatie, met zich mee. Zoals:
- trombose;
- longontsteking;
- nabloeding (zo’n 2%);
- wondinfectie (minder dan 1%).
Hoeveel kans u heeft op complicaties hangt af van waarom u geopereerd bent. En van hoe ingewikkeld de operatie bij u is.
Heesheid
Heesheid, na de operatie, gaat meestal vanzelf weer over. Een beschadiging van de stembandzenuw komt voor bij zo'n half procent van de patiënten (1 op de 200 à 250 patiënten) die aan hun bijschildklier geopereerd worden. Dit veroorzaakt blijvende heesheid. Het risico op een beschadiging van de stemband wordt groter als er al eerder in de hals geopereerd is. Blijft een stemband toch slecht werken, dan kan logopedie helpen om weer goed te leren praten. Hard spreken of roepen is dan echter niet meer mogelijk.
Over het algemeen is een operatie aan de bijschildklieren echter een heel veilige operatie met weinig complicaties en een vlot herstel.
Weer naar huis
De meeste patiënten gaan de dag na de operatie naar huis. Soms al op dezelfde dag. Daarna wordt u gebeld voor een telefonische controle door de polikliniek Chirurgie om na te gaan of u goed herstelt.
Leefregels voor thuis
- U mag gewoon eten en drinken zoals u gewend bent.
- De meeste dagelijkse bezigheden kunt u zonder problemen doen.
- Span u niet te zwaar in. Hierdoor kan uw bloeddruk namelijk stijgen, waardoor de kans op een bloeduitstorting groter wordt.
- U mag 2 weken niet in bad of naar de sauna i.v.m. het weken van de wond. U mag wel douchen. Dep de wond na het douchen zorgvuldig droog met een handdoek.
- De ‘steristrips’ (dunne wondhechtpleistertjes) mogen na 5 tot 7 dagen worden verwijderd.
- De meeste mensen kunnen hun werk vrij snel hervatten. Bijvoorbeeld 1,5 tot 2 weken na het ontslag uit het ziekenhuis. Dit is natuurlijk ook afhankelijk van uw werk en uw conditie. En van de uitgebreidheid en het verloop van de operatie.
U krijgt ook een telefonische afspraak voor de poliklinische controle bij de internist/endocrinoloog.
Blijft u na de operatie meer dan 6 weken klachten van heesheid houden? Dan wordt er voor u een afspraak bij de KNO-arts gemaakt om uw stembandfunctie te laten controleren.
Waar moet u thuis opletten?
Bloeduitstorting
Heel soms (bij enkele procenten) ontstaat er een probleem bij de genezing van de wond. Zoals een bloeduitstorting of een infectie. Bij een bloeduitstorting wordt uw hals dikker, stugger en kunt u minder gemakkelijk dan voorheen slikken, praten of ademen. Een paar dagen later kan de bloeduitstorting ook zorgen voor verkleuring van de hals en/of het bovenste deel van de borst. Heeft u hier weinig last van, dan herstelt de bloeduitstorting vanzelf. Maar als de zwelling u problemen oplevert met praten, slikken of ademen, neem dan contact op met de huisarts. Zijn de klachten ernstig, neem dan direct contact op met het ziekenhuis.
Tintelingen of spierkrampen
Tintelingen of spierkrampen kunnen erop wijzen dat het kalkgehalte in het bloed verder is gedaald. Het is verstandig om tussentijds uw bloed te laten controleren. Zo nodig krijgt u meer kalk-vitamine D voorgeschreven.
Last van narcose
De meeste patiënten (meer dan 95%) krijgen geen (chirurgische) complicaties. Afgezien van de pijn in de eerste dagen na de operatie.
Wat betreft klachten van de narcose zijn er grote verschillen tussen mensen. De meeste mensen hebben (zeker met moderne narcose) weinig last. Maar het komt voor dat mensen in het begin last hebben van concentratiestoornissen. Vrijwel altijd gaan deze klachten binnen enkele weken (hooguit maanden) weer over.
Contact
Heeft u nog vragen dan kunt u bellen met:
Buikchirurgie
088 624 62 95 (bereikbaar op werkdagen van 8.30 tot 17.00 uur)
088 624 50 00 (bij spoed na 17.00 uur en in het weekend)
Kunt u niet komen? Laat het ons weten, dan maken wij een nieuwe afspraak.
