Bekkenbodemproblemen bij vrouwen Bekkenbodemproblemen bij vrouwen
- Isala
- Patiëntenfolders
- 7911-Bekkenbodemproblemen bij vrouwen
Bekkenbodemproblemen komen vaak voor, maar er wordt weinig over gepraat. Verschillende klachten kunnen te maken hebben met het niet goed functioneren van de bekkenbodem. In deze folder gaan we in op bekkenbodemklachten, de mogelijke onderzoeken en de behandeling.
De bekkenbodem, blaas, darmen en de schede liggen dicht tegen elkaar aan. Vaak komen daarom tegelijkertijd verschillende klachten voor, bijvoorbeeld:
- moeite hebben met het ophouden van urine (urine-incontinentie);
- vaak moeten plassen;
- het gevoel hebben dat er iets uit de schede naar buiten komt;
- pijn bij het vrijen;
- problemen met de ontlasting (verstopping, diarree);
- moeite hebben met het ophouden van ontlasting.
Vaak vinden vrouwen het lastig om problemen met plassen, de ontlasting of vrijen te bespreken. Ook denken veel vrouwen dat er toch weinig aan hun klachten te doen is. Dat is jammer, want er zijn verschillende goede behandelingen voor bekkenbodemproblemen. Het is dan ook belangrijk dat u al uw klachten met de huisarts of gynaecoloog bespreekt, ook al vindt u dat moeilijk of schaamt u zich voor bepaalde klachten.
Wat is de bekkenbodem?
Uw bekkenbodem bestaat uit een groep spieren die de onderkant van uw bekken afsluit. Probeer de bekkenbodem voor te stellen als een soort hangmat. Deze hangmat ondersteunt de organen in de buik: de blaas, de endeldarm en bij de vrouw ook de baarmoeder. Een stevige bekkenbodem zorgt ervoor dat deze organen niet uitzakken. Tegelijkertijd is voor goed (uit)plassen, fijn vrijen en een goede stoelgang, voldoende ontspanning van de bekkenbodem noodzakelijk. De bekkenbodem heeft bij de vrouw drie openingen: de plasbuis, de vagina en de anus. Bij de man heeft de bekkenbodem twee openingen: de plasbuis en de anus.
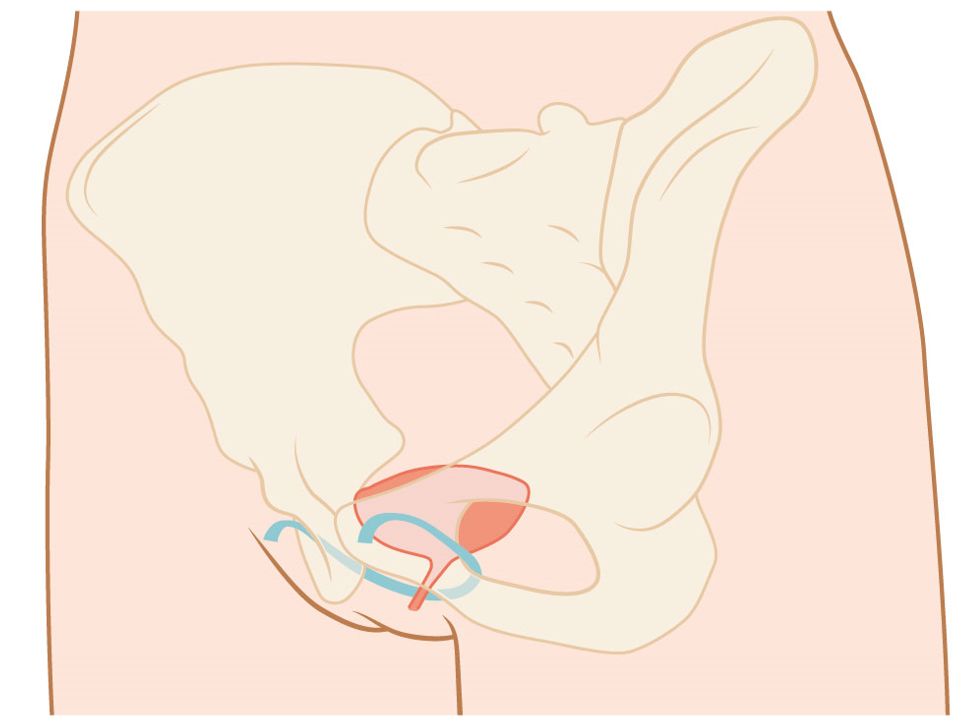
Op de afbeelding hieronder zijn de bekkenbodem en de verschillende organen afgebeeld.
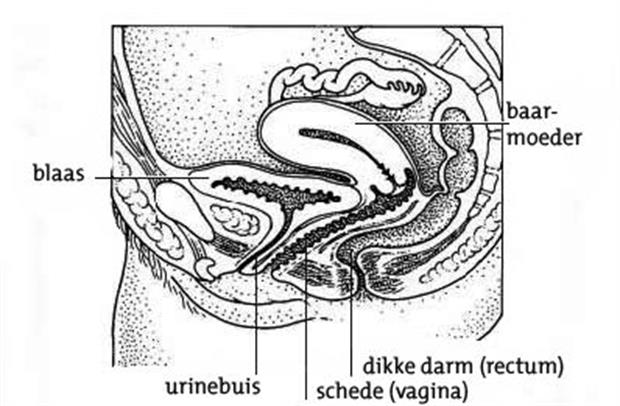 Afbeelding bekkenbodemproblemen en andere organen
Afbeelding bekkenbodemproblemen en andere organen De zenuwen, banden en spieren van de bekkenbodem zorgen ervoor dat uw blaas, endeldarm en schede kunnen worden afgesloten. Zo kunt u uw plas en ontlasting ophouden. Gaat u naar het toilet, dan moeten deze spieren juist ontspannen om urine of ontlasting kwijt te raken. Ook tijdens het vrijen is het belangrijk dat de spieren ontspannen.
De bekkenbodem heeft dus de volgende drie functies:
- afsluiting van de buikholte, zodat de bekkenbodemorganen niet naar buiten komen;
- voorkomen van ongewenst verlies van urine en ontlasting;
- het mogelijk maken van plassen, ontlasting hebben en vrijen.
Bekkenbodemklachten
Om klachten te voorkomen, is de juiste spierspanning belangrijk. U kunt uw bekkenbodem vergelijken met een elastiek: een te strak gespannen elastiek heeft weinig of geen veerkracht. Maar zonder spanning hangt het elastiek los en verliest het zijn werking. Ook de bekkenbodem kan te slap zijn of juist te sterk aangespannen zijn. Normaal gesproken zijn de spieren van de bekkenbodem een beetje aangespannen.
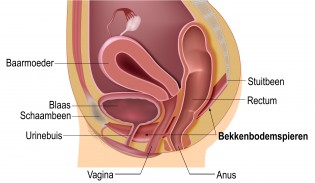
Afbeelding bekkenbodemspieren
Slappe of beschadigde bekkenbodem
Een te zwakke of beschadigde bekkenbodem kan de volgende klachten veroorzaken:
- klachten van een verzakking;
- ongewenst urine verliezen (urine-incontinentie);
Soms is het moeilijk om goed uit te plassen of is er sprake van vaak of snel aandrang hebben om te plassen; - steeds terugkerende blaasontstekingen;
- als het uiteinde van de dikke darm niet goed werkt, is de ontlasting vaak moeizaam (verstopping of obstipatie);
- moeite met het ophouden van uw ontlasting waardoor er ongewenst verlies van ontlasting optreedt (ontlastingsincontinentie);
- andere klachten: onderbuikpijn, moeheid, pijn in de liezen, in de benen of in de onderrug;
- klachten bij het hebben van seks.
Hieronder gaan we kort op een aantal klachten in:
Verzakking
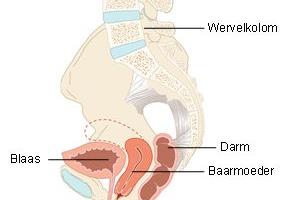
Bij een verzakking kan de blaas, het einde van de dikke darm of de baarmoeder via de schede naar buiten zakken:
- Bij een verzakking van de blaas is er een uitpuiling in de vorm van een ronde bol aan de voorkant van de schede zichtbaar.
- Bij een verzakking van het einde van de dikke darm is er een uitpuiling aan de achterzijde van schede zichtbaar.
- Bij een verzakking van de baarmoeder is de baarmoedermond soms te zien bij de ingang van de schede.
Soms zijn ook meerdere organen tegelijkertijd verzakt. Door een verzakking kunt u een zwaar gevoel in de schede hebben. Sommige vrouwen hebben het gevoel een bal tussen de benen te hebben, alsof er iets naar buiten komt. Ook kunt u een zeurderig gevoel in de onderbuik hebben dat uitstraalt naar de rug, met soms extreme moeheid tot gevolg. Zitten en fietsen kunnen problemen opleveren. Vaak verergeren de klachten in de loop van de dag of na inspanning. Na rust verbeteren de klachten meestal.
 Afbeelding verzakkingen
Afbeelding verzakkingen
Door een verzakking van de blaas kunt u moeite hebben om uw plas op te houden. Bij een grote verzakking van de blaas wordt soms de plasbuis afgekneld en kan het juist moeilijk zijn om uit te plassen. Bij een verzakking van de darm, is het soms lastig om uw ontlasting kwijt te raken, ook al voelt u dat u moet poepen. Ook kunt u het gevoel hebben dat er ontlasting achterblijft. Als u vaak een moeizame stoelgang heeft, waardoor u hard gaat persen, heeft u meer kans op het ontstaan van aambeien. Ook kan het laatste deel van de dikke darm daardoor uitzakken. Niet alle verzakkingen geven klachten. Als u geen klachten heeft, is een behandeling niet nodig.
Keuzehulp
Voor een verzakking zijn verschillende behandelingen mogelijk. De keuzehulp helpt u om na te denken over wat belangrijk voor u is. Zo kunt u zich voorbereiden op het gesprek met uw arts. Samen kiest u wat het beste bij u past.
Deze keuzehulp is voor bij de huisarts en gynaecoloog. Bij de gynaecoloog krijgt u zo nodig ook nog extra informatie, bijvoorbeeld over de operaties.
Let op: deze keuzehulp is alleen voor vrouwen die niet aan een verzakking geopereerd zijn.
Ongewenst verlies van urine (urine-incontinentie)
Er zijn drie vormen van urine-incontinentie:
- stressincontinentie;
- urge-incontinentie;
- gemengde incontinentie.
Stressincontinentie
Stressincontinentie (inspanningsincontinentie) komt voor bij inspanning. Met stress wordt hier bedoeld dat het urineverlies optreedt als de druk in de buikholte plotseling toeneemt door aanspanning van de buikspieren. Dit gebeurt bijvoorbeeld bij niezen, hoesten, lachen, tillen, sporten of plotseling opstaan. Er is dan sprake van urineverlies zonder dat er vooraf aandrang gevoeld wordt om te plassen.
Urge-incontinentie
Bij urge-incontinentie (aandrangincontinentie) is er juist wel veel aandrang om te plassen. Ieder half uur plassen is niet ongebruikelijk. Soms is de aandrang zo sterk of plotseling dat het toilet niet op tijd gehaald wordt. Dit gebeurt bijvoorbeeld ook bij het veranderen van houding, bij het lopen of bij het horen van stromend water.
Gemengde incontinentie
Nogal wat vrouwen hebben tegelijkertijd last van stressincontinentie en urge-incontinentie, dit noemen we gemengde incontinentie. Voor de behandeling is het belangrijk te onderzoeken welke vorm van incontinentie het zwaarst weegt.
Moeite met het ophouden van de ontlasting (ontlastingsincontinentie)
Bij ontlastingsincontinentie is het moeilijk om de ontlasting op te houden. Het kan gebeuren dat u het toilet niet op tijd bereikt. Soms komt er ontlasting naar buiten, zonder dat u aandrang voelt. Het ophouden van windjes kan ook moeilijk zijn.
Ontlastingsincontinentie kan verschillende oorzaken hebben. Bij sommige vrouwen is een weinig gevoelige endeldarm en/of verzakking van de endeldarm de oorzaak. Soms houdt de kringspier de ontlasting niet genoeg tegen. Deze kringspier kan bijvoorbeeld beschadigd raken tijdens een bevalling of na een operatie rond de anus. Ook op oudere leeftijd kan de kringspier dunner en zwakker worden.
Seksuele problemen
Sommige vrouwen met bekkenbodemklachten hebben ‘minder gevoel’ bij het vrijen, komen moeilijker tot een orgasme of verliezen plas bij het vrijen. Als u een verzakking heeft, kan gemeenschap hebben moeilijker gaan of pijnlijk zijn. U en uw partner hoeven overigens niet bang te zijn dat er weefsel beschadigd raakt. Het weefsel van de schedewand is soepel en geeft mee.
Te gespannen bekkenbodem
Om uw blaas en darmen goed te kunnen legen, is het belangrijk dat uw bekkenbodemspieren zich ontspannen als u naar het toilet gaat. Soms is dit moeilijk en spannen de spieren zelfs aan. Door die spanning lukt het plassen en het ontlasten niet goed. De kringspier van de anus kan als het ware ‘op slot’ gaan. Ook de spieren die de ingang van de schede afsluiten, zijn dan vaak gespannen. De schede blijft daardoor nauw en stug aanvoelen, waardoor gemeenschap vervelend en pijnlijk kan zijn.
Veel voorkomende klachten bij een te gespannen bekkenbodem zijn:
- veelvuldig plassen (soms wel 10 tot 20 keer per dag) en ook meerdere malen ’s nachts;
- een ‘onderbroken’ straal of een moeilijk begin van het plassen;
- steeds terugkerende blaasontstekingen;
- problemen met de ontlasting zoals afwisselend verstopping en diarree, aambeien, of het gevoel van ophoping bij de ingang van de schede of rondom de anus;
- pijn bij vrijen;
- langdurige pijn in de onderbuik, het bekken, de bekkenbodem, geslachtsdelen, de rug of de liezen.
Oorzaken bekkenbodemklachten
Er zijn verschillende oorzaken voor bekkenbodemklachten:
Te zwakke bekkenbodem
- zwangerschap en bevalling;
Tijdens de zwangerschap en bevalling staat er veel druk op de bekkenbodem. De spieren, het bindweefsel en het zenuwweefsel kunnen hierdoor beschadigen. De bekkenbodem kan na de bevalling ‘anders’ aanvoelen. Sommige vrouwen hebben een tijd last van incontinentie of een trekkend gevoel onder in de buik bij het tillen. Dit gaat meestal vanzelf weer over. - leeftijd;
Op oudere leeftijd worden de bekkenbodemspieren, net als alle andere spieren, vaak zwakker. Dit komt deels doordat veel vrouwen de spieren minder intensief gebruiken en deels doordat de vrouwelijke hormonen na de overgang afnemen. - aangeboren zwakte van bindweefsel;
Sommige vrouwen hebben zwak bindweefsel. Dat zit vaak in de familie: oma, moeder en dochter hebben allemaal bekkenbodemklachten. Vrouwen met zwak bindweefsel hebben ook meer kans op spataders en liesbreuken. - andere oorzaken;
Zwaar lichamelijk werk, overgewicht, hard persen bij ontlasten en hoesten (door roken of een longaandoening) zorgen voor langdurige overbelasting van de bekkenbodem met mogelijk bekkenbodemklachten tot gevolg.
Te gespannen bekkenbodem
Een te gespannen bekkenbodem heeft vaak een psychologische oorzaak. De reden is niet altijd duidelijk. Het gebruik van de bekkenbodem is een leerproces: meisjes leren onbewust om de bekkenbodemspieren te gebruiken. Daarin kan op verschillende manieren iets fout lopen, waardoor de spanning in het bekken wordt verhoogd. Voorbeelden hiervan zijn een opvoeding waarin benadrukt wordt dat het onderlichaam vies is, te vroege of te intensieve zindelijkheidstraining en negatieve seksuele ervaringen zoals verkrachting en incest.
Vrouwen met een negatief gevoel over hun onderlichaam spannen hun bekkenbodemspieren vaak onwillekeurig te sterk. Hierdoor voelen zij minder goed dat zij naar het toilet moeten. Dit kan leiden tot plasklachten, obstipatie (moeizaam ontlasting eruit kunnen krijgen) en pijn bij het vrijen.
Hoe vaak komen klachten van de bekkenbodem voor?
- Verzakkingen komen vooral op oudere leeftijd voor, maar soms hebben ook jongere vrouwen er last van. Ongeveer 25% van de volwassen vrouwen heeft last van een verzakking en ongeveer 11% van de vrouwen wordt hiervoor geopereerd.
- Ongewild urineverlies komt bij zeer veel vrouwen voor: één op de vier vrouwen heeft hier wel eens last van. Lang niet altijd is het urineverlies ernstig of treedt het iedere dag op. Dagelijks urineverlies komt voor bij 6% van alle vrouwen. Eén derde van hen vindt dit verlies zo storend dat zij nauwelijks de deur uit durven, bijvoorbeeld uit angst voor doorlekken of een onaangename geur.
- Urine-incontinentie komt op elke leeftijd voor, maar vaker tijdens de zwangerschap en op oudere leeftijd.
- Incontinentie voor ontlasting kan voorkomen na beschadiging van de kringspier rond de anus bij een bevalling of ook op oudere leeftijd. Verlies van dunne of vaste ontlasting komt bij 7% van de volwassen vrouwen voor.
Hoe ervaren vrouwen bekkenbodemklachten?
In onze Westerse cultuur leren kinderen op jonge leeftijd dat ontlasting en urine vies zijn. Veel vrouwen vinden het dan ook moeilijk om plas- of ontlastingsproblemen te bespreken. Ook klachten over het naar buiten zakken van tampons, over het verliezen van water uit de schede na het nemen van een bad of over ‘windjes’ uit de schede zijn soms moeilijk bespreekbaar. Vrouwen hebben daardoor vaak het idee dat ze de enige zijn met deze klachten.
De kwaliteit van leven kan verminderen door gevoelens van schaamte en je vies voelen, de geur van urine of ontlasting, de angst voor ontdekking door buitenstaanders en het uit de weg gaan van seksueel contact. Uit schaamte zoeken vrouwen vaak geen deskundige hulp terwijl er meestal wel een behandeling mogelijk is.
Onderzoek
Voorbereiding thuis
- vragenlijst invullen;
Wilt u deze vragenlijst invullen? Het zijn 51 vragen, waarop u een antwoord kunt geven of het antwoord kunt omcirkelen dat het meest van toepassing is. Deze vragenlijst is bedoeld om meer inzicht te krijgen in uw klachten. - plasdagboek invullen (als u ook urineverlies heeft);
Als uw huisarts in de verwijsbrief urineverlies heeft gemeld, krijgt u ook een plasdagboek toegestuurd. Wilt u dit plasdagboek vóór uw eerste polibezoek invullen? In het plasdagboek houdt u bij hoeveel u drinkt en plast. Hoeveel u plast, houdt u bij met behulp van een maatbeker. Ook schrijf u op of u incontinent bent geweest en of u verbanden heeft gewisseld. Het is de bedoeling dat u dit gedurende 2 x 24 uur bijhoudt. Doe dit bij voorkeur op gewone dagen, dus niet op een dag dat u een uitstapje heeft gepland of dingen doet die u anders niet zo vaak doet. Wilt u het ingevulde plasdagboek bij uw bezoek aan de bekkenfysiotherapeute meenemen?
Gesprek
Bij bekkenbodemproblemen is het belangrijk dat de gynaecoloog weet wat uw klachten zijn. Vertel uw klachten daarom in uw eigen woorden. De gynaecoloog stelt u daarna nog een aantal vragen, bijvoorbeeld of uw problemen heeft met plassen, ontlasting en seksualiteit en of u andere gynaecologische klachten heeft. Ook ziekten, eerdere operaties of onderzoeken, medicijngebruik of zwangerschappen kunnen ter sprake komen.
Na het eerste gesprek volgt een gynaecologisch onderzoek van de schede en de baarmoedermond. Aan de hand van uw klachten, het gesprek en het gynaecologisch onderzoek bespreekt de arts met u of er aanvullend onderzoek nodig is. Hieronder vindt u informatie over een aantal van deze onderzoeken. Soms zijn ook nog andere onderzoeken nodig, zoals een echoscopisch onderzoek of een MRI-scan. De gynaecoloog vertelt u hier dan meer over.
Gynaecologisch onderzoek
Bij een gynaecologisch onderzoek bekijkt de gynaecoloog de schede en de baarmoedermond. U zit tijdens het onderzoek op een onderzoekstoel, met uw onderlichaam bloot en uw benen gespreid. Als u dat wilt, kunt u vragen of u mee kunt kijken met een spiegel.
- Vaak begint de gynaecoloog met de vraag of u wilt persen. Soms is dan al een verzakking te zien.
- Daarna wordt een speculum (eendenbek) in uw schede ingebracht. Dit is een instrument om de schede open te houden. De baarmoedermond of de top van de schede kan nu bekeken worden. Soms vraagt de gynaecoloog u nogmaals te persen: een kleinere verzakking is nu zichtbaar.
- Daarna volgt een inwendig onderzoek (vaginaal toucher). De arts brengt twee vingers in de schede en legt de andere hand op uw buik. Zo kunnen de baarmoeder, eierstokken en bekkenbodem worden onderzocht. Ook nu kan de arts u vragen te persen of juist om de spieren van de schede aan te spannen. Hiermee kan de kracht van de bekkenbodemspieren worden gemeten.
- Als er problemen met de ontlasting zijn, kan de gynaecoloog met een vinger in het rectum (uiteinde van de dikke darm, via de anus) voelen. Zo kan de achterwand van de schede en de bekkenbodem beoordeeld worden. Dit wordt een rectaal toucher genoemd.
Urineonderzoek
Om te bepalen of u een blaasontsteking heeft, kan er een urineonderzoek worden gedaan. Hiervoor is een ‘gewassen’ plas nodig. Om een ‘gewassen’ plas op te vangen maakt u eerst de ingang van uw schede schoon. Daarna plast u een klein beetje uit en de rest van de urine vangt u op in een potje.
Uroflowmetrie
Voor het uitgebreide urodynamisch onderzoek wordt er eerst een uroflowmetrie gedaan. Ook dit is een onderzoek van hoe vaak en hoeveel u plast (uw plaspatroon). Kom naar dit onderzoek met een goed gevulde blaas, zodat u een behoorlijke plas kunt doen. Let op: uw blaas hoeft niet zo vol te zijn dat u het gevoel heeft dat u het niet langer op kunt houden. Misschien is het handig om de dagen voorafgaand aan het onderzoek erop te letten om de hoeveel tijd u moet plassen; deze tijd kunt u dan ongeveer aanhouden als laatste plastijd voordat u zich bij de polikliniek meldt voor uw afspraak.
Als u zich aan de balie meldt, kunt u aan de secretaresse aangeven dat u een plastest moet doen en dat u graag gelijk wilt plassen. De verpleegkundige neemt u vervolgens mee naar een behandelkamer. U wordt dan verzocht op een speciaal toilet in een soort trechter te plassen. Deze registreert de hoeveelheid die u plast, de kracht van de straal en de snelheid waarmee u plast. Na afloop wordt bepaald of u alles heeft uitgeplast. Dit gebeurt met behulp van een echo van de blaas.
Urodynamisch onderzoek (UDO)
Met een urodynamisch onderzoek kan de arts beoordelen of uw blaas en plasbuis goed werken. Terwijl u hoest of juist plast, krijgt de arts informatie over de blaasspier, de werking van de bekkenbodem en het soort urineverlies.
Tijdens het urodynamisch onderzoek zit u op een soort toilet. De verpleegkundige plakt twee stickers op uw billen en één op uw been om de spierspanning van uw bekkenbodem te meten. Vervolgens krijgt u een dunne katheter in de endeldarm; deze registreert de druk in de buik. Daarna wordt de plasbuis verdoofd met glijstof en brengt de verpleegkundige een dunne katheter in uw blaas. Via deze katheter wordt de blaas gevuld en kan de druk in de blaas en de druk in de plasbuis worden gemeten. Tijdens het vullen worden de waarden van de druk op een beeldscherm weergegeven. Zodra u aandrang gaat voelen om te plassen, moet u dit aangeven. Tijdens het onderzoek worden er meerdere testjes gedaan. Zo wordt u bijvoorbeeld meerdere keren gevraagd om te hoesten. De blaas wordt verder gevuld, totdat u aangeeft dat u een normale aandrang tot plassen heeft. Dan wordt het vullen gestopt. Vervolgens vraagt de verpleegkundige u om uit te plassen (langs de katheter). Daarna wordt de blaas opnieuw gevuld voor een laatste test die staand op een matje plaatsvindt (zonder de blaaskatheter). Vervolgens worden de katheter in de endeldarm en de stickers verwijderd en kunt u wederom leegplassen.
Draagt u een vaginale ring of kubus, dan wordt deze er voor het onderzoek uitgehaald door de verpleegkundige. Er is niet altijd iemand aanwezig die de ring/kubus nadien weer terug kan plaatsen. Het is daarom wellicht verstandig alvast een afspraak te maken bij uw huisarts of gynaecoloog voor de terugplaatsing van de ring/kubus.
Defecogram
Dit röntgenonderzoek kan worden verricht bij ontlastingsproblemen. U krijgt via de anus een slangetje in de darm waardoor een röntgencontrastmiddel in het laatste deel van de dikke darm (endeldarm) wordt gebracht. Er wordt ook contrastmiddel in de schede gebracht en u krijgt röntgencontrastvloeistof te drinken om de dunne darm zichtbaar te maken. Soms wordt tegelijkertijd de druk in de dikke darm gemeten, daarvoor wordt een dun slangetje in de dikke darm gebracht.
Tijdens het onderzoek moet u op een aangepast toilet de ontlasting laten gaan, terwijl er röntgenfoto’s worden gemaakt. Zo ziet de arts hoe de dikke darm werkt en of deze verzakt is. Veel mensen vinden dit onderzoek vervelend en vinden het moeilijk om naar de wc te gaan, terwijl er beelden worden gemaakt. Dit is heel begrijpelijk. Vertel het de arts of de röntgenlaborant als u dit moeilijk vindt, zij zullen u zo goed mogelijk begeleiden en geruststellen.
Dynamische MRI bekkenbodem
Bij een MRI-onderzoek van de bekkenbodem wordt gekeken naar de werking van de spieren en organen van de bekkenbodem. De MRI bestaat uit een tunnel en een verschuifbare tafel. Tijdens het onderzoek ligt u op deze verschuifbare tafel. Voorafgaand aan het maken van de scan brengt de laborant via een dun buisje echo-gel in uw endeldarm via uw anus. De echo-gel wordt ingebracht om de structuren van de bekkenbodem goed te kunnen onderscheiden. Daarnaast wordt er ook echo-gel in de schede gebracht. Tijdens het scannen wordt u gevraagd de bekkenbodemspieren te ontspannen en vervolgens aan te spannen gedurende enkele seconden. Vervolgens krijgt u de vraag om de ingebrachte echo-gel uit te persen. Tijdens het persen zullen er MRI-opnamen gemaakt worden om de werking van de bekkenbodemspieren te beoordelen. De tijd die nodig is voor het maken van een opname, kan variëren van een paar seconden tot ongeveer tien minuten. Er worden meerdere opnamen gemaakt gedurende het onderzoek.
Het Bekkenbodemcentrum
Veel vrouwen van alle leeftijden hebben last van gemengde urine-incontinentie. Dit betekent dat zij ongewild plas verliezen bij aandrang, maar ook bij drukverhogende momenten zoals hoesten, lachen en springen. Soms zijn de klachten een gevolg van een verzakking. In het Bekkenbodemcentrum van Isala werken gynaecologen, urologen en bekkenfysiotherapeuten. Samen brengen zij uw incontinentie- en verzakkingsklachten in kaart en stellen met u een behandelplan op.
Als de huisarts u via een verwijsbrief naar ons doorverwijst, kijken wij waar u het beste geholpen kan worden: op de polikliniek Gynaecologie, de polikliniek Urologie of in het Bekkenbodemcentrum.
Verschillende hulpverleners
Omdat bekkenbodemproblemen klachten van verschillende organen (urinewegen, darmen en schede) kunnen geven, is soms onderzoek, advies of behandeling door meer hulpverleners gewenst.
- De gynaecoloog is meestal uw hoofdbehandelaar. Er zijn binnen Isala een aantal urogynaecologen werkzaam. Dit zijn gynaecologen gespecialiseerd in bekkenbodemproblemen bij vrouwen.
- De uroloog kan om advies worden gevraagd bij blaasklachten.
- De darmchirurg (proctoloog) kan helpen bij problemen met de ontlasting.
- Een bekkenfysiotherapeut kan oefeningen met u bespreken bij te slappe of te gespannen bekkenbodemspieren.
- De seksuoloog kan hulp bieden bij seksuele problemen.
De specialist naar wie u door uw huisarts bent verwezen, blijft uw hoofdbehandelaar, bij wie u met uw vragen terecht kunt. In enkele gevallen kan het voorkomen dat een andere hoofdbehandelaar wordt afgesproken om uw klachten beter te kunnen behandelen.
Uw eerste bezoek
Uw huisarts of specialist heeft u naar het Bekkenbodemcentrum verwezen omdat u klachten heeft van gecombineerde urine-incontinentie. Dit betekent dat u zowel plas verliest bij drukverhogende momenten als bij aandrang. Ook kunt u een verzakking hebben. Bij uw eerste bezoek aan het Bekkenbodemcentrum heeft u een gesprek bij de bekkenfysiotherapeute. Zij onderzoekt u en neemt ook de vragenlijst en plaslijst die u thuis al heeft ingevuld met u door. Op dezelfde dag heeft u ook een afspraak met een urologieverpleegkundige. Zij onderzoekt de functie van uw blaas door middel van uroflowmetrie en een urodynamisch onderzoek (zie hoofdstuk ‘Onderzoek’).
Door deze onderzoeken kan worden vastgesteld wat de oorzaak is van uw (incontinentie)klachten. De onderzoeken duren ongeveer 60 minuten.
Er is geen speciale voorbereiding nodig, u mag op de dag van het onderzoek gewoon eten en drinken.
Tweede bezoek
Bij uw tweede afspraak, één à twee weken na uw eerste bezoek, heeft u een gesprek met de gynaecoloog (vrouwenarts), de uroloog en de bekkenfysiotherapeute. Deze afspraak duurt in totaal ongeveer 30 minuten. Samen onderzoeken zij u en bespreken het uiteindelijke behandeladvies met u.
- uroflowmetrie;
Bij uw tweede bezoek aan het bekkenbodemcentrum vindt er eerst weer een uroflowmetrie plaats (zie hoofdstuk ‘Onderzoek’). - gesprek met gynaecoloog of uroloog;
Vervolgens heeft u een kort gesprek met de gynaecoloog of uroloog. In dit gesprek worden nog enkele aanvullende vragen gesteld. - onderzoek;
Na dit gesprek vindt een onderzoek plaats, waarbij de gynaecoloog, de uroloog, de bekkenfysiotherapeute en een verpleegkundige aanwezig zijn. U neemt plaats op een gynaecologische stoel. - bekkenfysiotherapeutisch onderzoek;
Door middel van inwendig onderzoek wordt gekeken naar de functie van de bekkenbodemspieren. - gynaecologisch onderzoek;
Hierbij brengt de gynaecoloog een spreider (speculum) in de vagina om een eventuele verzakking te onderzoeken. U wordt gevraagd om te persen, zodat een eventuele verzakking waar te nemen is. - urologisch onderzoek;
Daarna voert de uroloog een cystoscopie uit. Cystoscopie betekent kijken in de blaas. De uroloog brengt een hol buisje (cystoscoop) in de blaas. Vooraf wordt de schede gereinigd en er wordt wat glijstof in de plasbuis gespoten. Deze glijstof dient als glijmiddel en als verdovingsmiddel van het slijmvlies, zodat het zo min mogelijk pijn doet. De uroloog brengt het buisje via de opening van de plasbuis in de blaas. Via een slangetje aan de cystoscoop wordt de blaas gevuld met steriel water. Hierdoor ontplooit de blaas zich, zodat de uroloog een goed beeld krijgt. Door het water kunt u aandrang tot plassen krijgen; zegt u dit gerust. De uroloog inspecteert de plasbuis en de blaas. Via een beeldscherm kunt u met dit onderzoek meekijken.
Bijwerkingen
Na het urologisch onderzoek kunt u het eerste uur last hebben van een branderig gevoel bij het plassen. Ook kunt u een sterkere aandrang om te plassen voelen. Bij sommige patiënten houdt dit enkele dagen aan. Ook kan er wat bloed in de urine zitten. Dit is niet verontrustend en niet gevaarlijk. Het is belangrijk dat u na het onderzoek veel drinkt. De blaas en urinewegen worden dan schoongespoeld.
Als u na het onderzoek langer dan twee dagen klachten houdt, veel pijn of koorts (meer dan 38,5 graden Celcius) krijgt, of als u aanmerkelijk moeilijker kunt plassen, neem dan contact op met het Bekkenbodemcentrum.
Eindgesprek en behandeladvies
Na het onderzoek heeft u opnieuw een gesprek met de gynaecoloog, uroloog of bekkenfysiotherapeute. De uitkomsten van de onderzoeken en het behandeladvies wordt met u besproken. Soms kunt u geholpen worden met medicijnen, soms met bekkenfysiotherapie, soms met een pessarium of een operatie. Als dit laatste het geval is, wordt dit uitgebreid met u besproken. Zo nodig wordt er een nieuwe afspraak gemaakt om de operatie te bespreken.
Behandelmogelijkheden
Bij bekkenbodemproblemen zijn er verschillende behandelingen mogelijk. De soort behandeling is afhankelijk van uw klachten en de bevindingen bij de onderzoeken. Bekkenbodemproblemen zijn niet levensbedreigend. Een beslissing hoeft u dan ook nooit onmiddellijk te nemen. Als er niet op een eenvoudige manier wat aan uw klachten te doen is, kan de gynaecoloog een meer ingrijpende behandeling, zoals een operatie, voorstellen. U bent echter degene die de voor- en nadelen van een behandeling tegen elkaar moet afwegen. Of u wel of niet kiest voor bijvoorbeeld een operatie, beslist u zelf.
Algemene adviezen bij bekkenbodemklachten
Voorkomen
Of bekkenbodemklachten te voorkomen zijn, is moeilijk te zeggen. Bij een zwakke bekkenbodem is het belangrijk de bekkenbodemspieren door middel van oefeningen te trainen. Een gespecialiseerde bekkenfysiotherapeut kan u hierover adviezen geven. Vaak verbeteren de klachten, in andere gevallen kunt u voorkomen dat ze verergeren of na een operatie terugkeren. Deze oefeningen blijven dus ook na een eventuele operatie op lange termijn belangrijk.
Zwangerschap en bevalling
Voor vrouwen die nog kinderen willen krijgen, luidt het advies om al tijdens de zwangerschap, maar zeker na de bevalling oefeningen te doen om de bekkenbodemspieren te versterken. Het is helaas niet altijd mogelijk om (verergering van) de bekkenbodemklachten te voorkomen. Houdt er rekening mee dat de bekkenbodem vaak traag herstelt zolang u borstvoeding geeft. De eierstokken maken dan weinig vrouwelijke hormonen (oestrogenen) waardoor de wand van de schede vaak droog aanvoelt en de ophangbanden van de baarmoeder hun oude stevigheid nog niet terugkrijgen.
Dieet en vocht
Een vezelrijk dieet en veel drinken kunnen helpen de ontlasting soepel te houden. Zo voorkomt u verstopping en onnodig persen. Minimaal 1,5 liter vocht (inclusief koffie en thee) per dag is verstandig, maar meer dan 2,5 liter is niet nodig.
Overgewicht
Overgewicht geeft extra belasting van de bekkenbodem. Als u overgewicht heeft, is afslanken (minder eten en meer bewegen) belangrijk om uw bekkenbodem minder te belasten.
Zwaar tillen
Bij een zwakke bekkenbodem kunt u beter niet teveel en niet te zwaar tillen. Normale tilwerkzaamheden (zoals boodschappen doen, stofzuiger de trap opdragen) zijn geen probleem. Als u zwaar lichamelijk werk heeft, is het verstandig met uw gynaecoloog en eventueel uw bedrijfsarts te overleggen.
Sporten
Lichamelijke beweging helpt om verstopping en overgewicht te voorkomen. Ook bij bekkenbodemklachten is het gezond om veel te bewegen. Kies liever niet voor een sport waarbij u zware dingen moet tillen of veel moet springen op een harde bodem, zoals volleybal of aerobics. U kunt beter een sport kiezen waarbij de bekkenbodem minder wordt belast. Denk aan zwemmen, schaatsen, fietsen, tafeltennis en golfen.
Roken
Hoesten geeft veel druk op de bekkenbodem. Het is dan ook verstandig om de kans op hoesten te verkleinen door met roken te stoppen. Als u moeite heeft om te stoppen met roken, bespreek dit dan met uw gynaecoloog of huisarts.
Strakke kleding
Draag niet te strakke kleding. Door het dragen van strakke korsetten of strakke broeken, neemt de druk in de buik toe en daarmee de belasting van de bekkenbodem. Buik- en bekkenbodemspieren worden minder gebruikt en kunnen zo verslappen. Ook de gewoonte om ‘de buik in te houden’ geeft een verhoogde buikdruk en meer kans op een verhoogde spanning in de bekkenbodemspieren.
Bekkenfysiotherapie
Een bekkenfysiotherapeut is gespecialiseerd in bekken- en bekkenbodemproblemen. Het leren aan- en ontspannen van de bekkenbodemspieren kan helpen tegen bekkenbodemklachten. Wanneer is bekkenfysiotherapie zinvol? In verschillende situaties kan therapie voor de bekkenbodem zinvol zijn:
- bij urine-incontinentie;
- bij een verzakking;
- voor en na een operatie;
- bij een te gespannen bekkenbodem.
Bij urine-incontinentie
Met bekkenbodemspieroefeningen kunt u de spieren die de blaas afsluiten versterken. Hierdoor verliest u minder gemakkelijk urine. De oefeningen helpen vooral als u urine verliest tijdens het sporten, hoesten en niezen (inspanningsincontinentie).
Na bekkenfysiotherapie is het urineverlies ongeveer bij de helft van de vrouwen zo afgenomen dat zij het geen probleem meer vinden. Helaas zijn er ook vrouwen bij wie deze therapie niet zo goed helpt. Van te voren valt niet te zeggen of de behandeling bij u wel of niet werkt. Bekkenfysiotherapie heeft geen vervelende bijwerkingen, dus u kunt het veilig uitproberen.
Bij een verzakking
Een verzakking verdwijnt niet door bekkenfysiotherapie, maar de oefeningen kunnen wel helpen om de klachten te verminderen bij een lichte of matige verzakking. U leert de bekkenbodemspieren beter beheersen, zodat zij de druk van de verzakte organen beter kunnen opvangen als u beweegt of hoest. Daarmee kunt u verergering van de verzakking voorkomen. Bij een ernstige verzakking helpt bekkenfysiotherapie meestal niet of onvoldoende. Toch is de training dan zinvol: als u de spieren beter gebruikt, voorkomt u misschien dat de klachten erger worden. Daarnaast krijgt u adviezen over hoe de buikdruk lager te houden. De bekkenfysiotherapeut let hierbij ook op een goede (spier-)conditie van uw rug en bekken.
Voor en na een operatie
Het kan verstandig zijn om voor en na een operatie voor een verzakking of incontinentie, bekkenbodembodemspieroefeningen te doen. U traint daarmee de spieren om de druk op de bekkenbodem goed op te vangen.
Bij een te gespannen bekkenbodem
De bekkenfysiotherapeut leert u hoe u de bekkenbodemspieren ontspant. Dit is nodig om goed uit te plassen en te ontlasten, maar ook om fijn te kunnen vrijen. Pijn in de onderbuik of geslachtsdelen heeft soms ook te maken met een hoge spanning in de bekkenbodem en buikspieren. De spanning herkennen, te voelen en bewust kunnen ontspannen in het dagelijks leven zijn een belangrijk onderdeel van de therapie.
Hoe verloopt bekkenfysiotherapie?
De fysiotherapeut vraagt eerst wat uw klachten precies zijn. Daarna wordt er een lichamelijk onderzoek uitgevoerd. Bij dit onderzoek wordt gelet op uw houding, ademhaling, spierkracht en de beweeglijkheid en stabiliteit van de rug en het bekken. Hierna gaat u zo ontspannen mogelijk op de onderzoeksbank liggen. De fysiotherapeut bekijkt het gebied rond het bekken eerst vanaf de buitenkant en kan daarna een inwendig onderzoek (via de schede en/of anus) verrichten om te beoordelen hoe goed de bekkenbodemspieren werken. Na het onderzoek overlegt de fysiotherapeut met u en stelt een behandeling op.
Speciale technieken
De bekkenfysiotherapeut kan speciale technieken gebruiken bij de behandeling van bekkenbodemproblemen.
- myo-feedback;
Hierbij krijgt u feedback over de manier waarop u uw bekkenbodemspieren aanspant en ontspant. Deze informatie is zichtbaar op een beeldscherm of hoorbaar door geluidssignalen. Zo weet u beter hoe u de bekkenbodemspieren aan- en ontspant. Deze metingen verlopen via een klein instrument (probe) dat tijdens de behandeling in de vagina of anus zit. Om klachten in het bekkengebied te verminderen, is het belangrijk dat de bekkenbodemspieren goed kunnen ontspannen. - elektrostimulatie;
Bij deze techniek krijgen de bekkenbodemspieren kleine stroomstootjes. Dit kan zinvol zijn als u de bekkenbodemspieren niet bewust kunt aansturen. Door het stroomstootje spant de spier zich aan, waardoor u kunt leren voelen wat deze spier kan doen.
Het kan zijn dat u onderzoeken of behandelingen via de anus of vagina belastend vindt, bijvoorbeeld door vervelende seksuele ervaringen. Als u het moeilijk vindt om op deze manier te worden behandeld, aarzel dan niet om dit kenbaar te maken bij uw bekkenfysiotherapeut.
Medicijnen
- medicijnen bij aandrangincontinentie;
Er zijn verschillende medicijnen om aandrangincontinentie te verminderen. Deze medicijnen hebben nogal eens bijwerkingen, zoals een verstopping, droge ogen en een droge mond. Bij aandrangincontinentie is vaak ook begeleiding van een bekkenfysiotherapeut zinvol om te leren de urine langer op te houden. Dit wordt blaastraining genoemd. - medicijnen bij verstopping;
Bij verstopping zijn lichaamsbeweging, voldoende vezels en voldoende drinken erg belangrijk. Er zijn ook medicijnen die de ontlasting soepeler maken. Eventueel kunt u een verwijzing naar een diëtiste vragen. - vrouwelijke hormonen (oestrogenen);
Oestrogenen houden het slijmvlies van de vagina stevig. Naarmate u ouder wordt, neemt de hoeveelheid vrouwelijke hormonen af. Dit gebeurt vooral na de overgang. Door een lage hoeveelheid vrouwelijke hormonen in het bloed, worden de wanden van de vagina droger en schraler, en de plasbuis dunner. Seks kan dan pijnlijk worden. U kunt ook vaker blaasontstekingen krijgen.
Vrouwelijk hormoon kunt u aanvullen via een vaginale crème of zetpil of met tabletten die u slikt. Als u geopereerd wordt, kan de arts zowel vóór als na de operatie, oestrogenen voorschrijven om het weefsel van de schede te versterken. U krijgt soms ook oestrogenen als een ring/ pessarium afscheidingsklachten of irritatie geeft.
PTNS
PTNS (Percutaneous Tibial Nerve Stimulation) is een vorm van neurostimulatie waarbij de onderbeenzenuw gestimuleerd wordt met kleine elektrische prikkelingen. Voor deze behandeling wordt u door uw gynaecoloog of uroloog doorverwezen. PTNS is zowel voor mannen als vrouwen geschikt en wordt door uw zorgverzekeraar vergoed.
Wanneer u één van de volgende klachten heeft, komt u in aanmerking voor PTNS:
- ongewenst verlies van urine én een aanhoudend sterk gevoel te moeten plassen (aandrang incontinentie);
- een aanhoudend sterk gevoel te moeten plassen;
- vaker dan normaal moeten plassen, in de regel meer dan tien keer per dag;
- moeite met goed leeg plassen (voor mannen: zonder dat prostaatvergroting daarbij een rol speelt);
- voortdurend hinderlijke en onbehandelbare pijn in de bekkenbodem, blaas of geslachtsorgaan (bekkenbodempijn);
- uit onderzoek is gebleken dat ook mensen met ontlastingsproblemen, zoals bijvoorbeeld het niet op kunnen houden van ontlasting, baat hebben bij PTNS.
U komt niet in aanmerking voor PTNS als u zwanger bent of op het moment een zwangerschapswens heeft.
PTNS is een vorm van neurostimulatie waarbij de onderbeenzenuw gestimuleerd wordt met kleine elektrische prikkelingen. Deze zenuw loopt vanuit het onderbeen naar het achterste gedeelte van het ruggenmerg. Van hieruit wordt onder andere de functie van de blaas en darmen geregeld. Het prikkelen van de onderbeenzenuw zorgt ervoor dat bijvoorbeeld de blaas zich niet meer ongewenst samentrekt, rustiger wordt en de normale functie zich kan herstellen. Behandelingen waarbij zenuwen op deze manier worden beïnvloed via elektriciteit, noemen we ook wel neuromodulatie, neurostimulatie of zenuwstimulatie.
- De behandeling wordt uitgevoerd door een continentieverpleegkundige of de doktersassistente van de polikliniek Gynaecologie.
- Bij uw eerste afspraak halen wij u op uit de wachtkamer. In de behandelkamer kunt u plaatsnemen in een van de grote blauwe stoelen.
- U ontvangt informatie over de behandeling. Daarnaast stellen wij u een aantal vragen en nemen eventueel het plasdagboek met u door.
- Vervolgens vragen we u, één schoen en sok uit te doen. Het is daarom handig thuis alvast een makkelijke broek aan te trekken. Ook is het beter geen crème of bodylotion op uw onderbenen aan te brengen.
- Onder uw voet plakken wij een elektrode (zie afbeelding hieronder). Daarna brengen we een dunne naaldelektrode aan in uw onderbeen, net boven de enkel. Beide elektroden worden verbonden aan een stimulatieapparaat. Er vindt een test plaats met het stimulatieapparaat om na te gaan of de naald op de juiste plek zit. Dit kunt u voelen door getintel onder uw hak of voet. Ook kunt u een wat krampend gevoel hebben in uw voet.
- Vervolgens wordt gedurende 30 minuten de zenuw gestimuleerd met behulp van een kleine hoeveelheid elektriciteit. U kunt eventueel de stand verhogen als u voelt dat de prikkeling veel minder wordt. De hoogte van de stand op het apparaatje zegt niets over het resultaat van de behandeling. Als de zenuw maar geprikkeld wordt, doet het goed zijn werk.
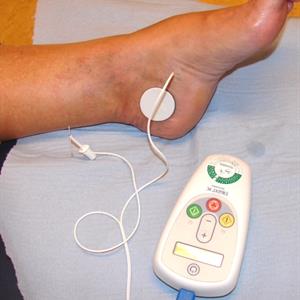
De eerste fase bestaat uit 12 behandelingen, die u elke week ondergaat. Daarbij is het belangrijk geen enkele behandeling over te slaan. Pas na 12 stimulaties kunt u vermindering van klachten merken, soms al rond de 7e of 8e behandeling. Als u merkt dat uw klachten duidelijk minder zijn geworden en beter onder controle, dan kunt u doorgaan met de behandelingen. U zult dan in overleg met de verpleegkundige en behandelend arts een passend afbouwschema bespreken. Meestal gaat het dan van om de week afbouwen, naar een terugkerende behandeling van gemiddeld vijf tot acht weken.
Wat voelt u van de behandeling?
Tijdens de stimulatie kunt u een tintelend of prikkelend gevoel ervaren in uw voet of onderbeen. Soms kunt u een scherpe pijn, kramp of pijn rondom het naaldje voelen. De verpleegkundige of doktersassistente vermindert dan de stimulatie, waardoor de pijn direct verdwijnt. Het kan dan helpen om het naaldje iets op te schuiven of opnieuw in te brengen. Na het stoppen van de stimulatie verdwijnt het prikkelende gevoel ook direct. Wel kunt u nog even een ongemakkelijk gevoel in uw been hebben. Houdt u hiermee rekening als u opstaat.
Na de behandeling
Uit onderzoek blijkt dat 70 tot 80% van de mensen veel baat heeft bij de behandeling. Het geneest de aandoening niet, maar leidt wel tot vermindering van de klachten. Het blijft nodig om de behandeling te herhalen op het voor u afgestemde aantal weken. Met uw behandelend arts bespreekt u het resultaat van de PTNS-behandeling. Deze afspraak plannen we, waar mogelijk, aansluitend op uw afspraak voor de PTNS-behandeling.
Ring (pessarium)
Bij klachten van een verzakking of inspanningsincontinentie, biedt een ring (pessarium) soms een oplossing. Een pessarium is een ringetje of zeefje, gemaakt van siliconen, voor in de schede. Het pessarium duwt de verzakking terug, waardoor de klachten verminderen of zelfs verdwijnen. Er bestaan verschillende soorten ringen. De grootte varieert van enkele centimeters tot tien centimeter. De vorm is ovaal, rond, een kubus of een halve maan. Welke vorm en welke grootte voor u het beste is, hangt af van het type verzakking.
Een ring kan een oplossing bieden bij:
- een verzakking van de baarmoeder, de voorwand van de schede of de blaas;
- klachten van inspanningsincontinentie. Deze verbeteren soms bij het dragen van een ring.
Een ring is minder geschikt bij:
- een verzakking van de achterwand van de schede;
- klachten van verstopping (obstipatie);
- vrouwen die al eens een operatie hebben ondergaan aan de schede of baarmoeder;
- een wijde ingang van de schede. Dan biedt de bekkenbodem soms te weinig ondersteuning voor een ring. Deze zakt dan gemakkelijk naar buiten.
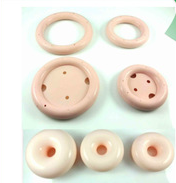
Het plaatsen van een ring
Het aanmeten van een ring gebeurt tijdens een inwendig onderzoek. De arts voelt hoe wijd de schede is en bepaalt welk pessarium voor u geschikt is. Vervolgens brengt de gynaecoloog het pessarium in de schede: aan de voorzijde rust het pessarium boven het schaambeen en aan de achterzijde op de spieren van de bekkenbodem.
Na het plaatsen
Als een ring goed zit, voelt u deze niet. Een te kleine ring kan naar beneden zakken; een te grote ring kan pijnklachten geven. Soms is het nodig een aantal maten van ringen uit te proberen, voordat de goede maat gevonden is. Het kan zijn dat een ingebrachte ring na het polikliniekbezoek naar beneden zakt. U kunt dan gerust proberen met uw vingers de ring in de schede naar boven terug te drukken. U kunt hierbij niets beschadigen. Als de ring blijft zakken of irriteren, dan kunt u hem zelf met een vinger naar buiten trekken. Ook dit kan geen kwaad. Neem de ring wel mee bij een volgend bezoek aan de gynaecoloog.
Veel vrouwen zijn bang dat zij last krijgen van een ring bij gemeenschap of dat hun partner de ring voelt. Maar in de praktijk blijkt dit bijna nooit problemen op te leveren. Ook kunt u gerust tampons gebruiken als u menstrueert.
Zelf inbrengen en uithalen
Het pessarium kan de vaginawanden irriteren. Dat kunt u voorkomen door ’s avonds zelf het pessarium uit de schede te halen en ’s ochtends weer in te brengen. Veel vrouwen vinden dit een eng idee, maar in de praktijk gaat dit meestal goed. Probeer zelf uit in welke houding u dit het liefste doet: liggend in bed, staand met bijvoorbeeld een been op een stoel of zittend op bed. Sommige vrouwen hebben een partner die de ring voor hen in en uit de schede haalt.
Zeker in het begin vragen vrouwen zich vaak af of het pessarium goed zit. Als u hem niet voelt zitten, kunt u ervan uit gaan dat het pessarium goed zit. Als er pijnklachten zijn, probeer dan met een vinger de ring van plaats te veranderen. De schede is aan de bovenkant afgesloten. De ring kan dus nooit verdwijnen of op een verkeerde plaats terechtkomen.
Bijwerkingen
Een ring ligt dicht bij de wand van de schede en drukt daar tegenaan. Daardoor kan irritatie ontstaan van de wand van de schede. Hierdoor kunt u meer afscheiding krijgen. Bent u nog niet in de overgang? Dan heeft u meestal weinig last van afscheiding. Als de overgang al langer geleden is, wordt de schede droger en schraler. Een ring kan dan kleine drukwondjes geven, waardoor meer afscheiding kan ontstaan. Om dit te voorkomen kan de gynaecoloog u adviseren een zetpil of crème met vrouwelijke hormonen (oestrogenen) in de schede in te brengen. Deze verstevigen de schedewand en houden deze soepel. Het één of enkele malen per week inbrengen van deze medicijnen is meestal voldoende om irritatie of drukwondjes te voorkomen. Soms blijkt na een aantal jaren dat u een andere maat nodig heeft. Of soms is een ring na een aantal jaren niet meer nodig. Ook kan een ring op langere termijn onvoldoende helpen of te veel irritatie van de schedewand geven. Een operatie is dan alsnog noodzakelijk.
Voor- en nadelen van een ring
- De meningen van vrouwen en gynaecologen over voor- en nadelen van een ring verschillen. Dit hangt samen met opvattingen over hoe vervelend het is voor een vrouw om een ring te dragen, en hoe over een operatie gedacht wordt.
- Bij een ring is er altijd een kans dat later alsnog een operatie uitgevoerd moet worden.
- Een goed passende ring geeft nooit echte complicaties. Wel komen de al genoemde en over het algemeen goed te verhelpen klachten over irritatie van de schedewand op oudere leeftijd nogal eens voor.
Controle
Wij adviseren de ring iedere drie tot zes maanden schoon te maken. U kunt dit zelf doen. Neem de ring uit de schede en borstel het onder de kraan schoon. Daarna brengt u hem zelf weer in.
Op de website van Bekkenbodemwijzer vindt u meer informatie over het pessarium. Ook kunt u er een instructiefilm bekijken over het zelf verschonen van een ring. Of scan onderstaande QR-code voor meer informatie.

Heeft u geen klachten van overmatige of bloederige afscheiding? Dan is controle van de ring niet noodzakelijk. Als u de ring niet zelf uit wil of kan halen of het zelf uithalen en inbrengen van de ring is voor u bezwaarlijk, dan kan uw gynaecoloog of huisarts de ring ook verschonen.
Andere hulpmiddelen
Bij inspanningsincontinentie zijn er naast bekkenbodemoefeningen en een ring, ook nog een aantal andere mogelijkheden om de klachten te verminderen. Een simpele oplossing is het inbrengen van een (eventueel natgemaakte) tampon in de schede. Hierdoor wordt de overgang tussen de blaas en de plasbuis wat naar boven gedrukt, zodat urine moeilijker wegstroomt. Voor vrouwen die bijvoorbeeld alleen tijdens het sporten last van urineverlies hebben, is dit soms een simpele oplossing die voldoende is.
Welke behandeling?
Bij inspanningsincontinentie en bij een verzakking is soms zowel een behandeling met een ring als een operatie mogelijk. Beide behandelingen hebben voor- en nadelen. De keuze tussen een ring of een operatie hangt natuurlijk af van de vraag of er een ring voor u is die uw klachten voldoende verhelpt. Als dat niet het geval is, is een operatie het enige alternatief, naast het doorleven met uw klachten. Als een ring wel past en uw klachten verhelpt, is het uw beslissing of u de ring wilt blijven gebruiken of toch voor een operatie kiest.
Operatiemogelijkheden
Er bestaan veel soorten operaties voor urine-incontinentie en verzakkingen. Ze vinden plaats via de schede of de buikwand. Samen met uw gynaecoloog bekijkt u welke operatietechniek het beste bij u past. Hieronder vindt u informatie over de meestvoorkomende operaties.
Operatie bij urineverlies bij inspanning (stressincontinentie)
U verliest urine bij inspanning, zoals sporten, niezen of hoesten. Dit noemen wij ook wel stressincontinentie. Stressincontinentie ontstaat als uw plasbuis niet meer goed afsluit. Dit kan drie oorzaken hebben:
- Een verzakking van de plasbuis. Dit kan komen door een bevalling.
- De plasbuis staat open. Dat komt vooral door gebrek aan vrouwelijk hormoon. Dit zien we vaker na de overgang.
- De bekkenbodemspieren werken niet meer goed. Daardoor wordt de plasbuis niet meer goed dichtgeknepen.
Deze oorzaken kunnen los van elkaar voorkomen, maar ook samen.
Behandeling kan met bekkenfysiotherapie of met een operatie, als bekkenfysiotherapie niet helpt.
Er zijn twee verschillende operaties mogelijk voor stressincontinentie: het inspuiten van een gel in de plasbuis en een bandje onder de plasbuis. Beide behandelingen voeren wij al jaren met goed resultaat uit. Hieronder leggen wij uit wat de behandeling inhoudt. Ook kunt u de voor- en nadelen lezen.
Zo kunt u de behandeling kiezen die het beste bij u past.
Inspuiten van een gel in de plasbuis
- De gel (Bulkamid ®) wordt ingespoten in uw plasbuis. Dit vult de binnenkant van de plasbuis weer op.
- De behandeling duurt ongeveer 5 minuten.
- De behandeling gebeurt op de polikliniek.
- Zodra u weer geplast heeft, mag u naar huis.

Voordelen
- 2 op de 3 vrouwen hebben minder urineverlies.
- De dag na uw behandeling kunt u al uw activiteiten weer oppakken.
- Er zijn bijna geen bijwerkingen.
Nadelen
- De gel bestaat voor het grootste deel uit water. Soms neemt uw lichaam dit water weer op. Hierdoor kunt u opnieuw last krijgen van urineverlies. Nieuwe injecties zijn dan nodig. Dit gebeurt bij 1 op de 3 vrouwen.
- Bijwerkingen die bijna nooit voorkomen: een bloeding, (blaas)ontsteking of moeite met plassen.
Adviezen voor thuis
- Wij adviseren u een dag rustig aan te doen. U mag wel wandelen, maar nog niet fietsen, autorijden of sporten.
- Na 1 dag mag u alles weer doen (ook werken en sporten).
Een bandje onder uw plasbuis
- Een kort en niet-oplosbaar bandje wordt onder uw plasbuis geplaatst. Dit ondersteunt de verzakte plasbuis.
- De behandeling duurt ongeveer 15 minuten.
- De behandeling gebeurt op de operatiekamer.
- U krijgt hiervoor een roesje (lichte verdoving).
- U bent hiervoor een halve dag in het ziekenhuis.
Voordelen
- 9 op de 10 vrouwen hebben minder urineverlies.
- 8 op de 10 vrouwen hebben helemaal geen urineverlies meer.
Nadelen
- Een tijdelijke bijwerking die wel eens voorkomt is urineverlies bij aandrang. Dit gebeurt bij 1 op de 10 vrouwen.
- Bijwerkingen die bijna nooit voorkomen: een bloeding, (blaas)ontsteking of moeite met plassen. Dit gebeurt bij 2 op de 100 vrouwen.
- Soms geneest het wondje na de operatie niet goed. Het bandje komt dan een klein stukje bloot te liggen. Dit wondje moet dan opnieuw gesloten worden. Dit gebeurt bij 3 op de 100 vrouwen.
Adviezen voor thuis
- Doe het de eerste week rustig aan.
- U mag wandelen, maar nog niet fietsen, autorijden of sporten. Zo kan het wondje in uw vagina goed genezen.
- Plas minimaal vijf keer per dag.
- Eet vezelrijke voeding.
- Douchen mag.
- Na een week mag u weer huishoudelijk werk doen. U mag dan ook weer werken, fietsen, autorijden en sporten.
- Wij adviseren u om zes weken niet te zwemmen, in bad te gaan of te vrijen.
- Gebruik de eerste zes weken geen tampons.
Operatie bij verzakkingen
Samen met uw gynaecoloog bespreekt u welke operatietechniek het beste voor u is:
- voorwandplastiek
Deze operatie wordt uitgevoerd als de voorwand van de schede (ook wel blaasverzakking genoemd) verzakt is. De operatie wordt via de schede uitgevoerd. De gynaecoloog maakt een snede in het midden van de voorwand en duwt de blaas (die uitstulpt in de schede) weer terug op de goede plaats. Het ruime bindweefsel rondom de blaas wordt verkort en in het midden weer aan elkaar gehecht. De blaas kan hier nu op rusten en de verzakking verdwijnt. Daarna wordt de overtollige schedewand (die ook te wijd is geworden) verwijderd. De wand van de schede wordt hierna over het bindweefsel en de blaas gehecht. Zo komt de voorwand van de schede weer op de plaats waar deze hoort te zitten en is de uitstulping verdwenen. Ook de overgang tussen de blaas en de plasbuis wordt door de operatie verstevigd, zodat u minder gemakkelijk urine verliest. Soms is het weefsel tussen de voorwand van de schede en de blaas erg zwak, bijvoorbeeld als de verzakking is teruggekomen na een eerdere operatie. Een kunststof matje (mesh) kan dan het weefsel verstevigen. - achterwandplastiek
Deze operatie wordt uitgevoerd als de achterwand van de schede en de darm verzakt zijn. De operatie wordt via de schede uitgevoerd. Eerst wordt de uitgerekte achterwand van de schede (die als een bol kan uitstulpen in de schede) weer op zijn plaats gebracht. Het ruime bindweefsel rond de darm wordt ingekort en in het midden weer aan elkaar gehecht. De darm kan hier nu op rusten en de verzakking verdwijnt. Daarna wordt de overtollige schedewand (die ook te wijd is geworden) verwijderd. De wand van de schede wordt hierna over het bindweefsel en de darm gehecht. Zo komt de achterwand van de schede weer op de goede plaats en is de uitstulping verdwenen. - bekkenbodemplastiek (perineoplastiek)
Deze operatie kan worden uitgevoerd als de ingang van de schede erg wijd is. Dit kan bijvoorbeeld wanneer de bekkenbodemspieren verslapt zijn, of wanneer deze spieren bij een bevalling zijn ingescheurd. De bekkenbodemspieren die zich aan de achterkant van de schede bevinden, worden aan de achterzijde van de schede naar elkaar toegetrokken. Hierdoor wordt de bekkenbodem verstevigd en wordt de ingang van de schede nauwer. - operatie bij een baarmoederverzakking
Bij een verzakking van de baarmoeder, kan de baarmoeder via de schede worden verwijderd. De baarmoeder kan ook vast worden gemaakt aan een stevige bindweefselband in het bekken (het sacro-spinale ligament). Deze operatie (sacrospinale fixatie, zie hieronder) wordt via de schede uitgevoerd.
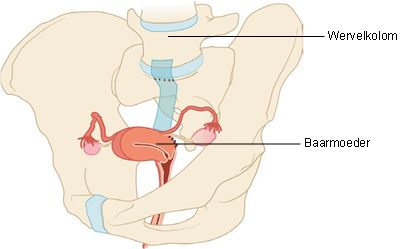
Afbeelding verzakte baarmoeder
Afbeelding baarmoeder na een sacrospinale fixatie
Op de bovenste afbeelding ziet u een verzakte baarmoeder. De plek waar de baarmoeder hoort te zitten, is met stippellijnen weergegeven. De onderste afbeelding laat de positie zien van de baarmoeder na een sacrospinale fixatie. Met twee hechtingen wordt de baarmoeder opgehangen aan een stevige bindweefselplaat in het bekken (het sacrospinale ligament).
De gynaecoloog kan ook alleen de baarmoedermond verwijderen en de banden rondom de baarmoeder inkorten (Manchester-Fothergill operatie). Deze operatie wordt ook via de schede uitgevoerd.
Tot slot is het mogelijk om met een kijkoperatie in de buik de baarmoeder ‘op te hangen’ aan de wervelkolom. Bij deze ingreep wordt een matje gebruikt. Deze ingreep wordt de laparoscopische sacrohysteropexie genoemd.
Welke van deze operaties het beste voor u is, hangt af van uw persoonlijke situatie. De gynaecoloog bespreekt dit met u.
- operatie bij een verzakking van de top van de schede;
Deze verzakking kan optreden als de baarmoeder in het verleden is verwijderd. Een verzakking van de top van de schede kan, net zo als een verzakking van de baarmoeder, via de schede worden geopereerd door de top vast te maken aan een stevige bindweefselplaat in het bekken (sacrospinale fixatie). Ook kan met een kijkoperatie de top van de schede met een matje aan de wervelkolom worden vastgemaakt (laparoscopische sacrocolpopexie).
De verzakte baarmoeder wordt met een kunststof band opgehangen aan de wervelkolom (laparoscopische sacrocolpopexie).
- kunststof matjes;
Soms wordt een kunststof matje gebruikt om de bekkenbodem steviger te maken. Dit verkleint de kans dat de verzakking terugkomt. Een kunststofmatje heeft ook nadelen: een (klein) deel van het matje kan bloot komen te liggen in de schede. Dit wordt erosie genoemd. Door middel van vrouwelijke hormonen of een kleine ingreep wordt dit verholpen. Ook kunnen rond het matje littekens ontstaan, waardoor de schede nauwer wordt. Dit kan pijn bij het vrijen geven.
Bovenstaande nadelen gelden voor matjes die via de schede worden geplaatst.
Bij incontinentie-operaties wordt een kunststofbandje gebruikt. Dit is een andere techniek dan het inbrengen van een kunststof matje. De hierboven genoemde nadelen gelden in veel mindere mate voor het kunststof bandje. Ook als een matje via de buik wordt geplaatst (bijvoorbeeld met een kijkoperatie) gelden deze nadelen in veel mindere mate.
Verschillende operaties tegelijkertijd
De gynaecoloog kan verschillende van deze operaties tegelijkertijd doen. Een veelvoorkomende operatie is bijvoorbeeld een voorwandplastiek in combinatie met het vastmaken van de baarmoeder aan een stevige bindweefselband in het bekken. Andere combinaties zijn ook mogelijk. Ook zijn er diverse uitbreidingen van bovengenoemde operaties mogelijk.
Voor- en nadelen van een operatie
- In tegenstelling tot een ring biedt een operatie een meer definitieve oplossing voor uw klachten.
- Helaas bestaat er ook na een operatie de kans dat de klachten terugkomen en dat een tweede operatie nodig is.
- Na een operatie lukt het vaak niet meer om een pessarium aan te meten, als er opnieuw een verzakking ontstaat.
- Meestal verbeteren de klachten na een operatie, maar soms is er minder verbetering dan verwacht. Ook kunnen er bij een operatie complicaties optreden.
- U moet worden opgenomen in het ziekenhuis en het herstel duurt meestal ongeveer zes weken.
Voorbereiding
Nadat u met uw behandelend arts heeft besproken dat u een operatieve ingreep zult ondergaan, krijgt u een afspraak voor een preoperatief onderzoek. Meer informatie over dit onderzoek en de opname kunt u lezen in de folders Opname in Isala Zwolle en Opname in Isala Diaconessenhuis Meppel.
Oproep voor opname
Ongeveer een week vóór uw operatie belt de planningscoördinator van de polikliniek Gynaecologie u. Zij geeft u de opnamedag, het opnametijdstip en de operatiedag door. Mocht u telefonisch niet bereikbaar zijn, dan krijgt u een brief met deze informatie.
Als u bloedverdunnende medicijnen gebruikt, hoort u via de planningscoördinator (namens de anesthesist) of u hiermee moet stoppen en wanneer u hier eventueel mee moet stoppen.
Heeft u vragen over uw opnameperiode, dan kunt u deze stellen aan de planningscoördinator via telefoonnummer: 088 624 54 27.
Opname
Voorbereiding op de operatie
Voor de operatie krijgt u medicijnen (premedicatie) die voorgeschreven zijn door de anesthesioloog.
Als u aan de beurt bent, brengt een verpleegkundige van de afdeling u naar de operatiekamer. U ontmoet hier de anesthesioloog. U heeft hem of een van zijn collega’s gesproken op het Preoperatief Bureau. In de folder 'Verdoving (anesthesie)' vindt u meer informatie over de verdoving.
Na de operatie
Meestal brengt u na de operatie enkele dagen in het ziekenhuis door. De duur van de opname hangt af van het soort operatie.
Blaaskatheter
Bij een operatie voor een verzakking of voor urine-incontinentie krijgt u tijdens de operatie een blaaskatheter. De gynaecoloog brengt deze in via de plasbuis. De verpleegkundige verwijdert de katheter de volgende dag. Als u bent geholpen aan een verzakking van de blaas, zal worden gecontroleerd of u de blaas bij het plassen goed leeg kunt maken. Dit wordt ook wel blaastrainen genoemd. Het doel van blaastrainen is te zien of uw blaas zich goed heeft hersteld.
- Op de eerste dag na de operatie start u 's ochtends na het wassen met het blaastrainen.
- De katheter wordt verwijderd.
- Uw blaas vult zichzelf nu weer en u krijgt weer aandrang om te plassen.
- U wordt verzocht goed te drinken, ten minste 2 liter (dit zijn ongeveer 14 glazen) in 24 uur.
- Voelt u dat u moet plassen? Geef het dan aan bij de verpleegkundige. De verpleegkundige meet dan de hoeveelheid urine in uw blaas. Zowel voorafgaand aan het plassen als na het plassen. Zo kunnen we zien hoeveel u geplast heeft en of er nog urine in uw blaas is achtergebleven.
Mocht u binnen vier uur niet geplast hebben, dan kijkt de verpleegkundige met een bladderscan naar de hoeveelheid urine die in de blaas zit. Een bladderscan (bladder is het Engelse woord voor blaas) is vergelijkbaar met het maken van een echo. Is de inhoud van de blaas (residu) op dat moment meer dan 200 ml, dan wordt u eenmalig gekatheteriseerd. Als de inhoud minder dan 200 ml is, is dit niet nodig.
Vervolgens gaat een nieuwe periode van vier uur in, waarvoor dezelfde instructies gelden: goed drinken en binnen vier uur plassen.
- Als u wel geplast heeft, kijkt de verpleegkundige met de bladderscan naar de hoeveelheid achtergebleven urine in de blaas (het residu).
- De verpleegkundige noteert de hoeveelheid residu.
- Hierna begint een nieuwe periode van goed drinken en binnen vier uur plassen.
- Heeft u twee keer minder dan 150 ml residu, dan wordt het blaastrainen afgesloten. In overleg met de arts zou u naar huis mogen.
- Zijn de residu's twee keer boven de 150 ml, dan gaat u verder met blaastrainen. Mocht het residu op de eerste dag niet twee keer onder de 150 ml zijn, dan krijgt u voor de nacht opnieuw een katheter ingebracht. De volgende dag begint u 's ochtends dan weer met de blaastraining.
- Een enkele keer lukt het na 2 dagen nog niet goed om spontaan leeg te plassen. Maakt u zich hierover niet ongerust, dit is vrijwel altijd tijdelijk. Het komt doordat er in het operatiegebied wat zwelling is ontstaan, die tegen de plasbuis drukt. Die zwelling verdwijnt in de loop van de tijd.
- Als het residu na twee dagen nog te hoog blijft, dan wordt eerst nog geprobeerd om met medicijnen uw blaas te legen. Lukt dit niet, dan gaat u - in overleg met de arts - starten met het aanleren van zelfkatheterisatie. In sommige gevallen gaat u voor een week naar huis met een katheter. U krijgt dan een afspraak voor de polikliniek Gynaecologie en u ontvangt instructies voor thuis. Ook neemt de continentieverpleegkundige van de afdeling contact met u op.
Drain
Soms wordt tijdens de operatie ook een drain aangebracht. Dit is een dun plastic slangetje dat via de buikwand naar buiten komt. De drain voert overtollig bloed en wondvocht uit het operatiegebied af. De verpleegkundige verwijdert de drain als er geen vocht meer naar buiten komt. Meestal gebeurt dit één of enkele dagen na de operatie.
Tampon
Bij verzakkingsoperaties via de schede brengt de gynaecoloog meestal aan het einde van de operatie een tampon in de schede. Dit is een lang gaas dat in de schede wordt aangebracht. Het stelpt kleine bloedinkjes. De verpleegkundige verwijdert het gaas de dag na de operatie. Schrikt u daarbij niet van de lengte!
Pijn
Om een duidelijk beeld te krijgen hoe uw pijn verloopt en of de pijnverlichtende maatregelen voldoende effect hebben zal de verpleegkundige u een aantal keren per dag vragen hoeveel pijn u heeft. Meer informatie over pijnbestrijding en pijnregistratie kunt u lezen in de folder 'Pijnbestrijding en pijnregistratie'. Deze vindt u onderaan bij Gerelateerde patiëntfolders.
Complicaties
Bij elke operatie kunnen complicaties optreden. Gelukkig komen complicaties na een bekkenbodemoperatie heel weinig voor. De meeste vrouwen zijn na de operatie zeer tevreden en wensen achteraf dat dit eerder was gebeurd. Hieronder worden de meest voorkomende complicaties van bekkenbodemoperaties beschreven.
- blaasontsteking;
Een blaasontsteking is een veel voorkomend probleem na een bekkenbodemoperatie. Indien nodig, schrijft de gynaecoloog u een antibioticum voor. Een blaasontsteking is hiermee goed te behandelen. - problemen met plassen;
Door verandering van de plaats van de plasbuis of door vernauwing is het soms moeilijk na de operatie zelf de blaas te legen. Dit kan voorkomen na een operatie bij urine-incontinentie, maar ook na een operatie voor een verzakking. Vrijwel altijd is het een tijdelijk probleem. - urine-incontinentie;
Alhoewel bekkenbodemoperaties soms als doel hebben ongewild urineverlies te verminderen, treedt soms (in circa 6% van de gevallen) ongewild urineverlies op na een verzakkingsoperatie. Het is niet duidelijk waardoor dit ontstaat en het is ook niet altijd te voorkomen. Het urineverlies is meestal niet ernstig. In uitzonderingsgevallen ontstaat ernstig urineverlies. Bijna altijd kan dit in een tweede kleine operatie (drie tot vier maanden na de eerste ingreep) worden verholpen. - moeite met de ontlasting;
Na een verzakkingsoperatie van de darm kunnen klachten ontstaan over moeilijk kwijtraken van de ontlasting. Deze klachten verdwijnen meestal spontaan na drie tot zes maanden. Het is niet verstandig om te persen. Tijdens de voorlichtingsbijeenkomst geven wij adviezen over de stoelgang. Na de operatie krijgt u medicijnen om de ontlasting soepel te houden. Ook krijgt u een recept voor deze medicijnen. - nabloeding;
Een nabloeding is een zeldzame complicatie bij bekkenbodemoperaties. Bij operaties via de schede is het vaak voldoende om een tampon in te brengen. Dit is een lang gaas dat in de schede wordt aangebracht. Soms is een tweede operatie noodzakelijk. - pijn;
Na een sacrospinale fixatie krijgt 1 op de 10 vrouwen voorbijgaande pijn in de rechter bil. Ook na andere bekkenbodemoperaties kunnen pijnklachten ontstaan (0-5%). Meestal is ook dit van tijdelijke aard. - seksuele problemen;
Bij een bekkenbodemplastiek wordt de ingang van de schede vernauwd om de bekkenbodem meer stevigheid te geven. De ingang van de schede wordt hierdoor kleiner. De gynaecoloog probeert de ingang van de schede ruim genoeg te houden voor het eventueel hebben van gemeenschap. Helaas is het resultaat soms anders dan u verwacht. Ook kan in een enkel geval de schede korter zijn geworden. Aarzel niet om bij seksuele problemen een afspraak met de gynaecoloog te maken om hierover te praten. Vaak kan er wel wat aan gedaan worden. - opnieuw klachten;
Ook na een geslaagde operatie kunnen jaren later opnieuw klachten ontstaan. Dit komt doordat bij een operatie de oorzaak van de verzakking of van het urineverlies niet wordt weggenomen. De gynaecoloog herstelt alleen de bekkenbodem. Helaas bestaan er geen behandelingen waardoor de problemen definitief niet meer terugkomen. Ook na verwijdering van de baarmoeder kan nog een verzakking van de top van de schede optreden. Als u denkt dat er sprake is van een nieuwe verzakking, aarzel dan niet om dit met uw huisarts te bespreken.
Herstelperiode thuis
Bedenk dat een operatie veel vergt van uw lichaam en uw reserves. In de herstelperiode is het belangrijk dat u goed naar signalen van uw lichaam luistert en niet te snel weer iets wil doen.
De duur van het uiteindelijke herstel is bij elke vrouw verschillend. Dit kan voor de één enkele weken zijn, maar bij een ander duurt het soms wel een half jaar voordat zij zich weer de oude voelen.
Hersteladviezen
De eerste week thuis moet u zich realiseren dat u herstellende bent. Luister goed naar uw lichaam en neem regelmatig rust. Naast voldoende rust is het wel belangrijk om regelmatig te bewegen, dus blijf niet de hele dag in bed liggen. Traplopen mag u beperkt doen.
De hersteladviezen in de eerste tabel gelden voor de volgende operaties:
- Vaginale baarmoederverwijdering
- Voorwand- en/of achterwand plastiek: dit is een operatie via de vagina om verzakking van de voor- of achterwand van de vagina te verhelpen.
- Sacrospinale fixatie: operatie via de vagina, waarbij de verzakte baarmoeder of vaginatop met hechtingsdraden aan een bindweefselband in het bekken wordt vastgemaakt en opgehangen.
- Manchester Fothergill: operatie via de vagina, waarbij de ophangbanden en het bindweefsel van de schede worden verstevigd.
- Vaginale mesh chirurgie: vaginale verzakkingsoperatie met implantaat (‘matje’)
- Colpocleisis: vaginale verzakkingsoperatie waarbij de vagina (deels) wordt afgesloten.
Eén week na uw operatie mag u pas actie ondernemen. Zie de tabel hieronder.
| Activiteit | Na 1 week | Na 2 weken | Na 3 weken | Na 4 weken | Na 6 weken |
|
Twee uur zitten, 15 minuten staan, 15 minuten lopen en één keer trap op en af. |
X | X | X | X | X |
|
Duwen of trekken van 10 kilo en 30 minuten lopen. |
X | X | X | X | |
| Persoonlijke verzorging, licht huishoudelijk werk en autorijden. |
X | X | X | X | X |
| Knielen of hurken tot 90 graden, fietsen, stofzuigen en in bad. |
X | X | X | ||
|
Een uur achter elkaar staan of lopen. |
X | X | X | ||
|
Tillen of dragen van 5 kilo. |
X | X | X | ||
| Acht uur per dag staan of lopen, duwen of trekken van 15 kilo, zwaarder huishoudelijk werk, tillen of dragen van meer dan 10 kilo, springen, sporten, hardlopen, tuinieren en zwemmen. | X | ||||
| Vrijen en tampongebruik. |
X | ||||
| Weer aan het werk met veel staan en lopen, bukken en tillen. En vier uur per dag lopen of staan. | X | X | |||
| Weer aan het werk op kantoor: begin met vier uur per dag. | X | X | X | X | |
| Weer volledig aan het werk: acht uur per dag. | X |
De hersteladviezen in de volgende tabel gelden voor:
- kijkoperatie verzakking schede en/of baarmoeder
- kijkoperatie verzakking baarmoederhals
Eén week na uw operatie mag u pas actie ondernemen. Zie de tabel hieronder.
| Activiteit | Na 1 week | Na 2 weken | Na 3 weken | Na 4 weken | Na 6 weken |
| Twee uur zitten, 30 minuten staan of lopen, trap op en af, duwen of trekken van 10 kilo. | X | X | X | X | X |
| Licht huishoudelijk werk en autorijden. | X | X | X | X | X |
| Een uur achter elkaar lopen, knielen of hurken tot 90 graden, fietsen en in bad. | X | X | X | X | |
| Een uur achter elkaar staan, vier uur per dag staan of lopen of zwemmen. | X | X | X | ||
| Tillen of dragen van 5 kilo, duwen en trekken van 15 kilo en stofzuigen. | X | X | X | ||
| Acht uur per dag staan of lopen. | X | X | |||
| Vrijen en tampongebruik. | X | ||||
| Zwaarder huishoudelijk werk, tillen of dragen van meer dan 10 kilo, springen, sporten, hardlopen en tuinieren. | X | ||||
| Weer aan het werk met veel staan en lopen, bukken en tillen: vier uur per dag. | X | ||||
| Weer aan het werk op kantoor: begin met vier uur per dag. | X | X | X | ||
| Weer volledig aan het werk: acht uur per dag. | X | X |
Voeding
-
U mag alles eten en drinken, zoals u thuis gewend bent.
- Sommige vrouwen hebben een moeilijke stoelgang (obstipatie). Zorg dat uw ontlasting soepel blijft door voldoende te drinken, 1,5 tot 2 liter per dag. Eet daarnaast ook fruit en voeding met veel vezels.
Wond/vaginaal bloedverlies
-
Inwendige hechtingen lossen tussen de 14 dagen en 6 weken vanzelf op.
- U kunt 1 à 2 weken vaginaal bloedverlies hebben, daarna wat bruinige afscheiding.
Pijnbestrijding
-
Paracetamol: 4 x daags 1000 mg. Neem de pijnstillers op vaste tijden (8.00-12.00-17.00-22.00 uur) in. Als u geen pijn meer heeft, dan kunt u de paracetamol afbouwen.
-
Bij onvoldoende effect van de paracetamol mag u de paracetamol combineren met 1 tablet Ibuprofen van 400 mg (niet meer dan 3 maal daags). Deze combinatie mag u maximaal drie dagen gebruiken. Ibuprofen mag u niet in combinatie met Diclofenac (Voltaren), Tramadol of Arcoxia gebruiken of indien u overgevoelig of allergisch bent voor NSAID’s. Als u geen pijn meer heeft, bouwt u eerst deze medicatie af en daarna de paracetamol.
Bloedverdunnende medicatie (indien van toepassing)
-
Als u bloedverdunnende medicatie gebruikt, vertelt de arts en/of eventuele trombosedienst wanneer u hiermee weer mag starten.
Specifieke leefregels en bevindingen
-
Drink tussen de 1,5 en 2 liter per dag (uw urine moet licht van kleur zijn).
-
Voorkom obstipatie door veel vezels en fruit te eten, onder andere kiwi werkt laxerend.
-
Movicolon: neem afhankelijk van uw stoelgang 1 tot 3 keer daags 1 zakje in.
-
Als u in het ziekenhuis nog geen ontlasting heeft gehad, kunt u een mini klysma (Norgalax) mee naar huis krijgen met instructies.
- Wat betreft lichamelijke inspanningen, zie schema. Pas op met activiteiten die plotselinge bewegingen kunnen veroorzaken, zoals een hond uitlaten.
-
Bij het vastzetten van de baarmoeder (een sacrospinale fixatie) kunt u pijn in uw rechterbil hebben, uitstralend naar het been. Vaak gaat dit vanzelf over. Een warme pakking of een warm waterzak op uw bil kan verlichting geven.
Contact en bel-instructies
Controle-afspraak
-
U krijgt een controle-afspraak voor de polikliniek thuisgestuurd.
-
Tijdens uw verblijf in het ziekenhuis bezoekt een fysiotherapeut met kennis over de bekkenbodem u. Vier tot zes weken na de ingreep adviseren wij u te starten met bekkenfysiotherapie. U krijgt een machtiging mee en een telefoonnummer van een bekkenfysiotherapeut bij u in de buurt. U kunt dan de 4e week na uw operatie een afspraak maken voor een intakegesprek, evaluatie en adviezen. De bekkenfysiotherapeut kan uw bekkenbodemspieren inwendig onderzoeken. Om zo een persoonlijk trainingsschema te maken.
-
In het geval van zelfkatheterisatie belt de continentieverpleegkundige u na 2 werkdagen.
- U krijgt 3 maanden na uw operatie, een controleafspraak bij de gynaecoloog. In MijnIsala staat ook dan een vragenlijst voor u klaar. Vul deze vragenlijst in voor uw bezoek aan de gynaecoloog.
Nazorg voor thuis
-
U krijgt Movicolon voorgeschreven. Movicolon (is hetzelfde als Macrogol) houdt water in de darm vast. Hierdoor wordt uw ontlasting zachter. Daardoor kunt u makkelijker naar het toilet.
Dit kunt u ophalen bij de ziekenhuisapotheek of thuisapotheek. De verpleegkundige geeft u hier informatie over. -
Mocht er thuiszorg voor u aangevraagd zijn, dan krijgt u een verpleegkundige overdracht mee als u naar huis gaat uit het ziekenhuis.
Wanneer bellen?
Neem contact op met het ziekenhuis als er problemen zijn als gevolg van de ingreep:
-
koorts (boven 38,5 graden);
-
overmatig vaginaal bloedverlies of stinkende afscheiding;
-
nabloeden/lekkage van de wond;
-
zwelling van het wondgebied/kloppende/rode/pijnlijke of pussende wond;
-
toenemende pijn ondanks pijnmedicatie;
-
aanhoudende misselijkheid/braken;
-
obstipatie (langer dan 3 dagen geen ontlasting) waarbij u klachten heeft;
-
niet meer (goed) kunnen plassen;
-
continu aandrang hebben/weinig plassen/brandende pijn bij het plassen;
-
als u het niet vertrouwt.
Contactgegevens
-
Tot 10 dagen na uw ontslag uit het ziekenhuis belt u tijdens kantooruren de polikliniek Gynaecologie via 088 624 56 04, afdeling Bekkenbodempoli.
-
Buiten kantooruren kunt u bellen naar 088 624 50 00. U wordt dan doorverbonden met de dienstdoende arts.
-
Na 10 dagen na uw ontslag kunt u met klachten terecht bij uw eigen huisarts.
Wetenschappelijk onderzoek en bekkenbodemklachten
De behandeling van bekkenbodemklachten is nog in ontwikkeling. Daarom wordt er in veel ziekenhuizen wetenschappelijk onderzoek verricht. Ook in Isala worden er onderzoeken naar de behandeling van bekkenbodemklachten uitgevoerd. Het kan zijn dat u wordt gevraagd deel te nemen aan een onderzoek. Uw behandelend arts zal uitleggen welk doel het onderzoek heeft en wat de gevolgen van deelname zijn. U krijgt een informatiebrief mee om thuis rustig door te lezen. Natuurlijk beslist u helemaal zelf of u wel of niet aan het onderzoek meedoet.
Belangrijke informatie
Overal waar mensen leven, is er een risico op ongelukken zoals vallen. Dit risico kan groter worden door bijvoorbeeld ouder worden, een ziekte of aandoening. In de folder 'Voorkomen dat u valt' geven wij u tips waarmee u de kans om te vallen, kunt verkleinen.
Meer informatie
Ook kunt u meer informatie vinden bij de volgende stichtingen en verenigingen:
Stichting Bekkenbodem Patiënten (SBP)
Stationsplein 6
3818 LE Amersfoort
Informatielijn (0900) 11 11 99
www.bekkenbodem.net
Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG)
www.degynaecoloog.nl
Bekkenbodemwijzer
www.bekkenbodemwijzer.nl
Maag Lever Darm Stichting
(0900) - 20 25 625
www.mlds.nl
Bekkenbodemfysiotherapeuten
www.defysiotherapeut.com
Vereniging Nederlandse Incontinentie Verpleegkundigen
www.vniv.nl
Stoppen met roken
www.stivoro.nl
Contact
Heeft u nog vragen, neem dan contact op met de locatie waar u onder behandeling bent:
Zwolle
Bekkenbodemcentrum
088 624 56 29 (bereikbaar van maandag tot en met vrijdag van 8.30 tot 17.00 uur)
Meppel
Gynaecologie
088 624 5604 (bereikbaar van maandag tot en met vrijdag van 8.30 tot 17.00 uur)
Kunt u niet komen? Laat het ons snel weten, dan maken wij een nieuwe afspraak.
Verantwoording
Voor het schrijven van deze folder heeft Isala gebruikt gemaakt van informatie van de Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG), waar ook de verantwoordelijkheid en het copyright liggen.



