Longoperaties: Traditionele longoperatie (thoractomie) Longoperaties: Traditionele longoperatie (thoractomie)
- Isala
- Patiëntenfolders
- 6194-Longoperaties: Traditionele longoperatie (thoractomie)
Voorbereiding, operatie en herstel
Bij een longoperatie of thoracotomie wordt er een gedeelte van een long of een hele long verwijderd. Hier kunt u meer lezen over deze ingreep en wat daar allemaal bij komt kijken. Ook treft u informatie aan over belangrijke zaken zoals eventuele complicaties en het herstel na de operatie.
Een thoracotomie
Voor de operatie is een incisie (snede) nodig van ongeveer vijftien tot twintig cm. Het verwijderen van één longkwab heet een lobectomie. Gaat het om de verwijdering van twee longkwabben dan noemen we dat een bilobectomie. Bij een pneumonectomie verwijdert de chirurg een hele long. Als er sprake is van een kwaadaardige tumor, worden er ook altijd een aantal nabijgelegen lymfeklieren verwijderd.
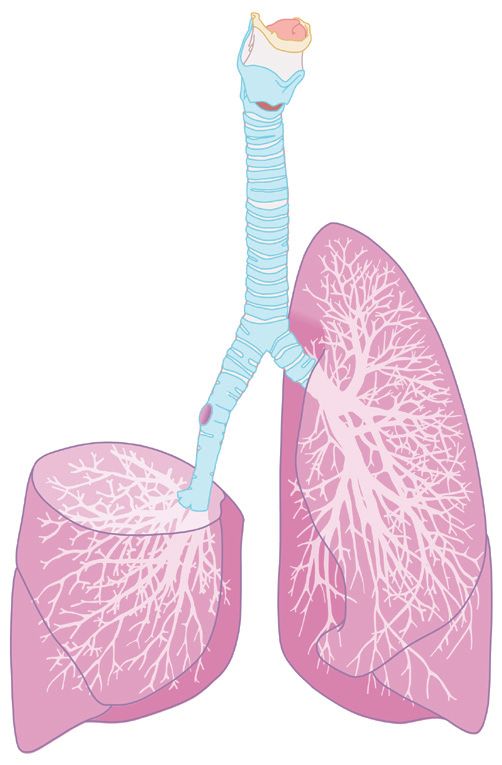
Afbeelding 1: gedeeltelijke verwijdering van de long.
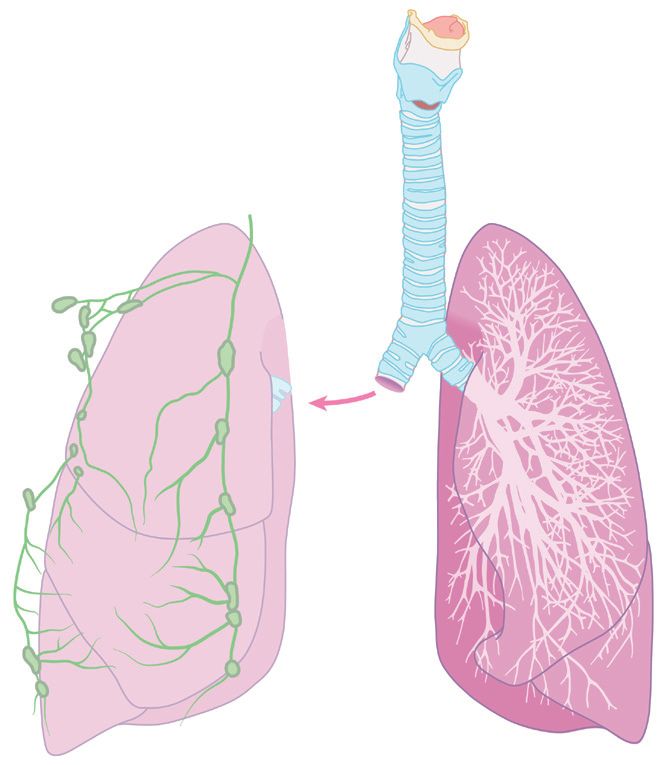
Afbeelding 2: gehele verwijdering van de long.
De operatie vindt onder algehele narcose plaats en duurt, afhankelijk van de ingreep, ongeveer twee tot drie uur. U wordt ongeveer vijf tot zeven dagen opgenomen op de verpleegafdeling Longgeneeskunde.
Er zijn verschillende redenen voor een thoracotomie. De longarts bespreekt met u waarom deze operatie noodzakelijk is. De meest voorkomende reden is een kwaadaardige tumor in de long. Vaak is een behandeling met chemo- en/of radiotherapie voorafgegaan. Andere redenen voor een thoracotomie zijn een hardnekkige ontsteking in de long, een recidief (opnieuw opgetreden) klaplong (pneumothorax) of voor diagnostiek (biopten).
De uitslag
Als de chirurg tijdens de operatie weefsel wegneemt, onderzoekt een patholoog (een arts die gespecialiseerd is in het onderzoeken van weefsel) dit microscopisch. Het duurt ongeveer een week voordat de uitslag van dit onderzoek bekend is. De longarts of zaalarts bespreekt de uitslag dan met u en uw naasten.
Wat u vooraf kunt regelen
De eerste weken na ontslag uit het ziekenhuis mag u niet zwaar tillen en geen zwaar huishoudelijk werk verrichten. Dit kan betekenen dat u hulp nodig heeft van anderen. We adviseren u daar vóór de operatie vast over na te denken. De verpleegkundige kan deze hulp tijdens de opname voor u regelen als dat nodig is. De eerste twee weken, tot aan de controleafspraak bij de longarts, bent u niet in staat om te werken. Tijdens deze controleafspraak bespreekt de longarts met u wanneer u weer aan het werk kunt.
Het is raadzaam de telefoonnummers van één of twee contactpersonen (familieleden of kennissen) mee te nemen naar het ziekenhuis. Bij opname op de verpleegafdeling vraagt de verpleegkundige u daarnaar. Neem ook de medicatie die u gebruikt mee bij de opname. Vanaf zeven dagen voorafgaand aan de operatie mag u uw oksels en borstkas niet meer zelf ontharen met tondeuse, scheermesje of ontharingscrème. Daarmee vergroot u het risico op infecties na de operatie. Wij adviseren u dringend sieraden, geld, pinpas en andere waardevolle zaken thuis te laten. Nagellak moet u voor de operatie verwijderen.
Voorafgaand aan de operatie
De longarts heeft met u gesproken over de noodzaak van een operatie.
Voor de operatie brengt u een bezoek aan de anesthesist. Hij informeert u over de narcose en de pijnbestrijding na de operatie. Hij bespreekt met u of u na de operatie teruggaat naar de verpleegafdeling of een nacht op de afdeling Intensive care (IC) verblijft. Hij vertelt u ook met welke medicijnen u eventueel moet stoppen voor de operatie en welke medicijnen u mag blijven gebruiken. Het gaat dan in de meeste gevallen om bloedverdunnende middelen of medicijnen in verband met suikerziekte (diabetes). Inhalatiemedicijnen mag u gebruiken zoals u gewend bent.
Tijdens de poliklinische afspraak bij de thoraxchirurg krijgt u uitleg over de operatie. De thoraxchirurg vertelt wat er gebeurt tijdens de operatie, de duur van de operatie en de risico’s en mogelijke complicaties.
De verpleegkundige informeert u over de voorbereiding en de nazorg van de operatie en het verblijf op de afdeling Longgeneeskunde. U krijgt deze informatie schriftelijk mee.
Opnamedag
Op de dag voor de operatie meldt u zich bij de balie patiëntenregistratie. Een gastvrouw of -heer begeleidt u naar de verpleegafdeling. Het kan zijn dat u eerst naar het laboratorium gaat om bloed te prikken en naar radiologie voor een röntgenfoto.
Op de verpleegafdeling heeft u een gesprek met de verpleegkundige die u informeert over de opname en het tijdstip van de operatie. Houd u er rekening mee dat dit tijdstip kan veranderen. Als dat nodig is, krijgt u middelen om te laxeren van de verpleegkundige.
U begint met een neuszalf om infecties tegen te gaan. Die moet u gedurende vijf dagen twee keer per dag gebruiken. Ook krijgt u bij opname een antistollingsinjectie om trombose te voorkomen. De thoraxchirurg bezoekt u om eventuele vragen te beantwoorden. De thoraxchirurg verricht ook de ingreep.
De dag van de operatie
Voor de operatie moet u nuchter zijn. De verpleegkundige informeert u tot welk tijdstip u op de operatiedag nog mag eten en drinken. Voor de operatie krijgt u een operatiehemd en een papieren slip aan. Hierna kunt u nog naar het toilet gaan. Een half uur vóór de ingreep krijgt u de zogenaamde prémedicatie. Dit zijn medicijnen die u voorbereiden op de narcose en u helpen te ontspannen. U kunt hier slaperig van worden. Als u de prémedicatie heeft ingenomen, mag u niet meer alleen uit bed. Verwijder, voordat u naar de operatieafdeling gebracht wordt, sieraden, piercings, make-up, bril, gehoorapparaten en/of protheses (gebit). Tegen de tijd dat u op de operatieafdeling moet zijn, wordt u met bed naar de voorbereidingsruimte bij de operatiekamers gebracht. Afhankelijk van de ingreep houdt een medewerker van de afdeling Familiebegeleiding Intensive care uw contactpersoon op de hoogte over het verloop van de operatie. Dit gebeurt in overleg met de thoraxchirug.
De operatie
Voor de operatie krijgt u een infuus ingebracht. Ook krijgt u een epiduraal katheter, een klein slangetje in de rug, voor de pijnbestrijding na de operatie. De anesthesist brengt u onder narcose en bewaakt u tijdens de operatie. De thoraxchirurg maakt een incisie (snee) in de huid in de linker- of rechterzij ter hoogte van de borstwand, meestal evenwijdig aan de ribben. De ribben worden gespreid om een goede toegang te verkrijgen tot de borstholte. De borstholte bestaat uit twee vliezen. Het borstvlies bekleedt de borstwand; het longvlies bekleedt de longen. Door het openen van de borstkas ‘valt’ de long samen. De chirurg kan het longweefsel onderzoeken en de ingreep verder uitvoeren.
Afhankelijk van de reden van de operatie kan de lengte van de incisie variëren. Aan het eind van de operatie brengt de chirurg een drain in en bevestigt die aan de huid met een hechting. Een drain is een afvoerslang van enkele millimeters doorsnee, die vocht en lucht uit de borstholte afvoert. De wond wordt gehecht met oplosbare hechtingen.
Nazorg
Wordt u een nacht op de IC verpleegd, dan gaat u na de operatie direct naar deze afdeling. Als u na de operatie naar de verpleegafdeling teruggaat, verblijft u eerst enkele uren in de uitslaapkamer (recovery) totdat u weer wakker bent. Als u goed wakker bent, halen de verpleegkundigen van de verpleegafdeling u op.
Inclusief voorbereiding, operatie en het verblijf in de uitslaapkamer, bent u ongeveer vijf uur van de verpleegafdeling af. U krijgt een aantal slangen, zoals een drain, infuus, blaaskatheter, epiduraal katheter en een zuurstofslangetje. De verpleegkundige controleert regelmatig uw bloeddruk, pols, temperatuur, de drain en de operatiewond. De zaalarts komt elke werkdag bij u langs en beslist over het medische beleid.
Als gevolg van de narcose heeft u mogelijk kortdurend last van keelpijn, heesheid en/of spierpijn. Deze klachten verdwijnen vanzelf weer. U heeft nog enige tijd een infuus. Na de operatie krijgt u gedurende 48 uur drie keer per dag antibiotica via het infuus toegediend.
De drain, die de chirurg bij u heeft ingebracht, is met een verbindingsslang op een opvangsysteem aangesloten en dient om vocht en lucht uit de borstholte af te voeren. In een enkel geval beperkt de drain uw bewegingsvrijheid. De verpleegkundige geeft u hierover uitleg.
Na de operatie mag u eten en drinken zoals u gewend bent. Wellicht heeft u wat minder eetlust. Als dat nodig is, schakelen wij de diëtist in om ervoor te zorgen dat u goed en voldoende eet.
Op de dag van de operatie helpt de verpleegkundige u uit bed. U krijgt een trekkoord aan het bed om u rechtop te trekken. U mag de papegaai boven het bed niet gebruiken om te grote trekkrachten op de wond te voorkomen.
Fysiotherapie
De fysiotherapeut komt bij u langs om u te begeleiden bij het herstel. Door de houding tijdens de operatie en de drain kunt u geneigd zijn de schouder aan de geopereerde kant minder te gebruiken. Het is echter belangrijk om de schouder te blijven bewegen. De fysiotherapeut begeleidt u hierbij. De fysiotherapeut helpt u met hoesttechnieken en ademhalingsoefeningen. Ook geeft hij u voor ontslag tips en adviezen voor een goed herstel thuis.
Als het vocht is afgevoerd en de long weer optimaal ontplooid is, wordt de drain verwijderd. De hechting in het wondje waarin de drain zat, moet er na een week uit. Dat kan de huisarts doen. Voor u naar huis gaat, bespreekt de verpleegkundige met u of er voldoende hulp aanwezig is thuis. Als dat nodig is, schakelt de verpleegkundige de thuiszorg in.
Pijnbestrijding
Als gevolg van de operatie en de drain heeft u mogelijk pijn. De eerste dagen na de operatie vindt pijnbestrijding plaats via de epiduraal katheter. Zolang u de epiduraal katheter heeft, houdt u ook een blaaskatheter en een infuus. Meestal wordt de epiduraal katheter binnen twee dagen verwijderd. U krijgt dan medicatie in tabletvorm voor pijnstilling. Als de epiduraal katheter eruit is, verwijdert de verpleegkundige ’s avonds ook de blaaskatheter.
Een goede pijnstilling is van belang om complicaties te voorkomen. Als u pijn heeft, ademt u minder goed door en probeert u ook hoesten te voorkomen. Hierdoor kan er slijm achterblijven in de longen wat een longontsteking tot gevolg kan hebben. Neem op vaste tijdstippen de pijnmedicatie in en geef op tijd bij de verpleegkundige aan als u pijn heeft. De verpleegkundige vraagt u regelmatig de pijn een cijfer te geven (0 = helemaal geen pijn, 10 = ergst denkbare pijn). Als dat nodig is, krijgt u extra pijnmedicatie.
Antistolling
Wanneer u niet voor een oncologische resectie bent gegaan, dan krijgt u gedurende enkele dagen een antistollingsinjectie van de verpleegkundige.
Wanneer u voor een oncologische resectie bent gegaan en u gebruikt geen orale antistolling, gaat u 4 weken na de operatie door met antistollingsinjecties. De verpleegkundige geeft u instructies voor het zelf leren spuiten van deze injecties. Wanneer u of de familie dit niet kan of wil, dan schakelt de verpleegkundige hiervoor thuiszorg in.
Gevolgen van de operatie
Na de operatie kunt u last hebben van een beurs en pijnlijk gevoel aan de geopereerde zijde. Dit kan langdurig aanhouden. De huid rondom de operatiewond kan doof aanvoelen of gevoelloos zijn. Dit komt door beschadiging van zenuwen tijdens de operatie en is niet te voorkomen. Als er een gedeelte van de long wordt weggenomen, ontstaat er ruimte in de borstkas. Deze ruimte vult zich op met longweefsel. Is een hele long verwijderd, dan vult de ruimte zich met weefselvocht. Dit wordt later omgezet in littekenweefsel, een weefselnetwerk. Aan de kant waar (een deel van) de long is weggenomen, wordt de borstkas vaak iets kleiner.
Het operatiegebied kan soms nogal dik zijn na de operatie. Dit trekt na verloop van tijd weg. Welke gevolgen het missen van (een deel van) de long voor u zal hebben, is onder andere afhankelijk van de kwaliteit van uw longen, het herstel van de operatie en de hoeveelheid overgebleven longweefsel. Het kan zijn dat uw ademhaling moeizamer gaat tijdens bepaalde weersomstandigheden, zoals vochtig weer, felle kou of veel wind. Het kan ook zijn dat er na de operatie minder lichamelijke inspanning mogelijk is dan voor de operatie. De longarts bespreekt deze mogelijke gevolgen voor de operatie met u.
Complicaties
Geen enkele operatie is zonder risico’s. Zo is ook bij operaties aan de long de normale kans aanwezig op complicaties, zoals nabloeding, longontsteking, wondinfectie, trombose. Daarnaast zijn er nog specifieke complicaties mogelijk. Zo bestaat er de eerste dagen na een thoracotomie bijna altijd wel enige ‘luchtlekkage’. Daarbij komt er vrije lucht in de borstholte die drukt op de inwendige organen. De luchtlekkage kan via drains worden afgevoerd. Een enkele keer kan deze luchtlekkage meer dan een week aanhouden. Dat is geen ernstige, maar wel een vervelende complicatie.
Ook komt het af en toe voor dat er lucht onder de huid lekt, waardoor er een zwelling kan optreden van de huid in het gebied van de borstkas, hals en het gezicht. Het lichaam neemt deze lucht langzaam op, waardoor de zwelling weer verdwijnt. Na de operatie kan er tijdelijk een verandering van het hartritme optreden. Hier kunt u medicijnen voor krijgen. In zeldzame gevallen kan er (blijvende) heesheid optreden als een zenuw in de borstkas betrokken is geraakt tijdens de operatie.
De longarts en de thoraxchirurg bespreken mogelijke complicaties met u voor de ingreep.
Herstel thuis
Het verloop van het herstel thuis is onder andere afhankelijk van de uitgevoerde ingreep en uw conditie voor de operatie. U speelt zelf een belangrijke rol bij het herstel. Dagelijkse inspanning is van groot belang. Als u in het ziekenhuis al redelijk goed in beweging was, is het aan te bevelen de eerste dagen na thuiskomst in eigen tempo en naar beste vermogen te bewegen. Til geen zware dingen. Luister naar uw lichaam, u voelt zelf het beste wat u kunt. Om uw herstel te versnellen is het meestal nodig dat u elke dag uw activiteit iets vergroot. De eerste weken na de operatie kunt u nog niet sporten en werken. Tijdens het eerste polibezoek na de operatie bespreekt de longarts met u wanneer dit weer kan. De eerste zes weken na de operatie kunt u beter niet vliegen en duiken.
Het is verstandig contact op te nemen met het ziekenhuis bij de volgende klachten:
- Temperatuurverhoging. Bij een temperatuur van 38,5 graden Celcius of hoger, gemeten via de anus.
- Wondproblemen. Als de wondjes rood, pijnlijk en dik worden of als er vocht uitkomt.
- Pijn. Bij verergering of verandering van de wondpijn.
- Kortademigheid. Bij vertrek uit het ziekenhuis kan het zijn dat u enige kortademigheid voelt, soms al na een beetje inspanning. Meestal vermindert dit vrij snel. Als de kortademigheid toeneemt, moet u contact opnemen.
- Hoesten. Bij toenemende hoest en het opgeven van geel of groen slijm, zeker wanneer dit samen gaat met koorts, moet u hulp zoeken.
Bij ontslag krijgt u de telefoonnummers waarmee u het ziekenhuis kunt bereiken bij deze klachten. Vanaf twee weken na ontslag uit het ziekenhuis, kunt u bij problemen contact opnemen met uw huisarts.
Gesprekken met zorgverleners
Als u zich voor wilt bereiden op de gesprekken met zorgverleners volgen hier een paar algemene tips.
- Neem een vertrouwd persoon mee naar het gesprek. Twee horen meer dan één.
- Schrijf vragen die u heeft vooraf op en neem ze mee naar het gesprek. Maak aantekeningen van de antwoorden.
- Geef het aan als de gegeven informatie u niet duidelijk is.
- Als u na afloop van het gesprek nog vragen heeft, maak dan een nieuwe afspraak. Tijdens de opname kunt u uw vragen op elk moment stellen aan de verpleegkundige. Doe dat gerust.
Verschillende zorgverleners bespreken diverse onderwerpen met u.
De longarts bespreekt met u:
- eventueel nog te verrichten onderzoeken;
- de operatie: wat wordt er gedaan;
- de risico’s en complicaties;
- het eventuele opnameverloop en de opnameduur;
- de algemene duur van de operatie;
- de herstelperiode in het ziekenhuis;
- zo mogelijk een voorlopige operatiedatum.
De anesthesist bespreekt met u:
- de narcose en de bijwerkingen hiervan;
- de mogelijke risico’s en complicaties van de narcose;
- het gebruik van uw medicijnen;
- een eventueel verblijf op de Intensive care na de operatie;
- de pijnbestrijding.
De thoraxchirurg bespreekt met u:
- de operatie: wat wordt er gedaan;
- de risico’s en complicaties;
- de duur van de operatie.
De verpleegkundige bespreekt met u:
- uw verblijf op de verpleegafdeling;
- de voorbereiding op de operatie;
- het verloop van de operatiedag;
- het verwachte tijdstip van de operatie en dat dit kan veranderen;
- de pijnbestrijding;
- het herstel en de revalidatie na de operatie;
- de ontslagprocedure.
De zaalarts bespreekt met u:
- uw herstel na de operatie;
- het beleid rondom drain, infuus, pijnbestrijding en andere medicatie;
- de uitslag van de operatie, als de uitslag bekend is terwijl u nog opgenomen bent
het ontslag.
De fysiotherapeut bespreekt met u:
- ademhalingsoefeningen en hoesttechnieken;
- het bewegen van uw schouder aan de geopereerde zijde;
- het belang van mobiliseren;
- tips en adviezen voor een goed herstel thuis.
De medewerker Familiebegeleiding bespreekt met u:
- het tijdstip van het geven van telefonische informatie aan uw contactpersoon over het verloop van de operatie;
- het eerste bezoek op de IC (indien van toepassing) en mogelijkheden om telefonisch informatie te krijgen;
- de logeermogelijkheid voor uw contactpersoon in het ziekenhuis of daarbuiten.
Contact
Heeft u nog vragen, dan kunt u bellen met:
Longgeneeskunde
088 624 24 56 (bereikbaar van maandag tot en met vrijdag van 8.30 tot 17.00 uur)
