Percutane niersteenverwijdering (nefrolitholapaxie) Percutane niersteenverwijdering (nefrolitholapaxie)
- Isala
- Patiëntenfolders
- 5353-Percutane niersteenverwijdering
Voorbereiding, operatie en nazorg
Percutane niersteenverwijdering (nefrolitholapaxie) is een operatie waarbij een steen in de nier wordt verwijderd. Hier leest u wat deze ingreep inhoudt en wat u daarbij kunt verwachten. Er zijn diverse redenen om tot verwijdering van een niersteen over te gaan. Bijvoorbeeld heftige pijnaanvallen (kolieken), stuwing van de nier, infecties of een verminderde nierfunctie.
Operatietechniek
De steen wordt verwijderd met een bepaalde operatietechniek: percutane niersteenverwijdering (ook wel percutane nefrolitholapaxie of kortweg PNL). Percutaan betekent ‘door de huid’. De nier wordt door de huid heen met een naald aangeprikt. Daarna wordt een hol buisje met een doorsnee van ongeveer één centimeter in de nier gebracht. Via dit buisje kan de steen met speciale instrumenten worden verwijderd.
Andere methoden
Andere behandelingsmethoden voor nierstenen zijn bijvoorbeeld niersteenvergruizing of een ‘open chirurgische methode’. Bij deze laatste methode wordt een grote operatiewond gemaakt om de nier vrij te leggen en de steen te verwijderen.
Voordeel percutane benadering
Een voordeel van de percutane benadering is dat er slechts een klein litteken ontstaat (ter grootte van het holle buisje). De operatie vindt plaats onder algehele verdoving (narcose). Hoewel er maar een kleine snee in de flank (zijkant van de buik tussen onderste ribben en heup) wordt gemaakt, wordt deze ingreep als een echte operatie beschouwd.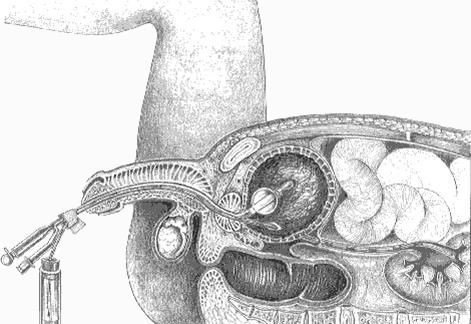 Afbeelding 1: Percutane niersteenverwijdering bij de man
Afbeelding 1: Percutane niersteenverwijdering bij de man
Voorbereiding
Nadat u met uw arts heeft besproken dat u wordt geopereerd, krijgt u een afspraak voor een preoperatief onderzoek. Meer informatie over dit onderzoek en de opname leest u in de folders 'Preoperatief onderzoek' en 'Opname in Isala'.
Oproep voor operatie
Zodra uw operatie gepland staat, ontvangt u hierover schriftelijk bericht van onze planningscoördinator. Een week vóór uw operatie, belt onze collega het tijdstip van uw opname door.
- Bent u telefonisch niet bereikbaar? Dan ontvangt u opnieuw schriftelijk bericht.
- Heeft u vragen over uw opname? Bel dan 088 624 24 36.
- Gebruikt u bloedverdunnende medicijnen? De afdeling Preoperatief informeert u óf en wanneer u hiermee moet stoppen.
- Vanaf 7 dagen vóór uw operatie mag u het operatiegebied niet meer zelf ontharen met een tondeuse, scheermesje of ontharingscrème. Hiermee vergroot u namelijk het risico op infecties na de operatie. Als de arts vindt dat het operatiegebied toch moet worden onthaard, dan doet de operatieassistent dit vlak voor de operatie met een speciale tondeuse.
Opname
- Meldt u zich op de afgesproken tijd bij de Centrale balie in de Centrale hal van het ziekenhuis.
- Een gastheer of -vrouw brengt u vervolgens naar de verpleegafdeling.
- Daar heeft u een gesprek met een verpleegkundige over de gang van zaken op de afdeling.
- De verpleegkundige begeleidt u zo veel mogelijk tijdens uw opname.
Voorbereiding op de operatie
- Meestal wordt u opgenomen op de dag van de operatie.
- Voor de operatie krijgt u medicijnen (premedicatie), die voorgeschreven zijn door de anesthesioloog.
- Zodra u aan de beurt bent, brengt een verpleegkundige u naar de operatiekamer.
- U ontmoet hier de anesthesioloog. U heeft hem of een van zijn collega’s al gesproken op de afdeling Preoperatief onderzoek. In de folder 'Algehele anesthesie (verdoving)' vindt u hier meer informatie over.
Operatie
Een verpleegkundige brengt u naar de operatiekamer. U ontmoet hier de anesthesioloog, die de verdoving toedient. Daarna begint de uroloog met de operatie. Meestal bestaat de operatie uit twee delen.
Eerste deel
Tijdens het eerste deel van de operatie ligt u op de rug en kijkt de arts via de plasbuis in de blaas (cystoscopie). Hierbij brengt hij een dun hol buisje in de blaas waar hij met speciale instrumenten door kan kijken. Vervolgens schuift hij een dun slangetje in de urineleider (ureter) op tot in de nier. Dit slangetje (ureterkatheter) komt via uw plasbuis naar buiten.
De instrumenten worden uit de blaas genomen en de ureterkatheter wordt bevestigd aan een blaaskatheter. Via de ureterkatheter kan later tijdens de operatie contrastvloeistof in het verzamelsysteem van de nier worden gebracht om deze zichtbaar te maken voor een röntgencamera.
Tweede deel
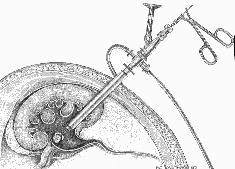
In de tweede fase van de operatie wordt u op de buik gedraaid, omdat de nier aan de rugzijde van het lichaam ligt. De nier wordt in beeld gebracht met een echoapparaat of röntgenstralen. Daarna prikt de uroloog de nier met een dunne naald aan (punctie). Vervolgens schuift hij een hol buisje op tot in de nier. Hiermee kan hij de niersteen verwijderen.
Als de steen groter is dan de doorsnede van de buis, moet de steen eerst met speciale apparatuur worden verkleind. Dit gebeurt meestal met trillingen, waarna de steenfragmenten worden weggenomen. Omdat de urine na de ingreep vaak bloederig is, wordt na verwijdering van de steen de holle buis vervangen door een nierkatheter in het verzamelsysteem van de nier. Via dit slangetje wordt de urine naar buiten afgevoerd. Soms wordt een inwendige katheter tussen de nier en de blaas geplaatst. Dit heet een dubbel J-katheter.
Afgietselsteen
Soms is de steen zó groot dat hij een flink deel van het verzamelsysteem in de nier opvult. Dan is sprake van een afgietselsteen. De complete steen kan dan niet altijd in één keer worden verwijderd. Soms zijn meerdere puncties nodig; soms is een tweede behandeling nodig.
Na de operatie
Na de operatie wordt u naar de verkoeverkamer (recovery of uitslaapkamer) gebracht. Hier verblijft u totdat u weer goed wakker bent en/of de verdoving is uitgewerkt.
Herstel
- Zodra u weer op de verpleegafdeling bent, begint de periode van herstel.
- Op de operatiedag controleert de verpleegkundige regelmatig uw bloeddruk, pols en temperatuur.
- Ook bespreekt zij met u de verpleegkundige zorg.
- U krijgt een injectie met Fraxiparine om bloedstolling (trombose) te voorkomen. Deze injectie krijgt u dagelijks totdat u weer naar huis gaat.
Pijn
Om een duidelijk beeld te krijgen hoe uw pijn verloopt en of de pijnverlichtende maatregelen voldoende effect hebben, vraagt de verpleegkundige u een aantal keren per dag hoeveel pijn u heeft. Meer informatie over pijnbestrijding en pijnregistratie kunt u lezen in de folder 'Pijnbestrijding en pijnregistratie'.
Ontslag
Meestal kunt u na twee dagen met ontslag.
Blaas- en ureterkatheter
Na de operatie is vaak een nierkatheter aanwezig, die door het operatiekanaal is aangebracht en via uw rug naar buiten komt. Ook het dunne slangetje dat tijdens de operatie in uw urineleider is gebracht, blijft daar meestal nog enige tijd. In dat geval heeft u ook een blaaskatheter gekregen. Na de operatie wordt soms nog een röntgenfoto gemaakt. Als hieruit blijkt dat er geen steenresten in de urineleider of nier zijn achtergebleven, dan worden de blaaskatheter en ureterkatheter verwijderd.
Nierkatheter
Als het nodig is, wordt na de operatie een röntgenfoto gemaakt met contrastvloeistof, die via de nierkatheter wordt ingebracht. Deze katheter blijft na de ingreep nog enkele dagen zitten, totdat de urine helder is. Op dat moment wordt de katheter afgesloten en verwijderd, waarna de opening in de huid spontaan sluit. Een tot twee dagen na verwijdering van de katheter kan er nog wat urine lekken, maar dit stopt vanzelf. Hierna kunt u weer naar huis. Lees eventueel ook folder 'Het inbrengen van een urinedrain'.
Controle
Na enige weken komt u voor controle bij uw uroloog. Als het nodig is, wordt dan een röntgenfoto, CT-scan of echo gemaakt.
Klachten
Na de operatie kunt u pijn voelen in het gebied van de nier. Er kunnen nog kleine steenfragmenten via de urineleider naar de blaas gaan, waardoor pijn en kolieken kunnen ontstaan. Meestal verdwijnen deze klachten vanzelf, maar soms is een pijnstiller nodig.
Risico’s en complicaties
Over het algemeen is een percutane niersteenverwijdering een veilige methode en treden maar zelden complicaties op. Mogelijke complicaties zijn:
- Soms lukt het niet de nier op de juiste manier aan te prikken om de steen te bereiken. In zeldzame gevallen is dan alsnog een open chirurgische ingreep noodzakelijk om de steen te verwijderen.
- Bij het maken van het kanaal tussen de rughuid en de nier met de naald, komt het heel soms voor dat andere weefsels worden geraakt. Er kan bijvoorbeeld een bloeding ontstaan of er kan een darmlis worden geraakt. In dat geval is alsnog een open chirurgische operatie noodzakelijk.
- Doordat een kanaal wordt gemaakt van de nier tot buiten het lichaam, bestaat de kans op een urineweginfectie. Om dit te voorkomen, worden doorgaans tijdens en na de operatie antibiotica gegeven.
- Kleine deeltjes van de steen kunnen in de urineleider komen. Meestal verdwijnen zij spontaan uit het lichaam, maar soms moeten zij later worden verwijderd.
Regels voor uw herstel thuis
Specifieke leefregels
Activiteiten
De eerste dagen thuis moet u zich realiseren dat u herstellende bent. Luister goed naar uw lichaam en neem rust als uw lichaam dat aangeeft. Naast voldoende rust is het wel belangrijk om regelmatig te bewegen, dus blijf niet de hele dag in bed liggen. Traplopen mag u gewoon doen.
- U kunt gerust wandelen.
- Na twee weken mag u weer fietsen en zwemmen.
- De eerste zes weken niet sporten en geen zware activiteiten doen. Niet zwaarder tillen dan vijf kilo.
- Uw urine kan tot ongeveer zes weken na uw operatie af en toe wat bloederig zijn.
- Het is belangrijk dat u goed drinkt: twee tot drie liter per dag. Tenzij u niet zoveel mag drinken.
- Op welk moment u uw werk weer op kunt pakken, is afhankelijk van uw conditie en het soort werk dat u doet.
- Regel eventueel voor de eerste twee weken na uw operatie, hulp bij zwaardere huishoudelijke taken. Dit kunt u aanvragen via het WMO (Wet Maatschappelijke Ondersteuning) in uw gemeente.
Voeding
- U mag alles eten en drinken, zoals u thuis gewend bent.
- Uw darmen kunnen wat moeizaam op gang komen, zorg dat de ontlasting soepel blijft door voldoende te drinken (minimaal 2 liter) en vezelrijke voeding en fruit te eten.
Wond
- Als u oplosbare hechtingen heeft, lossen deze tussen de 10 en 14 dagen vanzelf op. Gebeurt dit niet of heeft u er last van dan kan uw huisarts deze verwijderen. Dit mag na ongeveer vijf dagen.
- Na de operatie is vaak een nierkatheter aanwezig, die door het operatiekanaal is aangebracht en via uw rug naar buiten komt. Als deze wordt verwijderd, kan er nog één tot twee dagen urine lekken. Dit stopt vanzelf.
- Als de wond droog is, hoeft er geen pleister op.
Pijnbestrijding
- Paracetamol: vier keer per dag 1.000 mg. Slik de pijnstillers op vaste tijden (8.00-12.00-17.00-22.00 uur). Als u geen pijn meer heeft, dan kunt u de Paracetamol afbouwen.
- Het kan zijn dat uw arts u ook andere medicijnen tegen de pijn adviseert, naast Paracetamol.
Bloedverdunnende medicijnen (indien van toepassing)
- Gebruikt u bloedverdunnende medicijnen? Uw arts en/of eventuele trombosedienst bepaalt wanneer u deze weer mag herstarten.
- Nieuwe voorgeschreven medicijnen kunt u ophalen bij de ziekenhuis- of thuisapotheek. Uw verpleegkundige geeft u hier informatie over.
Controle
Als controle noodzakelijk is, krijgt u een afspraak thuisgestuurd voor het spreekuur van de uroloog.
Contact en bel-instructies
Neem contact op met het ziekenhuis bij:
- koorts (boven 38,5 graden)
- nabloeden/lekkage van de wond
- zwelling van het wondgebied/kloppende/rode/pijnlijke of pussende wond
- flankpijn/toenemende pijn ondanks pijnmedicatie
- aanhoudende misselijkheid/braken
- verstopping (obstipatie); langer dan drie dagen geen ontlasting. Waarbij u klachten heeft
- als u bloedstolsels plast
- als het bloedverlies niet vermindert
- als u niet meer kunt plassen of het gevoel heeft niet goed uit te kunnen plassen
- als u continu aandrang heeft
- als u weinig kunt plassen/brandende pijn heeft bij het plassen
- als u iets niet vertrouwt
Contact
Heeft u nog vragen? Uw uroloog staat u tijdens het spreekuur graag te woord. Het kan handig zijn uw vragen van tevoren op papier te zetten.
Ook kunt u bellen met:
afdeling Urologie
088 624 27 40 (bereikbaar van maandag tot en met vrijdag van 8.30 tot 17.00 uur)
Verantwoording
Bij het schrijven van deze informatie heeft Isala gebruikgemaakt van een brochure van de Nederlandse Vereniging voor Urologie.
