Prostaatkanker (PID): H2 Prostaatkanker en onderzoeken Prostaatkanker (PID): H2 Prostaatkanker en onderzoeken
- Isala
- Patiëntenfolders
- 6606-Prostaatkanker (PID): H2 Prostaatkanker en onderzoeken
Patiënten Informatie Dossier
Hier leest u meer over de prostaat, hoe prostaatkanker ontstaat en welke (vervolg)onderzoeken u kunt doorlopen.
Over de prostaat
De prostaat is een klier die bij alle mannen voorkomt. Deze klier speelt een rol bij de voortplanting en begint vanaf de puberteit te groeien. Dit komt door het mannelijke hormoon testosteron.
De prostaat ligt onder de blaas, rondom de plasbuis. Aan de voorkant grenst hij aan het schaambeen en aan de achterkant aan de endeldarm. De prostaat is ongeveer zo groot als een walnoot. Hij produceert vocht dat zaadcellen in leven houdt en onderdeel is van het sperma.
Vlak bij de prostaat liggen zenuwen die belangrijk zijn voor een erectie. Achter de prostaat liggen de zaadblazen, waar zaadcellen doorheen gaan voordat ze bij de prostaat terechtkomen.
Veelvoorkomende problemen met de prostaat:
- Bijna 25% van de mannen boven de 50 heeft plasproblemen door een vergrote prostaat.
- In 2023 kregen 14.500 mannen de diagnose prostaatkanker.
- Soms raakt de prostaat ontstoken door een blaasontsteking of urineweginfectie.
Bekijk deze video over de prostaat
Hoe werkt de prostaat?
De prostaat groeit vanaf de puberteit door hormonen. Hij maakt prostaatvocht, dat zaadcellen ondersteunt bij de reis naar buiten.
Bij een zaadlozing vermengt het prostaatvocht zich met de zaadcellen. De prostaat trekt samen, waardoor het sperma via de plasbuis naar buiten komt. Tegelijkertijd sluit de blaashals zich af, zodat het sperma niet in de blaas stroomt.
Wat is prostaatkanker?
Prostaatkanker ontstaat door een tumor in de prostaat. Een kwaadaardige tumor kan omliggend weefsel binnendringen of zich via bloed en lymfe verspreiden naar andere delen van het lichaam. Dit heet uitzaaiingen.
Bij prostaatkanker zijn uitzaaiingen vaak in de botten of lymfeklieren. Uitzaaiingen blijven prostaatkanker, ook als ze in andere organen zitten.
Onderzoeken
Om prostaatkanker vast te stellen en te onderzoeken hoe ver de ziekte gevorderd is, zijn verschillende tests nodig:
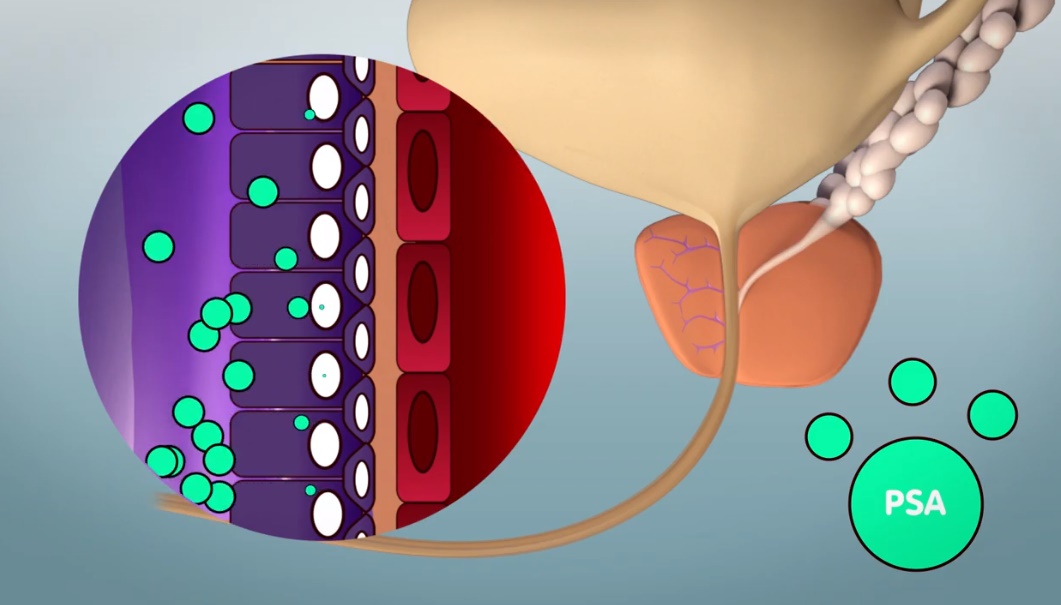
- Bloedonderzoek: Het PSA (prostaat specifiek antigeen) wordt gemeten. Een verhoogd PSA kan wijzen op kanker, een vergrote prostaat of een ontsteking.
- Rectaal onderzoek: De arts voelt via de endeldarm of de prostaat vergroot is of afwijkingen heeft.
- Echografie: Met een sonde via de anus brengt de arts de prostaat in beeld om de grootte en afwijkingen te beoordelen.
- MRI-scan: Dit onderzoek maakt gedetailleerde beelden van de prostaat. Hiermee kan de arts zien hoe groot de tumor is en of de zenuwen rondom de prostaat gespaard kunnen blijven bij een operatie.
- Prostaatbiopsie: Tijdens een echografie haalt de arts via een kleine naald stukjes weefsel uit de prostaat. Deze worden onderzocht door een patholoog.
Extra onderzoeken bij uitzaaiingen
- Botscan: Een licht radioactieve stof toont mogelijke uitzaaiingen in de botten.
- PSMA-scan: Een speciale stof bindt zich aan prostaatkankercellen, die vervolgens zichtbaar worden op een scan.
Bloedonderzoek
Het belangrijkste bloedonderzoek is de bepaling van het PSA: het prostaat specifiek antigeen. Een verhoogde waarde van dit eiwit kan duiden op prostaatkanker. Dit controleren wij regelmatig. Het PSA is ook verhoogd bij een vergrote prostaat of bij een ontsteking van de prostaat.
Bekijk deze video met uitleg over PSA waarde.
Rectaal toucher
Hierbij onderzoekt de uroloog (of huisarts) met een vinger de prostaat, via de endeldarm. Dit geeft een eerste indruk over de grootte en of de prostaat al dan niet kwaadaardig aanvoelt. Ook dit onderzoek zal regelmatig worden herhaald.
Echografie van de prostaat
De uroloog schuift een sonde in de anus tot bij de prostaat. Door middel van geluidsgolven komt de prostaat in beeld. Dit geeft informatie over de grootte van de prostaat en de tumor.
MRI-scan (Magnetic Resonance Imaging)
Een MRI-scan is een onderzoeksmethode waarbij van buitenaf afbeeldingen van het inwendige van de mens kunnen worden gemaakt. De werking van MRI is niet gebaseerd op röntgenstraling, maar op magnetische velden en radiogolven. Met een sterke magneet en radiogolven worden er in het te onderzoeken lichaamsdeel radiogolven opgewekt. Een antenne vangt de signalen op en de computer zet deze om in beelden. Zo kunnen er doorsneden van het lichaam worden weergegeven.
De MRI-scan van de prostaat geeft informatie over de grootte en de ligging van de tumor ten opzichte van de zenuwbundels die voor erecties zorgen. Met behulp van de MRI-scan kan beoordeeld worden of het mogelijk is om in geval van een operatie de zenuwbundels te sparen.
Bekijk deze video met uitleg over de MRI.
Prostaatbiopsie
Tijdens een echografie van de prostaat kan de uroloog ook met een holle naald biopten (kleine stukjes weefsel) afnemen. Afhankelijk van de grootte van de prostaat en de aanwezigheid van echografisch afwijkende gebieden neemt de uroloog tussen de 6 en 10 biopten. De prostaatbiopsie wordt onder plaatselijke verdoving gedaan. Via de huid tussen de anus en balzak, wordt met een naald in de prostaat geprikt. Dit noemen we perineale biopten. De patholoog onderzoekt deze biopten.
Bekijk deze video met uitleg over Prostaatbiopsie.
Extra onderzoeken
Soms is het nodig om te kijken of de prostaatkanker is uitgezaaid. Hiervoor kunnen de volgende onderzoeken worden afgesproken.
Botscan
Bij een botscan wordt een licht radioactieve stof in een ader in uw elleboogplooi gespoten. Die hecht zich aan uitzaaiingen in de botten, als die er zijn. Een speciale camera filmt dit en legt dit vast.
PSMA-scan
U krijgt een radioactieve stof via een ader. Deze stof bindt zich aan prostaatkankercellen. Met een speciale scan kan zo worden vastgesteld of er uitzaaiingen zijn in bijvoorbeeld de botten, lymfklieren of andere organen.
Stadia van prostaatkanker
De uroloog zal het stadium van uw ziekte aan de hand van verschillende indelingen met u bespreken. Aangezien de termen veel gebruikt worden in gesprekken, worden ze hieronder genoemd en uitgelegd.
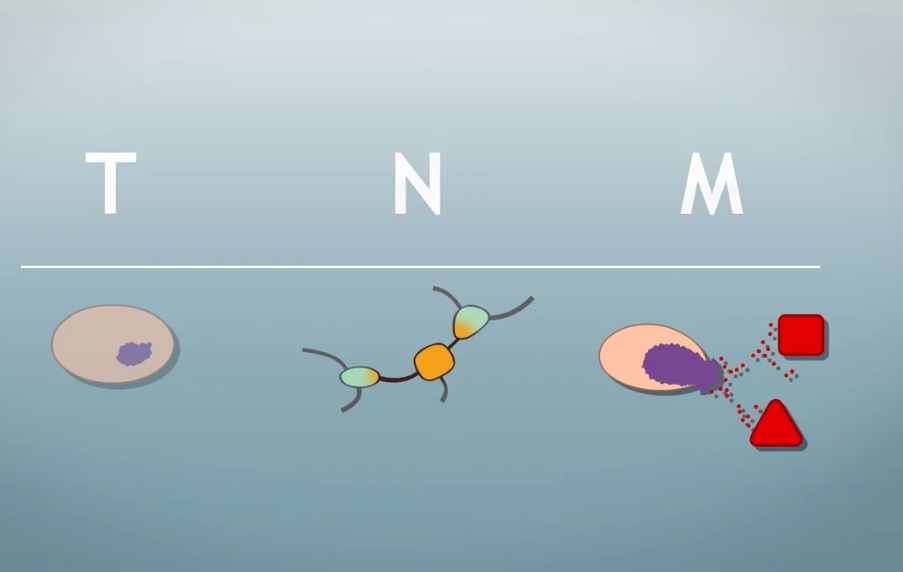
Prostaatkanker wordt ingedeeld in stadia volgens het TNM-systeem:
- T (tumor)
- T0: Geen tumor zichtbaar.
- T1: Tumor aanwezig, niet voelbaar of zichtbaar op een echo.
- T2: Tumor beperkt tot de prostaat, wel voelbaar of zichtbaar.
- T3: Tumor groeit buiten de prostaat.
- T4: Tumor groeit door in omliggend weefsel, zoals de endeldarm of blaas.
- N (lymfeklieren)
- N0: Geen uitzaaiingen in nabijgelegen lymfeklieren.
- N1: Wel uitzaaiingen in lymfeklieren bij de prostaat.
- M (uitzaaiingen op afstand)
- M0: Geen uitzaaiingen naar andere organen.
- M1: Wel uitzaaiingen naar andere organen.
Gleason-score
De Gleasonscore geeft de agressiviteit van de tumor aan. De score loopt van 6 tot 10. Hoe hoger de score, hoe agressiever de tumor.
De patholoog beoordeelt het weefsel en geeft twee getallen. Het eerste getal is voor het meest voorkomende type tumorcellen, het tweede voor een minder voorkomend type. Samen vormen deze de Gleasonscore. Bijvoorbeeld: 3 + 4 = 7.
Een score van 6 of hoger betekent dat er sprake is van prostaatkanker.

Afbeelding 4: Gleason-score