Hier leest u meer over hoe de darmen werken, hoe darmkanker ontstaat en over de (vervolg)onderzoeken die vaak nodig zijn.
In uw dunne darm worden de meeste voedingsstoffen uit uw voedsel gehaald. De onverteerbare voedselresten gaan daarna door naar de dikke darm. In de dikke darm worden nog vocht en zouten uit de voedselresten gehaald. Dit vocht en de zouten worden via het bloed door uw hele lichaam verspreid. Wat in de dikke darm achterblijft is ontlasting.
De dikke darm ligt in een soort boogvorm (een omgekeerde U) in uw buikholte. De dunne darm gaat over in de dikke darm (colon). Het begin van het colon bevindt zich rechtsonder in de buik. Vandaar gaat de dikke darm recht omhoog tot aan de lever. Daar buigt de dikke darm scherp naar links en loopt dan horizontaal naar de andere kant van het lichaam. Ter hoogte van de milt buigt de darm weer scherp naar beneden.
Eenmaal beneden in de linker onderbuik maakt de dikke darm een S-bocht naar voren. Dit deel wordt het sigmoïd genoemd. Daar gaat de dikke darm over in de endeldarm: het laatste stukje darm tot de anus.
Op de overgang van de dunne naar de dikke darm bevinden zich twee grote slijmvliesplooien. Deze noemen we samen de ‘klep van Bauhini’. Deze slijmvliesplooien vormen samen een ‘klep’. Zo stroomt er geen darminhoud terug naar de dunne darm.
Het eerste deel van de dikke darm direct achter deze klep wordt het caecum genoemd.
Onderaan het caecum hangt de appendix: een blind eindigend wormvormig aanhangsel.
De wand van de dikke darm bestaat uit 3 lagen:
Het slijmvlies van de darm is geplooid. In totaal heeft het een oppervlakte van ongeveer 4 meter.
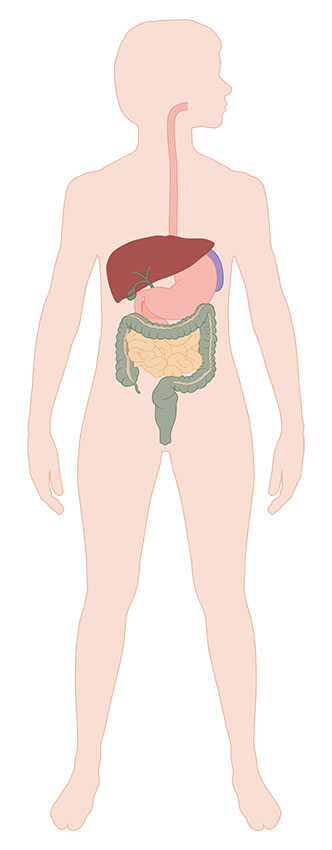 Afbeelding 1: Dikke darm en omringende organen
Afbeelding 1: Dikke darm en omringende organen
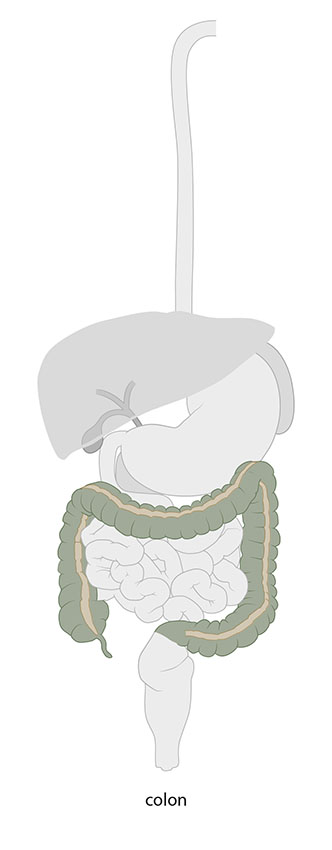
Afbeelding 2: Dikke darm
Kanker is een verzamelnaam voor meer dan honderd verschillende ziekten. Dikke darmkanker is er één van. Bij dikke darmkanker (ook wel colonkanker of coloncarcinoom genoemd) is een kwaadaardige tumor in de dikke darmkanker ontstaan. Kwaadaardig betekent:
Als een tumor uitzaait, is de tumor ingegroeid in bloedvaten of lymfvaten. Hierdoor kunnen cellen naar andere plaatsen in het lichaam worden vervoerd. Op die plekken kunnen ze uitgroeien tot nieuwe tumoren (uitzaaiingen) bijvoorbeeld in de lever of de longen.
Dikke darmkanker ontwikkelt zich uit een poliep. Darmpoliepen zijn uitstulpingen van het darmslijmvlies. De poliepen variëren in grootte en vorm. Poliepen kunnen uitgroeien tot darmkanker.
Het is niet goed bekend hoe dikke darmkanker ontstaat. Factoren die van invloed kunnen zijn op het ontstaan zijn:
Bij ongeveer vijf tot tien procent van alle patiënten is erfelijke aanleg de belangrijkste oorzaak. In die families komt darmkanker veel vaker voor dan in andere families.
Er is sprake van erfelijke darmkanker als iemand een genetische aanleg heeft en daardoor een hoger risico op darmkanker heeft. Er zijn verschillende vormen van erfelijke darmkanker. De meest voorkomende erfelijke vormen zijn:
Tumoren in de dikke darm worden opgespoord door middel van een kijkonderzoek van de dikke darm. Dit noemen we een endoscopie of colonoscopie.
Tijdens een endoscopie kijkt de maag-, darm- en leverarts (MDL-arts) met een flexibele slang met daarin een kleine camera, via de anus, in de dikke darm. De arts kan via een werkkanaal in deze slang ook gereedschap naar binnen brengen. Met dit gereedschap neemt hij hapjes weefsel (biopten) van een tumor of poliep. Deze biopten onderzoekt de patholoog vervolgens onder de microscoop.
Hierover leest u meer in de folder ‘Dikke darmonderzoek (colonoscopie)’.
Als de arts een tumor in de dikke darm vaststelt, is er aanvullend onderzoek nodig. Dit onderzoek wordt gedaan om de uitgebreidheid van de ziekte vast te stellen. Bij dikke darmkanker zijn vaak de volgende onderzoeken nodig:
De maag-, darm- en leverarts geeft u, het liefst waar uw familie of naaste bij is, de uitslag van de onderzoeken. De uitslagen van de onderzoeken zijn na ongeveer een week bekend.
Daarna vindt er onderling overleg plaats tussen de specialisten van het behandelteam. Wij noemen dat het multidisciplinair overleg (MDO). Dit is een bespreking waarbij alle specialisten op het gebied van dikke darmkanker aanwezig zijn. Dit zijn de maag-, darm- en leverarts, oncologisch chirurg, internist-oncoloog, radiotherapeut-oncoloog, radioloog, patholoog, nucleair geneeskundige en regieverpleegkundige oncologie. Tijdens dit overleg bespreken we elke patiënt en stellen een behandelplan.
Daarna krijgt u een afspraak bij uw behandelaar. Houd er rekening mee dat het een lange dag voor u kan worden.
Veel mensen van 70 of ouder hebben meerdere ziekten naast elkaar. Samen met hun leeftijd maakt dit hen extra kwetsbaar. Als u 70 jaar of ouder bent, nemen we daarom een vragenlijst af om te kijken of u in de kwetsbare groep valt.
Als dat nodig is, verwijzen we u daarna naar de internist-ouderengeneeskundige. Deze arts bekijkt of u extra zorg en/of begeleiding nodig heeft tijdens het behandeltraject. Wilt u meer weten over de zorg die zich richt op de oudere mens? Wij verwijzen u graag naar de website van Ouderengeneeskunde.
Deze website plaatst functionele en analytische cookies, waarmee we onze site optimaliseren en gebruiksvriendelijker maken. Klik op Instellingen om uw voorkeuren aan te geven.
Deze cookies zijn vereist voor een goede functionaliteit van onze website en kunnen niet worden uitgeschakeld in ons systeem. Meestal worden deze cookies ingesteld door uw handelingen in uw aanvragen voor onze diensten. Voorbeelden van deze handelingen zijn formulieren invullen of uw privacyvoorkeuren instellen. U kan uw browser deze cookies laten blokkeren, maar sommige delen van onze website werken mogelijk niet correct als deze worden geblokkeerd.
We gebruiken deze cookies om onze website te analyseren. Dit wordt ook wel Analytics genoemd. Met deze statistische informatie kunnen we onze website verbeteren. Activiteiten zoals het tellen van paginabezoeken, laadsnelheid van pagina's, weigeringspercentage en technologieën die worden gebruikt om toegang te krijgen tot onze site zijn opgenomen in de Analytics.