Bocht in wervelkolom (scoliose) – de operatie Bocht in wervelkolom (scoliose) – de operatie
- Isala
- Patiëntenfolders
- 5807-Bocht in wervelkolom (scoliose) operatie
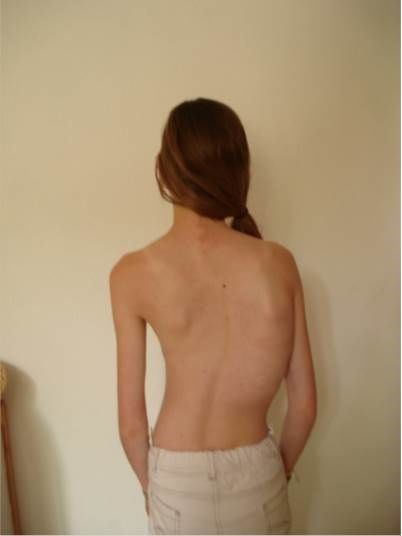
Je hebt een scoliose (bocht in je wervelkolom) en de orthopeed heeft samen met jou en je ouders / verzorgers besloten dat je een operatie krijgt. Tijdens deze operatie probeert de orthopeed de bocht in je wervelkolom zoveel mogelijk recht te maken. Dat heet een spondylodese-operatie. In deze folder lees je meer over de operatie, hoe je je voorbereidt en over leefregels na de operatie.
Wil je eerst meer lezen over de oorzaak en klachten van scoliose? Lees dan de patiëntenfolder 'Bocht in wervelkolom (scoliose)' op de website van Isala.
Wat gebeurt er voor de operatie?
Voor de operatie heb je vier afspraken:
- bij de fysiotherapeut
- bij de afdeling Preoperatief onderzoek (Anesthesie), vaak telefonisch
- bij de afdeling neurologie (neuromonitoring onderzoek)
- bij de kinderarts als je onder de 18 jaar bent
Fysiotherapie
De fysiotherapeut geeft uitleg over ademhalingsoefeningen, je houding in bed en de manier waarop je na de operatie met de fysiotherapeut oefent om weer uit bed komen en weer mobiel wordt.
Preoperatief onderzoek
Om je goed voor te bereiden op de operatie vul je samen met je ouders een vragenlijst in. Ook hebben jullie een afspraak met de apothekersassistente (als je medicijnen gebruikt), de anesthesioloog en de verpleegkundige.
De anesthesioloog geeft uitleg over de anesthesie (narcose) tijdens de operatie. Ook krijg je uitleg over medicijnen tegen pijn. De afspraken zijn via de telefoon, op verschillende momenten.
Wat is anesthesie / narcose?
Narcose betekent dat je gaat “slapen” met hulp van medicijnen via een infuus. Je voelt niks van de operatie. We noemen dit slapen, maar eigenlijk is het geen gewone slaap. Als je onder narcose bent, kun je namelijk niet uit jezelf wakker worden. Na de operatie heb je een beetje een gevoelige keel en kun je je een beetje misselijk voelen. Dat mag je tegen de verpleegkundige zeggen, want je kunt er medicijnen voor krijgen.
Neuro monitoring (afdeling neurologie)
Neuromonitoring is het bewaken (of eigenlijk bekijken, monitoren) van de functie van hersenen, ruggenmerg en zenuwen. Hierbij wordt gebruik gemaakt van de elektrische eigenschappen van zenuwcellen. Zij kunnen elektrisch worden gestimuleerd en hun elektrische eigenschappen zijn meetbaar met speciale apparatuur. Met neuromonitoring kan een dreigende beschadiging op tijd gesignaleerd worden. Dit komt zelden voor. Bij een scoliose operatie kan het operatieteam dan vaak maatregelen nemen om blijvende schade aan de zenuwen te voorkomen.
Naar het ziekenhuis
Een dag voor de operatie word je opgenomen op de kinderafdeling, dit is meestal in de avond. Je krijgt een rondleiding en uitleg van een verpleegkundige. Als je wilt mag je samen met je ouders al even op de intensive care kijken, daar slaap je de eerste nacht na de operatie. Misschien vind je het fijn om alvast de voorbereidingsspullen te bekijken, dat kan ook op de afdeling.
Mag je eten en drinken voor de operatie?
Voor deze operatie is het belangrijk dat je nuchter bent. Dat betekent dat je vanaf een bepaald tijdstip niet meer mag eten en drinken. Jij en je ouders krijgen hier meer informatie over van de afdeling Preoperatief onderzoek.
Is uw kind niet nuchter, dan kan de operatie niet doorgaan en wordt deze uitgesteld. De afdeling kan de operatie in rekening brengen.
Medicijnen
Om ervoor te zorgen dat je na de operatie zo min mogelijk pijn hebt, krijg je van te voren een paar tabletten of zetpillen. We weten dan zeker dat ze tijdens de operatie goed zijn ingewerkt.
Naar de operatiekamer
Voordat je naar de operatiekamer gaat, krijg je een operatiejasje aan en een naambandje om je arm. Een verpleegkundige en soms een pedagogisch medewerker, brengen je in je bed naar de operatieafdeling. Je vader, moeder of verzorger mogen mee, ze blijven bij je totdat je slaapt.
Infuus en katheter
Tijdens de operatie is het nodig dat je vocht krijgt. Dat doen we via een infuus. De anesthesist brengt het infuus in op de operatiekamer.
Voordat de operatie begint krijg je een slangetje in je blaas (blaaskatheter). We kunnen dan meten hoeveel je plast tijdens de operatie. De blaaskatheter zit er na de operatie nog in.
Operatie
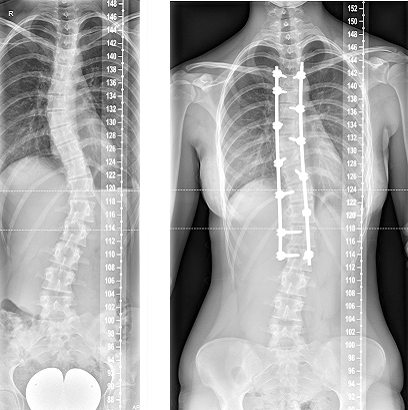
Als alle voorbereidingen klaar zijn, begint de operatie. De chirurg maakt een wond op de rug. Tijdens de operatie maakt hij de bocht in jouw wervelkolom zo recht mogelijk. De wervelkolom wordt vastgezet met behulp van staven en schroeven. Op sommige plaatsen schraapt de chirurg wat bot van de wervels. De chirurg plaatst dit bot langs de wervelkolom. Dit zorgt ervoor dat alles stevig vastgroeit. Tot slot spuit de anesthesist of de chirurg morfine rondom je ruggenmerg als je slaapt. Dit zorgt ervoor dat je de eerste 24 uur na de operatie veel minder pijn hebt. Tijdens de hele operatie gebruiken we ruggenmerg-bewaking (zie ook neuromonitoring); met draadjes aan de armen en benen testen we zo of de zenuwen goed blijven werken.
Resultaat
Het resultaat van de operatie is dat de wervelkolom zo recht mogelijk wordt gezet, in balans is en dat wervelkolom in de nieuwe stand vastgroeit, zonder dat het ruggenmerg of de zenuwen daardoor beschadigd raken. Zo voorkomen we verdere verergering van de bocht en worden rugklachten op latere leeftijd hopelijk verminderd en ervaar jij meer kwaliteit van leven.
 |
 |
Wat zijn de risico's?
Zelfs als de operatie helemaal goed is gedaan, kunnen er problemen zijn. Zulke problemen noemen we complicaties. Een spondylodese operatie is een veilige operatie. Heel soms kan er toch iets mis gaan. Er bestaat een kans dat je een paar dagen na de operatie een ontsteking (infectie) krijgt. Deze ontsteking is meestal goed te behandelen met medicijnen.
Andere mogelijke complicaties:
- Zenuwuitval
- (Na)bloeding
- Klaplong
- Schroef die niet goed zit
- Niet vastgroeien van het bot
- Losraken van schroeven en of staven
Na de operatie
De intensive care
Meteen na de operatie ga je naar de uitslaapkamer en dan naar de intensive care (IC). We letten daar extra goed op je. Vaak ben je nog erg slaperig als je daar komt. Je ouders of verzorgers mogen daar bij je zijn.
Na de operatie lig je gewoon op je rug. Op de uitslaapkamer en IC vragen we regelmatig aan je of je het goed voelt als we je armen en benen aanraken. We willen ook weten of je je armen en benen al weer kunt bewegen en hoeveel pijn je hebt. Je kunt de pijn een cijfer geven. 0 = geen pijn en 10 is het ergst. Als je veel pijn hebt kun je daar extra medicijnen voor krijgen.
Als het nodig is komt een fysiotherapeut langs om ademhalingsoefeningen met je te doen. Je kunt dan ook een oefenapparaatje krijgen om het inademen te stimuleren. De oefeningen zijn erg belangrijk. Zij kunnen voorkomen dat je een longontsteking krijgt. Soms krijg je ook wat extra zuurstof door een klein slangetje in je neus.
Weer terug op de kinderafdeling
Als alles goed gaat mag je weer naar de kinderafdeling (of andere verpleegafdeling).De eerste dag na de operatie lig je veel op bed en kom je steeds verder overeind in bed. Als het gaat mag je al even op de rand van het bed zitten met hulp van de fysiotherapeut. Draaien in bed mag onder begeleiding van een verpleegkundige of een fysiotherapeut.
De verpleegkundige op de afdeling zorgt ervoor dat je voldoende medicijnen krijgt tegen de pijn.
Kort na de operatie werken de darmen vaak minder goed. Je moet daarom in het begin rustig aan doen met eten en drinken. De verpleegkundige op de afdeling vertelt wat je mag drinken en (later) mag eten.
Uit bed
Vanaf de eerste of tweede dag ga je met hulp van de fysiotherapeut op de rand van je bed zitten, in de stoel zitten en rondlopen. Als dat goed gaat, mag je steeds meer zelf doen. De verpleegkundige / fysiotherapeut en de arts vertellen je verder wat je beter wel en wat je beter niet kan doen. Onder het kopje 'Leefregels' verder in deze folder lees je hier meer over.
De wond
Je krijgt een speciale pleister op je rug die 7 dagen mag blijven zitten. Vanaf de derde dag na de operatie mag je weer douchen. De wond is gehecht met oplosbare hechtingen, deze hoeven niet verwijderd te worden. Wel zie je soms aan beide randen van de wond een lusje zitten die er vanzelf afvalt.
Controle röntgenfoto
Voordat je naar huis gaat, maken we voor controle een röntgenfoto van je wervelkolom.
Ontslag (naar huis)
Meestal blijf je 5 tot 6 dagen in het ziekenhuis. Daarna mag je naar huis. Soms vindt de arts het beter dat je nog wat langer blijft. Als dat zo is, bespreekt hij dat met jou en met je ouders / verzorgers.
Weer thuis
Ondanks alle zorg rondom de operatie, kunnen er thuis soms toch nog complicaties optreden zoals:
- De wond gaat lekken.
- Het wondgebied wordt steeds dikker/ roder/ warmer.
- De wond gaat steeds meer pijn doen.
- Je hebt hoge koorts.
Als je één of meer van de bovenstaande complicaties hebt, dan neem je contact op met de orthopedisch chirurg. Je vindt de contactgegevens onderaan de folder.
Leefregels
Voor kinderen die naar school gaan
- Na 3 tot 6 weken mag je weer naar school. Voor jou en je ouders/verzorgers is het belangrijk om je goed voor te bereiden.
- Na 3 maanden mag je starten met fysiotherapie.
- Na 3 maanden mag je voorzichtig zwemmen.
- Na 6 maanden mag je weer sporten en na 12 maanden mag je weer aan contactsport doen (boxen, wedstrijd voetbal)
- Totaal duurt het dus zo’n 6 a 12 maanden voordat jouw rug helemaal genezen is. In deze periode mag je wel rustig aan al wat activiteiten opbouwen. Volg deze adviezen:
- De eerste 6 weken na de operatie niet fietsen of bromfiets rijden (ga ook zeker niet achterop zitten bij iemand).
- Probeer de eerste 3 maanden niet te draaien met je bovenlichaam. Die beweging maak je bijvoorbeeld als je iets wilt bespreken met een klasgenoot die achter je zit. Het is beter om je heupen en schouders tegelijk te draaien.
- Probeer de eerste 3 maanden geen holle of bolle rug, dus niet bukken en geen overstrekkende bewegingen met je armen maken. Daardoor wordt je rug extra belast.
- De eerste 3 maanden niet op je buik liggen, op je rug liggen is het beste.
- Wij raden af om met het openbaar vervoer te reizen de eerste 3 maanden.
- Ga niet een lange tijd achter elkaar staan, slenteren of hardlopen.
- Ga niet onderuitgezakt zitten, maar rechtop of met steun in de rug (kussen).
- Zit niet te lang achter elkaar (bouw dit langzaam weer op).
- Tot 3 maanden niets dragen of tillen dat zwaarder is dan 5 kg. Vanaf 3 maanden mag je dit opbouwen tot maximaal 10 kilo.
- Sporten mag in principe weer na 6 maanden. Contactsport (boxen, wedstrijdvoetbal etc.) na 12 maanden.
Ook belangrijk op school (informatie voor ouders)
Maak met uw school goede afspraken over:
- Opbouwend (in uren of dagdelen) beginnen met school.
- Wisselen van houding: vraag of het mogelijk is om in de klas van zithouding naar stahouding te gaan (of andersom) bij vermoeidheid of pijn in de rug.
- Wisselen van klaslokaal: vraag of uw kind wat meer tijd krijgt om te wisselen van klas en dit buiten de drukte te doen (bijvoorbeeld 5 minuten eerder uit de klas).
- Goede uitleg aan de klasgenoten over de operatie en instructies over wat wel en niet mag. Bijvoorbeeld niet plotseling trekken of duwen!
- Voor uw kind geldt: vraag een klasgenoot of hij of zij jouw schooltas wil dragen.
Contact
Heeft u nog vragen, dan kunt u bellen met:
Orthopedie
088 624 56 56 (bereikbaar van maandag tot en met vrijdag van 8.30 tot 17.00 uur)
088 624 50 00 (bij spoed na 17.00 uur en in het weekend)
Fysiotherapie
088 624 23 05 (bereikbaar op maandag tot en met vrijdag van 8.30 tot 17.00 uur)
