DCIS (PID): H3 Operatie bij DCIS DCIS (PID): H3 Operatie bij DCIS
- Isala
- Patiëntenfolders
- 7076-DCIS (PID): H3 Operatie DCIS
Patiënten Informatie Dossier
In dit hoofdstuk leest u meer over de meest voorkomende operaties bij DCIS. Natuurlijk krijgt u ook persoonlijk van uw arts en uw regieverpleegkundige uitgebreide informatie over uw operatie.
De meest voorkomende operaties zijn:
- een borstsparende operatie;
- een borstamputatie.
Er wordt altijd gekeken of een borstsparende operatie mogelijk is. Dit kan alleen niet altijd, bijvoorbeeld omdat:
- DCIS in een groot gebied zit;
- het gebied van DCIS groot is in verhouding tot de hele borst;
- er medische, psychologische of praktische redenen zijn om van bestraling af te zien.
Borstsparende operatie
Bij een borstsparende operatie wordt de DCIS tijdens een operatie weggehaald. Op de plek waar de DCIS is weggehaald, plaatst de chirurg clips. Deze clips kan de bestralingsarts na de operatie terugvinden. Zo kan hij precies bepalen welke plek bestraald moet worden. Ook zijn de clips tijdens de na-controle op de mammografie terug te vinden.
Na de borstsparende operatie is er altijd bestraling nodig. Voor uw operatie heeft u een gesprek met de bestralingsarts. De bestraling start ongeveer vier weken na de operatie. De bestralingen vinden daarna gedurende een aantal weken (op werkdagen) plaats.
Het kan zijn dat de chirurg samen met de plastisch chirurg opereert. Bijvoorbeeld omdat er tijdens de operatie:
- weefsel verplaatst wordt vanuit dezelfde borst om te voorkomen dat er een ‘deuk’ in de borst achterblijft.
- huid vanuit de omgeving van de borst wordt verplaatst om de vorm van de borst zo goed mogelijk te behouden.
- een techniek wordt toegepast, zoals bij een borstverkleiningsoperatie (mammareductie).

Bekijk hier een informatiefilmpje over de borstsparende operatie.
Het kan zijn dat de werkwijze in Isala iets anders is dan in dit algemene filmpje.
 U kunt ook deze bovenstaande QR code met de camera van uw telefoon scannen.
U kunt ook deze bovenstaande QR code met de camera van uw telefoon scannen.
Borstamputatie
Bij een amputatie van de borst, verwijdert de chirurg al het borstklierweefsel inclusief huid, tepel en tepelhof.
Als er tijdens de operatie een directe reconstructie wordt uitgevoerd, dan spaart de chirurg de huid (en soms ook tepel en tepelhof). Uw arts bespreekt met u wat in uw geval wel en wat niet kan.
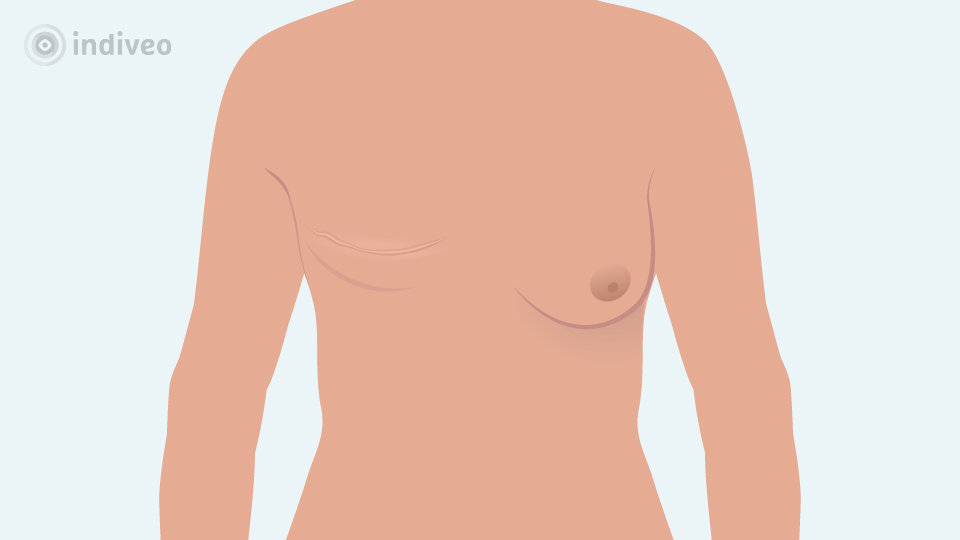
Bij een amputatie van de borst ontstaat een vrij groot litteken. Dit litteken loopt van het midden van de borstkas naar de flank of oksel. De borstwand is niet altijd glad, maar kan een beetje verdikt of onregelmatig zijn. De huid rond het litteken kan na de operatie ‘doof’ aanvoelen. Dit gevoel kan na een aantal weken veranderen. Soms is het dove gevoel blijvend.
Soms blijven mensen, na een amputatie, de weggehaalde borst nog voelen. Dit wordt “fantoompijn” genoemd.
Bekijk hier het filmpje over borstamputatie. Let op: Het kan zijn dat de werkwijze in Isala iets anders is dan in dit algemene filmpje.
U kunt ook deze bovenstaande QR code met de camera van uw telefoon scannen.
Zelfde kans op genezing
Als u kunt kiezen tussen een borstamputatie en een borstsparende operatie, is het goed om te weten dat de kans op genezing bij beide behandelingen hetzelfde zijn. Uiteindelijke kiest u samen met uw arts wat voor u het beste behandelplan is.
Welke chirurg opereert u?
Het kan zijn dat een andere chirurg u opereert dan de chirurg die u op de polikliniek heeft gesproken. Uiteraard vindt er voor de operatie een goede overdracht plaats. De chirurg is dus goed op de hoogte van uw situatie.
Heeft u een voorkeur voor wie u zal opereren, bespreek dit dan met uw chirurg of regieverpleegkundige. Soms duurt het dan wel langer voor u geopereerd kan worden, omdat de operatie bij deze chirurg ingepland moet worden.
Schildwachtklierprocedure
Bekijk hier het filmpje over de schildwachtprocedure. Let op: Het kan zijn dat de werkwijze in Isala iets anders is dan in dit algemene filmpje.
U kunt ook deze bovenstaande QR code met de camera van uw telefoon scannen.
Waarom wordt de schildwachtklierprocedure gedaan?
DCIS kan niet uitzaaien. Toch wordt tijdens de operatie soms ook de schildwachtklier verwijderd. Dit wordt gedaan omdat er toch sprake kan zijn van een combinatie van DCIS en borstkanker, ook al werd er in een biopt alleen DCIS gevonden.
Tijdens de operatie wordt de schildwachtklier opgezocht. Deze klier wordt ook wel de poortwachterklier of sentinel node genoemd. De schildwachtklier ‘filtert’ als eerste het lymfvocht uit de borst. Soms is er één schildwachtklier, soms zijn er meerdere. De schildwachtklier zit meestal in de oksel, maar soms ook naast het borstbeen. Als er in de schildwachtklier geen kankercellen worden gevonden, zijn er in 95 procent van de gevallen ook geen uitzaaiingen in de andere okselklieren.
Als de schildwachtklier wél kankercellen bevat, overlegt het behandelteam of er een aanvullende behandeling nodig is.
Over de operatie
Voor uw operatie krijgt u drie injecties met een radioactieve stof in uw borst. Dit gebeurt op de afdeling Nucleaire geneeskunde. Deze radioactieve stof gaat via uw lymfebanen naar de schildwachtklier(en).
Na drie tot vier uur maken wij een scan van uw oksel. Dit duurt ongeveer 30 minuten. Op de scan kunnen wij precies zien waar de schildwachtklier zich bevindt. Met een stift en Oost-Indische inkt wordt deze plaats op uw huid aangegeven. Als u de scan de dag voor uw operatie heeft, dan mag u op de operatiedag douchen. Zorg er wel voor dat de tekening zichtbaar blijft.
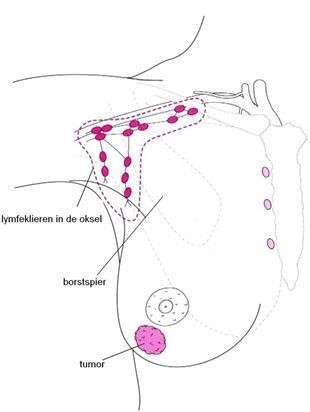
Afbeelding 1: Lymfeklieren in de okstel
Tijdens de operatie is de schildwachtklier nog radioactief. Dit wordt gemeten met een zogenaamde probe. De chirurg bepaalt met de probe precies de plaats van de schildwachtklier. Vervolgens verwijdert hij de schildwachtklier.
Soms is de schildwachtklier echter niet goed zichtbaar. Dan wordt er ook nog een blauwe kleurstof in de borst gespoten. Deze kleurstof verspreidt zich daarna snel naar de schildwachtklier. De schildwachtklier kleurt hierdoor blauw. Deze blauwe kleur is met het blote oog te zien. Zo heeft de chirurg extra informatie over welke klier een schildwachtklier is.
Na de operatie plast u de rest van de blauwe kleurstof vanzelf uit. Uw urine kan na de operatie dus enkele dagen groen/blauw van kleur zijn. Ook kunt u er na de operatie, door de blauwe kleurstof, wat grauw uitzien.
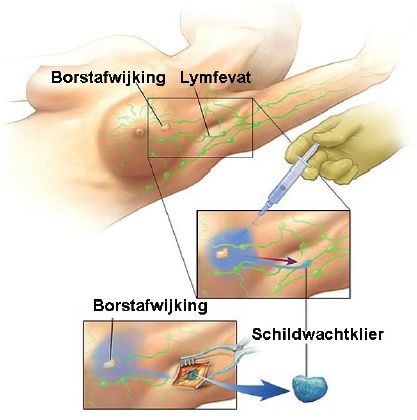
Afbeelding 2: Schildwachtklierprocedure
Opname
Houd u zich voor uw opname aan de volgende regels:
- Vanaf zeven dagen voor de operatie mag u uw oksel niet meer ontharen, aan de kant waar u geopereerd wordt. Zo verkleint u uw kans op infecties na de operatie.
- Op de dag van de operatie moet u zich thuis douchen. U mag geen body crème, make-up of nagellak gebruiken.
- De anesthesioloog vertelt u tot hoe laat u mag eten en drinken. Tot de operatie mag u uw mond spoelen met water.
- Neem op de dag van de operatie alleen de medicijnen in die de anesthesioloog met u heeft afgesproken.
- Neem de medicijnen die u gebruikt mee naar uw opname.
U wordt opgenomen op een chirurgische afdeling. Een verpleegkundige vertelt u meer over de gang van zaken op deze afdeling.
Voorafgaand aan de operatie heeft u een gesprek met de regieverpleegkundige. Zij neemt met u door hoe de dag zal verlopen.
Operatie
De verpleegkundige brengt u in uw bed naar de voorbereidingsruimte van de operatiekamer. In de voorbereidingsruimte helpen wij u om op een operatietafel te gaan liggen. Vervolgens rijden wij u naar de operatiekamer.
De chirurg en anesthesioloog stellen zich in de operatiekamer (nogmaals) aan u voor. Zij bespreken kort met u door wat er gaat gebeuren. Daarna krijgt u de narcose.
Tijdens de operatie plaatst de chirurg soms een wonddrain in het wondgebied. Deze drain voert het wondvocht af. De drain wordt de dag na de operatie verwijderd.
Na de operatie verblijft u op de uitslaapkamer. Hier wordt u langzaam wakker. Zodra u zich goed voelt en uw controles zijn goed, gaat u terug naar de verpleegafdeling.
Na de operatie
Ontslag
De zaalarts bespreekt met u wanneer u naar huis mag:
- Bij een borstsparende operatie mag u in principe dezelfde dag weer naar huis.
- Na een borstamputatie moet u één nacht blijven.
Na de operatie kunt u op de afdeling een hartvormig kussentje krijgen. Dit kussentje is fijn om onder de oksel te dragen. Zo verlicht het de pijn na een operatie aan de borst of de lymfklieren.
De verpleegkundige bespreekt met u de adviezen voor thuis.
Wond
Na de operatie kan uw borst voller aanvoelen. Dit komt door wondvocht (seroom). Ook bij een borstamputatie kan er op de plek waar uw borst heeft gezeten wondvocht ophopen. Dit is normaal. Het komt regelmatig voor nadat de wonddrain is verwijderd. Meestal neemt het lichaam dit vocht vanzelf weer op.
Gebeurt dit niet en blijft de wond gespannen en pijnlijk aanvoelen? Bel dan met de regieverpleegkundige. Het vocht kan dan via een punctie verwijderd worden. Dit gebeurt op de polikliniek. Meestal doet dit geen pijn, omdat de zenuwen na de operatie (nog) niet goed werken. U kunt ook een bloeduitstorting hebben.
Als de wond goed gesloten is, kunt u starten met het verzorgen van de wond met een crème waarin vitamine E zit. Overleg tijdens uw controle op de polikliniek wanneer u hiermee mag beginnen. Massage met vitamine E-crème, door uzelf of een naaste, kan voorkomen dat het litteken stug gaat aanvoelen.
Hieronder volgen adviezen voor thuis, voor de periode na uw operatie:
Wondverzorging
- Vanaf 48 uur na uw operatie mag u weer douchen. Douche niet te lang en niet te warm.
- U mag voorlopig niet in bad en niet zwemmen. Tijdens uw controle op de polikliniek hoort u wanneer dit wel weer mag.
- Op de wond krijgt u een hechtpleister. Deze moet u laten zitten tot aan het bezoek aan de mammapolikliniek. Tenzij u hier klachten van krijgt, zoals jeuk, blaarvorming.
- Alleen als de wond nog lekt, is het nodig om een nieuwe pleister aan te brengen. Is de wond droog, dan hoeft dit niet.
Hechtingen
De wond wordt gehecht met oplosbare hechtingen. Deze hechtingen lossen vanzelf op.
Pijnbestrijding
Tegen de pijn mag u paracetamol 1000 mg gebruiken. Neem de paracetamol op vaste tijden in. Dit doet u door elke 6 uur 2 tabletten van 500 mg in te nemen (= 4 maal). Afhankelijk van hoeveel pijn u heeft, kunt u proberen dit af te bouwen.
Helpt dit onvoldoende? Dan mag u elke 6 uur: paracetamol 1000 mg met ibuprofen 400 mg nemen. Deze combinatie mag u maximaal drie dagen gebruiken.
Bewegen
Het is belangrijk dat u na de operatie in beweging blijft. Uw schouder aan de kant van de operatie kan wat gevoeliger of “stijf” zijn. Dit komt door de manier waarop u tijdens de operatie heeft gelegen.
Blijf niet in bed liggen, maar ga rustig weer wat dingen doen. Luister naar uw eigen lichaam en gebruik uw arm op geleide van de pijn.
Houd u aan de volgende richtlijnen als u bent geopereerd door de chirurg én plastisch chirurg. Zo bevordert u het genezen van de wond:
- Til de eerste twee weken niet zwaar (denk aan een kind optillen of een tas vol boodschappen).
- U mag niet sporten en geen zwaar huishoudelijk werk doen.
- Na ongeveer vier weken mag u weer rustig meer dingen doen, tot u alles weer kunt doen zoals u gewend was. Luister naar uw eigen lichaam en beweeg op geleide van de pijn.
Wanneer moet u contact opnemen met het ziekenhuis?
Als u last krijgt van de volgende klachten is het belangrijk dat u contact met ons opneemt:
- als de wond nabloedt;
- als u koorts heeft boven de 38,5 graden Celsius;
- als de wond kloppende pijn veroorzaakt of vurig rood ziet;
- als u veel pijn heeft, ondanks de pijnstilling;
- als de wond strak en pijnlijk aanvoelt, door veel onderhuids wondvocht (seroom). Als dat nodig is, kunt u dit vocht laten verwijderen. Hiervoor is een speciaal ingericht spreekuur op de mammapolikliniek. Dit spreekuur is er elke dag van maandag tot en met vrijdag in de ochtend. Wilt u ingepland worden? Bel dan rond 8.30 uur ons secretariaat.
Bel bij bovenstaande problemen naar de locatie waar u onder behandeling bent:
Zwolle
Mammapolikliniek
088 624 34 87 (bereikbaar van maandag tot en met vrijdag van 8.30 tot 17.00)
Spoedeisende hulp
088 624 50 00 (buiten kantoortijden)
Meppel
Mammapolikliniek
088 624 12 74 (bereikbaar van maandag tot en met vrijdag van 8.30 tot 17.00)
Spoedeisende hulp
088 624 50 00 (buiten kantoortijden)
Weefseluitslag na operatie
Ruim een week na uw operatie komt u voor controle bij de chirurg. Deze afspraak kan gecombineerd zijn met een afspraak bij de plastisch chirurg en de regieverpleegkundige.
De chirurg bespreekt de uitslagen met u. Hij vertelt u of aanvullend onderzoek en/of aanvullende behandeling nodig zijn. Ook bespreekt u samen hoe de verdere controles er voor u uitzien. Bij deze controle bekijkt de chirurg ook de wond.



