Borstkanker (PID): H4 Operatie bij borstkanker Borstkanker (PID): H4 Operatie bij borstkanker
- Isala
- Patiëntenfolders
- 6683-Borstkanker (PID): H4 Operatie borstkanker
Patiënten Informatie Dossier
De meest voorkomende operaties zijn een borstsparende operatie en een borstamputatie. Er zal altijd bekeken worden of een borstsparende behandeling mogelijk is. Hier leest u daar meer over.
Soorten operaties
Borstsparende operatie
Bij een borstsparende operatie wordt de kwaadaardige tumor weggehaald. Tijdens de operatie streven we ernaar om de tumor compleet te verwijderen en tegelijkertijd uw borst zo mooi mogelijk te behouden. Als het nodig is, kan de chirurg-oncoloog:
- weefsel verplaatsen uit dezelfde borst om een ‘deuk’ op de plek van de weggehaalde tumor te voorkomen.
- ervoor kiezen om een litteken te maken rondom de tepel of een andere plaats in plaats van direct boven de tumor.
Bij de operatie worden kleine clips in uw borst geplaatst, op de plek waar de tumor is verwijderd. Dankzij deze clips kan de radiotherapeut na de operatie precies het bestralingsgebied bepalen. Daarnaast is de plek waar de tumor heeft gezeten op deze manier tijdens de nacontrole terug te vinden op de mammografie.
Na de borstsparende operatie is altijd nog bestraling van de borst nodig. Daarom heeft u voor de operatie een gesprek met de radiotherapeut. De bestraling start ongeveer vier weken na uw operatie en vindt gedurende een aantal weken op werkdagen plaats.
Een borstsparende behandeling is niet mogelijk wanneer:
- de kwaadaardige tumor een groot gebied omvat;
- de kwaadaardige tumor groot is in verhouding tot de hele borst;
- er meerdere tumoren zijn in verschillende gedeelten van de borst;
- er in de borst ook uitgebreide groei van het voorstadium van borstkanker is gevonden;
- op basis van medische, psychologische of persoonlijke redenen.
Bekijk hier een informatiefilmpje over de borstsparende operatie. Let op: het kan zijn dat de werkwijze in Isala iets anders is dan in dit algemene filmpje.  U kunt ook deze bovenstaande QR code met de camera van uw telefoon scannen.
U kunt ook deze bovenstaande QR code met de camera van uw telefoon scannen.
Oncoplastische borstsparende operatie
Het kan zijn dat de chirurg-oncoloog samen met de plastisch chirurg opereert. Dit wordt een oncoplastische operatie genoemd. Meestal wordt hiervoor gekozen als er meer dan 20% van de borst moet worden verwijderd. Er moet dan meer eigen weefsel verplaatst worden om de ruimte van de weggehaalde tumor op te vullen. Vaak gebruikte technieken hiervoor zijn bijvoorbeeld een borstverkleiningstechniek of het verplaatsen van weefsel uit de flank (TD).
Borstamputatie
Als een volledige amputatie van uw borst nodig is, wordt al het borstklierweefsel verwijderd inclusief huid, tepel en tepelhof. Er ontstaat dan een litteken dat net naast het midden van de borstkas naar uw flank of oksel loopt.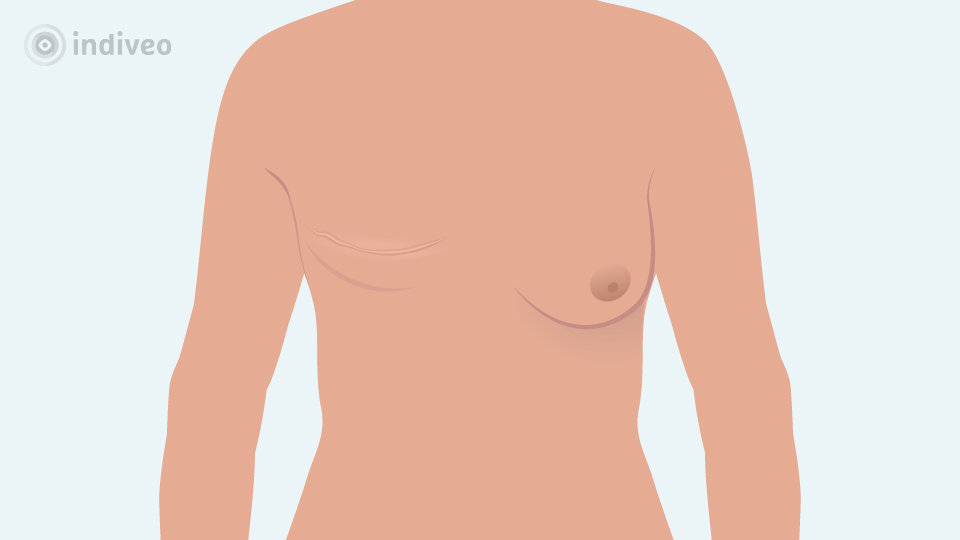
Bekijk hier het filmpje over borstamputatie. Let op: Het kan zijn dat de werkwijze in Isala iets anders is dan in dit algemene filmpje.
U kunt ook deze bovenstaande QR code met de camera van uw telefoon scannen.
Operatie met reconstructie
Als er tijdens de operatie een directe reconstructie plaatsvindt, wordt er huid (en soms ook tepel en tepelhof) gespaard en wordt er direct een (tijdelijke) prothese geplaatst. De arts bespreekt met u of dit mogelijk is.
Operatie zonder reconstructie
Bij een operatie zonder reconstructie ontstaat een vrij groot litteken. De borstwand is niet altijd glad, maar kan een beetje verdikt of onregelmatig zijn. De huid rond het litteken kan ‘doof’ aanvoelen na de operatie. Sommige patiënten ervaren een soort schrijnend gevoel, alsof het een schaafwond is. Dit gevoel kan na een aantal weken veranderen. Soms is het dove gevoel blijvend. Soms hebben mensen na een amputatie de vreemde gewaarwording dat de weggehaalde borst er nog is. Dit wordt 'fantoompijn' genoemd.
Wacht met de beoordeling van uw litteken tot circa een jaar na operatie. Dan heeft het litteken pas de definitieve vorm.
Kiezen tussen soort operatie
Als u kunt kiezen tussen een borstamputatie en een borstsparende operatie, dan is de kans op genezing voor beide behandelingen hetzelfde. Het uiteindelijke behandelplan besluit u samen met uw arts.
Controles
We doen ons best om zowel de operatie als de verdere controles door uw eigen chirurg te laten doen. Helaas is dit niet altijd mogelijk. Het kan dus zo zijn dat de operatie wordt uitgevoerd door een andere chirurg dan degene die u op de polikliniek heeft gesproken. Uiteraard is deze chirurg wel goed op de hoogte van uw situatie.
Heeft u een specifieke voorkeur voor wie u zal opereren, dan kunt u dit met de chirurg of regieverpleegkundige bespreken.
Lymfklier(en) verwijderen
Tijdens de operatie van de borst verwijdert de chirurg-oncoloog meestal ook een of meerdere lymfklieren uit de oksel. Dit gebeurt zowel bij de borstsparende behandeling als bij de borstamputatie. Hiervoor zijn drie mogelijkheden:
- schildwachtklierprocedure;
- mari-klierprocedure;
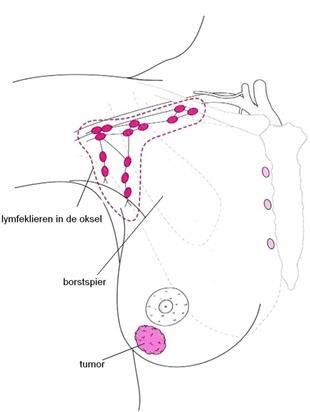
Afbeelding 1: Lymfeklieren in de oksel
Schildwachtklierprocedure
Als er na een echo van de oksel geen afwijkingen aan de lymfeklieren zijn gezien, wordt tijdens de operatie de schildwachtklier opgezocht. Deze schildwachtklier wordt ook wel de poortwachterklier of sentinel node genoemd.
De schildwachtklier ‘filtert’ als eerste het lymfvocht uit de borst. Soms is er één schildwachtklier, soms zijn er meerdere. De schildwachtklier bevindt zich meestal in de oksel, maar zit soms ook naast het borstbeen.
Als de schildwachtklier vrij is van kankercellen, zijn er in 95 procent van de gevallen ook geen uitzaaiingen in de andere okselklieren. Als de schildwachtklier wél kankercellen bevat, wordt er in het behandelteam overlegd of er een aanvullende behandeling nodig is.
Bekijk hier het filmpje over de schildwachtprocedure. Let op: Het kan zijn dat de werkwijze in Isala iets anders is dan in dit algemene filmpje. 
U kunt ook deze bovenstaande QR code met de camera van uw telefoon scannen.
Injecties met radioactieve stof
Voor de operatie krijgt u op de afdeling Nucleaire geneeskunde drie injecties met een radioactieve stof in uw borst. De radioactieve stof gaat via lymfbanen naar de schildwachtklier(en). Na drie tot vier uur wordt een scan van de oksel gemaakt. Dit duurt ongeveer 30 minuten. Door middel van de scan wordt zichtbaar waar de schildwachtklier zich bevindt.
Tijdens de operatie is de schildwachtklier nog radioactief. Dit wordt gemeten met een zogenaamde probe. De chirurg kan zo de plaats van de schildwachtklier precies bepalen en deze daarna verwijderen. Soms is het nodig, als de schildwachtklier toch nog niet goed te zien is, om ook nog een blauwe kleurstof (patent blauw) in de lymfevaatjes van de borst in te spuiten. Deze kleurstof verspreidt zich snel naar de schildwachtklier. De schildwachtklier kleurt blauw, dit is met het blote oog zichtbaar. Zo heeft de chirurg extra informatie over welke klier een schildwachtklier is.
Gevolgen blauwe kleurstof
De resterende blauwe kleurstof plast u vanzelf uit. Uw urine kan dus een aantal dagen na de operatie groen/blauw van kleur zijn. Bovendien kunt u door de blauwe kleurstof de eerste dag na de operatie wat grauw zien. Ook blijft er nog enige tijd na de operatie een blauwe verkleuring in de huid zichtbaar Dit verdwijnt binnen enkele maanden.
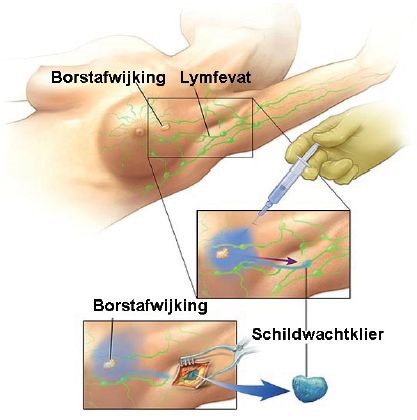
Afbeelding 2: Schildwachtklierprocedure
Mari-klier-procedure
Als bij u lymfeklieruitzaaiingen zijn vastgesteld, wordt de mari-klier procedure uitgevoerd. U krijgt dan vaak neo-adjuvante chemotherapie. Dit staat voor chemotherapie vóór de operatie. Voor de start van de chemotherapie wordt een jodiumbron in de betreffende lymfeklier geplaatst. Na het afronden van de chemotherapie wordt deze klier opgespoord met een probe – dit is een apparaatje dat radioactiviteit kan meten – en verwijderd.
Soms wordt er blauwe kleurstof (patent blauw) in de lymfebaantjes van de borst gespoten en worden ook enkele omliggende klieren verwijderd. De mogelijke effecten van het patent blauw leest u hierboven onder het kopje ‘Gevolgen blauwe kleurstof’.
De patholoog kan zien wat het effect van de chemotherapie op de kwaadaardige cellen in de lymfklier is geweest.
Okselklierdissectie
Bij een okselklierdissectie worden alle (10-25) klieren uit de oksel verwijderd. Dit kan nodig zijn als:
- er in meerdere lymfklieren uitzaaiingen zijn gevonden;
- als de neoadjuvante chemotherapie onvoldoende heeft gewerkt.
Na een okselklierdissectie hebben veel patiënten geen of een veranderd gevoel aan de achterzijde van de bovenarm en soms ook aan de zijkant van de borstkas. Dit komt omdat een deel van de gevoelszenuwen in het wondgebied is doorgesneden. Dit is niet te vermijden. Bij de meeste mensen keert het gevoel na verloop van tijd weer terug.
Gebruik van de arm na de operatie
Na een okselklierdissectie kunnen de arm en schouder aan de geopereerde zijde stijf zijn. Oefeningen en adviezen om het herstel te bevorderen, leest u in de bijlage ‘Gevolgen van behandeling van de oksel (operatie)’.
Voorbereiding op uw opname
- Vanaf zeven dagen voorafgaand aan de operatie mag u de oksel aan de te opereren zijde niet meer ontharen, omdat u daarmee het risico op infecties na de operatie vergroot.
- Op de dag van de operatie moet u zich thuis douchen. U mag geen body crème, make-up of nagellak gebruiken.
- De anesthesioloog vertelt u tot hoe laat u mag eten en drinken. Tot de operatie mag u uw mond spoelen met water.
- Op de dag van de operatie neemt u alleen de medicijnen in die de anesthesioloog met u heeft afgesproken.
- U wordt opgenomen op een chirurgische afdeling. Een verpleegkundige vertelt u over de gang van zaken op de afdeling.
- Neem de medicijnen die u thuis gebruikt mee naar het ziekenhuis.
- Voor uw operatie heeft u een voorlichtend gesprek met de regieverpleegkundige. Zij neemt met u door hoe de dag verloopt.
Operatie
De verpleegkundige brengt u in uw bed naar de voorbereidingsruimte van de operatiekamer. Daar wordt u op een operatietafel geholpen en vervolgens naar de operatiekamer gereden. De chirurg en anesthesioloog zullen zich (nogmaals) aan u voorstellen en spreken opnieuw kort met u door wat er gaat gebeuren. Daarna wordt de narcose toegediend.
Tijdens de operatie wordt in sommige gevallen een wonddrain achtergelaten in het wondgebied. Deze zorgt voor de afvoer van wondvocht. De drain wordt de dag na de operatie verwijderd. Na de operatie verblijft u op de uitslaapkamer, waar u langzaam wakker wordt. Zodra u zich goed voelt en uw controles zijn goed gaat u terug naar de verpleegafdeling.
Naar huis
De zaalarts of uw chirurg bespreekt met u wanneer u naar huis mag. Bij een borstsparende operatie mag u in principe dezelfde dag weer naar huis. Na een borstamputatie moet u één nacht blijven. Als u alleen woont, heeft het de voorkeur om een nacht na operatie in het ziekenhuis te blijven.
Na de operatie kunt u op de afdeling een hartvormig kussentje krijgen. Het model van het kussentje is zo ontworpen dat het, gedragen onder de oksel, verlichting van de pijn geeft na de operatie.
De verpleegkundige bespreekt met u de adviezen voor thuis.
Wond
Na de operatie kan uw borst (of bij een borstamputatie de plek waar de borst heeft gezeten) voller aanvoelen door de aanwezigheid van wondvocht. Dit is normaal en komt regelmatig voor. Het lichaam neemt dit vocht meestal vanzelf weer op.
Als de wond gespannen en pijnlijk aanvoelt, kunt u bellen met de regieverpleegkundige. Het vocht kan dan op de poli verwijderd worden via een punctie. Dit is meestal niet pijnlijk, omdat de zenuwen (nog) niet goed werken na de operatie. U kunt ook een blauwe plek (bloeduitstorting) hebben op de plek van de operatie.
Overlegt u tijdens de controle op de polikliniek of u kunt starten met het verzorgen van de wond met een crème waarin vitamine E zit. De wond moet dan wel goed gesloten zijn. Massage van het litteken door uzelf of een naaste kan voorkomen dat het litteken stug gaat aanvoelen. Meestal kan er pas een aantal weken na de operatie worden gestart met het smeren/masseren.
Hieronder volgen adviezen voor thuis, voor de periode na uw operatie:
Wondverzorging
- U mag weer douchen vanaf 48 uur na de operatie, niet te lang en niet te warm.
- U mag niet baden of zwemmen, totdat u voor controle op de polikliniek bent geweest. Dan wordt afgesproken wanneer u dit weer mag doen.
- Op de wond wordt een hechtpleister gedaan, deze moet u laten zitten tot aan het bezoek aan de mammapolikliniek. Tenzij u hier klachten van krijgt, zoals jeuk, blaarvorming.
- Alleen als de wond nog lekt, is het nodig om een nieuwe pleister aan te brengen. Is de wond droog, dan hoeft dit niet.
Hechtingen
U krijgt oplosbare hechtingen. De hechtingen worden onderhuids gehecht en lossen vanzelf op. Indien nodig worden de knoopjes verwijderd bij het eerste poli bezoek na de operatie.
BH en borstprothese
Draag na een borstsparende behandeling een goed steunende sportbeha zonder beugel. Een sport-bh is doorgaans goed geschikt, in ieder geval geen bh met beugel. Draag de bh dag en nacht tot uw controleafspraak op de polikliniek. Soms is een deelprothese voor de borst noodzakelijk. De deelprothese wordt op de geopereerde borst gelegd en gesteund door uw bh. Zo wordt de contour van de borst zo goed mogelijk gevormd. De deelprothese is gemaakt van siliconen, er bestaan verschillende vormen en maten. Mocht dit nodig zijn dan kan de regieverpleegkundige een aanvraag voor u schrijven voor een vergoeding bij uw zorgverzekeraar.
Pijnbestrijding
Tegen de pijn mag u paracetamol 1000 mg gebruiken, elke 6 uur (= 4 maal daags 2 tabletten van 500 mg.) Neem de paracetamol op vaste tijden in. Afhankelijk van de ernst van de pijnklachten, kunt u proberen dit af te bouwen. Bij onvoldoende effect kunt u de volgende medicatie innemen: paracetamol 1000 mg, samen met ibuprofen 400 mg, elke 6 uur. Deze combinatie mag u maximaal drie dagen gebruiken.
Bewegen
Het is belangrijk dat u na de operatie in beweging blijft. De schouder aan de geopereerde zijde kan wat gevoeliger of “stijf” zijn. Dit komt door de houding van de arm tijdens de operatie. Blijf niet in bed liggen, bouw uw activiteiten in een rustig tempo op. Luister naar uw eigen lichaam en gebruik uw arm op geleide van de pijn.
In het algemeen gelden de volgende richtlijnen:
- Na een borstsparende operatie mag u de eerste twee weken niet zwaar tillen (denk aan een kind optillen of een tas vol boodschappen).
- Na een borstamputatie met reconstructie mag u 4 tot 6 weken niet zwaar tillen.
- Tijdens deze periode mag u ook niet sporten en geen zwaar huishoudelijk werk doen. Daarna mag u in ongeveer vier weken uw activiteiten voorzichtig weer opbouwen, tot u alles weer kunt doen zoals u gewend was. Luister daarbij goed naar uw lichaam.
Wanneer neem ik contact op met het ziekenhuis?
Neem contact op:
- als de wond nabloedt;
- als u koorts heeft boven de 38,5 graden Celsius;
- als de wond kloppende pijn veroorzaakt of vurig rood ziet;
- als de pijnstilling onvoldoende werkt;
- als er veel onderhuids wondvocht (seroom) is, wat een strak, gespannen gevoel geeft. Als dat nodig is, kan het seroom op de polikliniek verwijderd worden. Bij voorkeur plannen wij dit in tijdens een speciaal hiervoor ingericht spreekuur op de mammapolikliniek. Dit spreekuur vindt van maandag tot en met vrijdag elke dag plaats op de ochtend. Wij willen u vragen rond 8.30 uur contact op te nemen met ons secretariaat zodat u ingepland kan worden.
Bij bovenstaande problemen kunt u bellen naar:
Zwolle
Maandag tot en met vrijdag van 8.30 tot 17.00 uur met de regieverpleegkundigen:
088 624 34 87
Buiten deze tijden met de afdeling Spoedeisende hulp:
088 624 50 00.
Meppel
Maandag tot en met vrijdag van 8.30 tot 17.00 uur met de regieverpleegkundigen:
088 624 12 74
Buiten deze tijden met de receptie:
088 624 50 00
Weefseluitslag na operatie
Ruim een week na de operatie komt u voor controle bij de chirurg, eventueel gecombineerd met een bezoek aan de plastisch chirurg en de regieverpleegkundige. De chirurg bespreekt de uitslagen met u. Hij of zij vertelt u ook of aanvullend onderzoek en/of aanvullende behandeling nodig zijn en hoe de verdere controles er voor u uitzien. Bij deze controle wordt ook naar de wond gekeken.
Tumoren hebben soms een wisselende samenstelling. Omdat een (echogeleide of stereotactische) biopsie maar een klein deel van de tumor vertegenwoordigt, kan de definitieve uitslag na de operatie anders zijn dan de uitslag van de biopsie.
Kenmerken die doorgaans kunnen worden vastgesteld:
Welk soort borstkanker heeft u?
Er zijn talrijke soorten borstkanker. Zoals eerder genoemd wordt onderscheid gemaakt tussen ductaal carcinoom en lobulair carcinoom. Ook zijn er nog zeldzame andere typen borstkanker.
Bij u is sprake van:
- ductaal carcinoom
- lobulair carcinoom
- anders:
Wat is de gradering van de tumor, in hoeverre wijken de cellen af van gezonde cellen?
Er is een onderverdeling van graad 1 tot graad 3 tumoren.
Bij graad 1 tumoren lijken de tumorcellen nog sterk op gezonde cellen, ze groeien doorgaans langzaam. Bij graad 3 tumoren hebben de tumorcellen ongebruikelijke vormen en groeien ze sneller.
Bij u is sprake van:
- Graad 1
- Graad 2
- Graad 3
Hebben de borstkankercellen hormoonreceptoren?
Er zijn twee verschillende hormoonreceptoren. Dit zijn oestrogeen en progesteron. Indien een tumor hormoonreceptoren heeft, delen de borstkankercellen zich onder invloed van vrouwelijke hormonen.
Bij u is sprake van:
- Oestrogeen (ER)
- Progesteron (PR)
Bij u hebben de borstkankercellen wel/geen hormoonreceptoren.
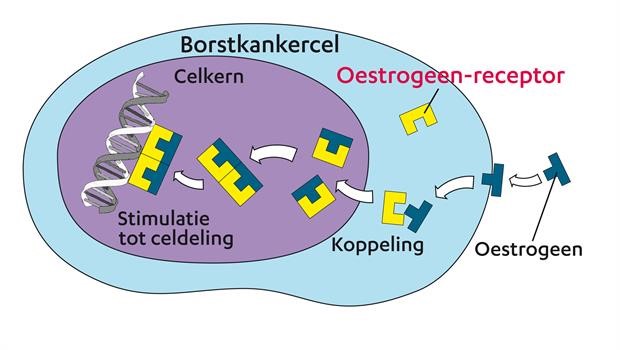
Afbeelding 3: Hormoonreceptoren
Hebben de borstkankercellen HER 2/neu receptoren?
HER 2/neu receptoren zijn bepaalde eiwitten die op de wand van borstkankercellen kunnen voorkomen. Ongeveer 12 tot 15% van de mensen met borstkanker heeft een overmaat van deze eiwitten op de celwand. De tumor wordt dan HER 2/neu positief genoemd. Via deze eiwitten worden veel groeiprikkels aan de cel doorgegeven. Er is stimulering tot deling en groei van de borstkankercellen.
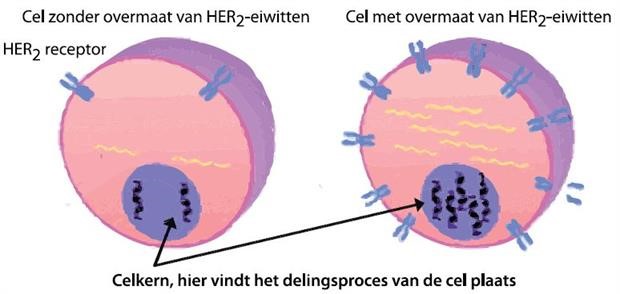
Afbeelding 4: Celdeling
Soms is de uitslag van een eerste HER 2 test reden om een tweede aanvullende test te doen om tot een definitieve uitslag te komen. Dan moet u een aantal dagen langer op de uitslag wachten.
Bij u hebben de borstkankercellen wel/geen HER 2 receptoren.
Kenmerken die na de operatie kunnen worden vastgesteld:
Hoe groot is de tumor exact?
De grootte van de tumor in uw borst bleek na de operatie:
Is bij u de operatie de gehele tumor verwijderd?
Als de tumor geheel verwijderd is, noemen wij dat radicaal. Wanneer de snijvlakken niet vrij zijn van tumorcellen, dan geeft de patholoog aan of dit minimaal was (minder dan 4 mm, focaal) of in ruimere mate (meer dan 4 mm, meer dan focaal). Dit is van belang voor de vervolgbehandeling.
De snijvlakken bleken na uw operatie:
- radicaal
- focaal irradicaal
- meer dan focaal irradicaal.
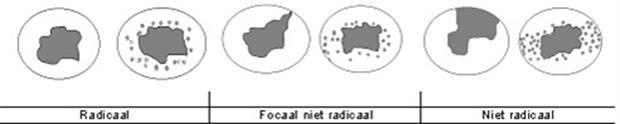
Afbeelding 5: Snijvlakken na operatie
Bekijk hierboven het filmpje over de snijranden na een borstoperatie.
 U kunt ook deze bovenstaande QR code met de camera van uw telefoon scannen.
U kunt ook deze bovenstaande QR code met de camera van uw telefoon scannen.
Hebben de borstkankercellen zich verspreid naar de lymfklieren?
- Ja
- Nee
Toelichting:……………………………………………………………………………………...
Genexpressietest
Soms is het op basis van bovenstaande gegevens duidelijk dat er aanvullende chemotherapie nodig is. Soms is er twijfel. Dan kan het nodig zijn om op het afgenomen weefsel een genexpressietest te laten doen.
Mocht dit voor u van toepassing zijn, dan bespreekt uw arts dit met u. Een genexpressietest geeft informatie over de kans dat u baat kunt hebben bij chemotherapie en de kans dat de borstkanker zou kunnen terugkomen. De uitslag van de test kan vaak helpen bij het besluit wel of geen chemotherapie als aanvullende behandeling te geven.
Om een genexpressietest uit te voeren, wordt een stukje weefsel van de tumor, na de operatie, verzonden naar een speciaal laboratorium.
Advies behandelplan na operatie
Chemotherapie:
- Ja
gedurende weken - Nee
- Afhankelijk van de mammaprint
Endocriene (hormonale) therapie:
- Ja
- Nee
Immunotherapie:
- Ja
gedurende weken - Nee
Genexpressietest:
- Ja
- Nee
Radiotherapie:
- Ja
- Nee
Volgorde behandeling:
- Chemotherapie
- Chemotherapie/radiotherapie
- Chemotherapie/radiotherapie/ endocriene therapie
- Chemotherapie/immunotherapie/ radiotherapie
- Chemotherapie/immunotherapie/ radiotherapie/ endocriene therapie
- Radiotherapie/chemotherapie/endocriene therapie
- Radiotherapie/endocriene therapie
- Radiotherapie
- Geen aanvullende behandeling