COPD (PID): H3 Behandeling COPD COPD (PID): H3 Behandeling COPD
- Isala
- Patiëntenfolders
- 7063-COPD (PID): H3 Behandeling COPD
Patiënten Informatie Dossier
Behandeling van COPD
Omdat COPD een chronische ziekte is, is het van groot belang dat u voldoende weet over de ziekte en haar behandeling. Als u weet wat de oorzaken zijn van COPD en wat u zelf kunt doen, bent u vaak beter in staat om met de ziekte om te gaan. Om die reden besteden we in Isala veel aandacht aan voorlichting en begeleiding door diverse zorgverleners.
De behandeling bestaat uit twee delen:
- behandeling waarbij geen medicijnen worden gebruikt (niet-medicamenteuze behandeling);
- behandeling met medicijnen (medicamenteuze behandeling).
De longartsen van Isala vinden de niet-medicamenteuze behandeling net zo belangrijk als de medicamenteuze behandeling, omdat ze elkaar aanvullen. U krijgt dan ook informatie over beide vormen van behandeling: over de niet-medicamenteuze behandeling en in de medicamenteuze behandeling.
Voorlichting en begeleiding
Bij de voorlichting en begeleiding spelen de longarts, verpleegkundig specialist, de longverpleegkundige, de fysiotherapeut, de diëtiste, maatschappelijk werker en psycholoog een belangrijke rol.
Longarts
Uw behandelend longarts zal u zelf uitleg geven over COPD en de achtergronden, oorzaken, uitlokkende factoren en behandeling ervan. Ook zal hij u wijzen op het bestaan van de informatie die u nu aan het lezen bent en andere relevant informatiemateriaal, bijvoorbeeld van het Longfonds en Longpunt. De controles worden overgenomen door de verpleegkundige specialist. Zij werkt nauw samen met de longarts en is goed op de hoogte van uw situatie.
Longverpleegkundige
De longverpleegkundige speelt een belangrijke rol bij het geven van voorlichting, het controleren van de inhalatietechniek, het invullen van het longaanval actieplan en bij het begeleiden en controleren van patiënten met COPD. Zij kan uitleg geven over oorzaken en behandeling van COPD en oefent en controleert het juiste gebruik van de inhalatie. Zij verstrekt de folder ‘ Wat kan de longverpleegkundige voor u betekenen’.
U kunt de last die u van COPD heeft, zo veel mogelijk beperken. De volgende punten kunnen een positieve invloed op het verloop van de ziekte hebben:
- een gezonde leefwijze
- voldoende beweging
- zorgvuldig medicijngebruik
- een positieve instelling.
Voorlichtingsbijeenkomsten
Het is voor u als patiënt met COPD van groot belang om goed geïnformeerd te zijn. Dit kan u helpen bij de goed omgaan met uw ziekte en bij het op verantwoorde wijze weer oppakken van de taken in het gezin, werk en vrije tijd.
De voorlichtingsbijeenkomsten maken standaard deel uit van uw behandeling. De voorlichtingsbijeenkomsten worden verzorgd door verschillende deskundige zorgverleners van het ziekenhuis.
Er zijn twee informatiebijeenkomsten. Beide bijeenkomsten duren een halve dag.
- In de eerste voorlichtingsbijeenkomst wordt u geïnformeerd over:
- wat is COPD?
- inhalatiemedicatie en het aanleren van een techniek om de inhalator goed te gebruiken. Als de inhalator goed gebruikt wordt, dan is de behandeling vaak effectiever, heeft u minder klachten en gebruikt u uiteindelijk minder medicijnen.
- Bewegen. Bij COPD is het van groot belang dat u zo veel mogelijk met de ziekte leert leven. Het is extra belangrijk dat u door beweging uw conditie op peil houdt of verbeterd. Met een betere conditie heeft u namelijk minder last van uw aandoening. ‘Geoefende’ spieren gaan zuiniger om met zuurstof. Voor uw conditie is het belangrijk om in beweging te blijven. - De tweede informatiebijeenkomst gaat over:
- Het Longaanval actieplan. COPD is een chronische aandoening die uw leven verandert. Zelf moet u leren omgaan met uw klachten, maar ook uw eventuele partner en kinderen krijgen te maken met veranderingen. Wat u kan helpen is een Longaanval actieplan. Daarmee heeft u meer controle over hoe u goed kunt leven mét uw ziekte. In het Longaanval actieplan staat beschreven wat u kunt doen als uw klachten van COPD toenemen of te lang duren. Wanneer u zelf herkent dat uw klachten erger worden, kunt u sneller actie ondernemen.
- COPD en voeding, COPD en acceptatie en COPD en energieverdeling. Een goed gewicht – niet te zwaar en niet te licht – is van belang bij mensen met COPD. Als u te zwaar bent, kost alles wat u doet, meer energie dan wanneer u goed op gewicht bent.
Soms zijn er dingen die u niet meer kunt of minder goed kunt als u een longziekte heeft. Zoals uw favoriete sport beoefenen of uw werk doen. Omdat u benauwd bent of bijvoorbeeld minder energie heeft. Dit kan u verdrietig of boos maken. Accepteren dat u niet alles meer kunt, kan helpen om u beter te voelen.
- Ademhaling. De fysiotherapeut kan u helpen met het aanleren van een effectieve manier van slijm losmaken en huffen en/of hoesten. Ademoefeningen kunnen helpen uw kortademigheid te verminderen.
Partners en direct betrokkenen
Partners of andere direct betrokkenen in uw omgeving zijn ook welkom bij de informatiebijeenkomsten. Er is tijdens de bijeenkomsten meer dan voldoende gelegenheid voor het stellen van vragen.
Optionele informatie
Afhankelijk van uw behandeling is de volgende informatie voor u interessant:
Stoppen met roken
De beste behandeling bij COPD is het voorkómen van klachten. COPD is niet te genezen, maar het helpt wel uit de buurt te blijven van prikkelende stoffen zoals sigarettenrook, parfum of bak- en braadluchtjes. Wanneer u zelf rookt, is het van belang om zo snel mogelijk te stoppen.
Voeding
Voor iedereen is een goed gewicht van belang, maar zeker voor mensen met COPD. Zowel een te zwaar gewicht als een te licht gewicht zorgen ervoor dat uw klachten toenemen en uw conditie afneemt.
Beweging
Met een betere conditie heeft u minder last van uw aandoening. ‘Geoefende’ spieren gaan zuiniger om met zuurstof. Voor uw conditie is het belangrijk om in beweging te blijven.
Longrevalidatie
Als u door uw aandoening wordt beperkt in activiteiten of als u door kortademigheid last heeft van angstgevoelens, dan kan longrevalidatie voor u een goed hulpmiddel zijn. Het longrevalidatieprogramma biedt u meer informatie vanuit diverse invalshoeken, een trainingsprogramma en een onderdeel waarin leefstijl centraal staat.
Medicijngebruik
De belangrijkste medicijnen bij de behandeling van COPD zijn luchtwegverwijders en ontstekingsremmers.
Stoppen met roken
Wanneer u COPD heeft, is stoppen met roken het beste wat u kunt doen. U moet wel helemaal stoppen, alleen minderen is niet genoeg.
Ook als u al jaren heeft gerookt, heeft het nog zin om te stoppen. De afbraak van de longblaasjes gaat minder snel bij ex-rokers dan bij rokers. Hoe eerder u stopt, hoe groter het effect. Hierbij gaat het om het effect op de lange duur. Mogelijk kunt u door tijdig te stoppen invaliditeit op latere leeftijd voorkomen.
Niet iedereen die stopt met roken, krijgt meteen meer lucht. Sommige mensen krijgen in het begin zelfs meer klachten, omdat er tijdelijk meer slijm wordt gevormd. Dit is echter van voorbijgaande aard.
Stoppen is niet eenvoudig
Stoppen met roken is moeilijk, want het kan een hardnekkige verslaving zijn. Over het algemeen geldt dat veel mensen meerdere pogingen nodig hebben voordat zij definitief stoppen met roken. Gelukkig zijn er veel hulpmiddelen beschikbaar om u daarbij te helpen. U kunt daarover contact opnemen met uw huisarts of longarts.
Stoppen-met-rokenplan
Uit ervaring blijkt dat het stoppen volgens een plan het beste werkt. Een succesvol ‘stoppen-met-rokenplan’ ziet er zo uit:
- Bepaal van tevoren wanneer u stopt; u kunt zich dan goed voorbereiden.
- Stop helemaal, want dat geeft de meeste kans op succes.
- Stop zo mogelijk samen met iemand anders.
- Bedenk uw redenen om te stoppen en schrijf ze op.
- Bestudeer uw rookgewoonten, zodat u de moeilijkste momenten kunt omzeilen.
- Ruim alles op wat u aan roken herinnert.
- Verander in het begin uw eet- en drinkgewoonten: eet veel fruit en drink veel water; vermijd gezelligheidsdranken als koffie, thee en alcohol.
- Zorg voor lichamelijke ontspanning, bijvoorbeeld wandelen of zwemmen.
- Neem ’s morgens en ’s avonds een lauwwarm bad of een douche om te ontspannen.
Voorkom meeroken
Probeer te voorkomen dat u in de rook van een ander zit, want dit kan uw klachten verergeren.
Misschien vindt u het niet gastvrij om bezoek dat bij u thuis komt, te vragen om in huis niet te roken. Uit ervaring blijkt dat dit meevalt. U kunt uitleggen dat u een chronische longziekte heeft en dat de arts u geadviseerd heeft ervoor te zorgen dat er in huis niet gerookt wordt. Dat u daarom het bezoek vraagt om – als ze willen roken – dat buiten te doen. De meeste mensen zullen dit begrijpen en meewerken. U kunt ook een sticker (‘Hier liever niet roken’) op de deur plakken (verkrijgbaar bij onder andere het Longfonds).
Voeding
Een goed gewicht – niet te zwaar en niet te licht – is van belang bij mensen met COPD. Als u te zwaar bent, kost alles wat u doet, meer energie dan wanneer u op goed gewicht bent. Door af te vallen houdt u uiteindelijk meer energie over, vooral doordat uw kortademigheidsklachten verminderen.
Ongewenst gewichtsverlies komt bij veel patiënten voor, vooral bij ernstiger vormen van COPD. Mensen met COPD verbruiken vanwege hun ziekte veel energie. Daarnaast hebben zij soms een verminderde voedingsopname door:
- kortademigheid voor of tijdens het eten;
- slijmvorming;
- chronische vermoeidheid;
- verminderde eetlust.
Door uw verhoogde energiebehoefte en verminderde voedingsinname verliest u gewicht (spiermassa). De spiermassa van arm- en beenspieren en ademhalingsspieren vermindert. Doordat deze spiermassa vermindert, beweegt u mogelijk nog minder en zal uw spiermassa nog verder afnemen. Hierdoor zal uw voedingstoestand en algehele conditie verslechteren en kan het nodig zijn dat u in het ziekenhuis wordt opgenomen.
Wat heeft u dagelijks nodig?
Gezond eten en drinken betekent vooral gevarieerd eten. Alleen dan krijgt u alle benodigde voedingsstoffen binnen. Wat een gemiddelde hoeveelheid voedingsmiddelen per dag inhoudt voor gezonde volwassenen, staat in de tabel hieronder vermeld.
| Productgroep | 19-50 jaar | 51-70 jaar | 71 jaar en ouder |
|---|---|---|---|
| Groente | 200 gram of 4 opscheplepels | 200 gram of 4 opscheplepels | 150 gram of 3 opscheplepels |
| Fruit | 200 gram of 2 stuks | 200 gram of 2 stuks | 200 gram of 2 stuks |
| Brood | 6-7 sneetjes | 5-6 sneetjes | 4-5 sneetjes |
| Aardappelen, rijst, pasta, peulvruchten |
200-250 gram of 4-5 aardappelen/ opscheplepels |
150-200 gram of 3-4 aardappelen/ opscheplepels |
100-200 gram of 2-4 aardappelen/ opscheplepels |
| Melk (-producten) | 450 ml | 500 ml | 650 ml |
| Kaas | 1,5 plak (30 gram) | 1,5 plak (30 gram) | 1 plak (20 gram) |
| Vlees(waren), vis, kip, ei, vleesvervangers | 100-125 gram | 100-125 gram | 100-125 gram |
| Halvarine, (dieet)margarine | 30-35 gram of 5 gram per sneetje | 25-30 gram of 5 gram per sneetje | 20-25 gram of 5 gram per sneetje |
| Bak-, braad- en frituurproducten | 15 gram of 1 eetlepel | 15 gram of 1 eetlepel | 15 gram of 1 eetlepel |
| Dranken (inclusief melk) | 1,5 - 2 liter | 1,5 - 2 liter | 1,5 - 2 liter |
NB: Per leeftijdsgroep geldt de kleinste hoeveelheid voor vrouwen en de grootste voor mannen.
Van extra belang zijn de eiwitten in uw voeding. Eiwitten zijn de bouwstoffen van de spieren en een goede spiermassa is voor COPD-patiënten van groot belang.
Eiwit komt vooral voor in:
| Product | Eenheid | Eiwit |
|---|---|---|
| Vlees, vis en kip | per portie (100 g) | 20 gram eiwit |
| Ei | per stuk | 7 gram eiwit |
| Kaas | per plak | 5 gram eiwit |
| Vleeswaren | per plak | 3 gram eiwit |
| Melk of melkproducten | per glas (150 ml) | 5 gram eiwit |
| Vla, pap of yoghurt | per schaaltje (150 ml) | 5 gram eiwit |
| (Vruchten)kwark | per schaaltje (150 ml) | 10 gram eiwit |
| Noten en pinda's | per eetlepel | 5 gram eiwit |
De combinatie van bewegen en een goede eiwitinname zorgt ervoor dat de eiwitten worden omgezet in spiermassa.
Hoeveel eiwit heeft u dagelijks nodig?
De hoeveelheid eiwit die u nodig heeft, hangt af van uw lengte en gewicht: 1,5 gram eiwit per kg/dag, uitgaande van een gezond gewicht (BMI 20-27), anders hier naar terugrekenen.
Voorbeelden:
Als u 70 kg weegt en 1,70 meter lang bent (= BMI 24), heeft u 70 x 1,5 = 105
gram eiwit per dag nodig.
Bent u 1,70 meter en 90 kg (= BMI 31), dan is uw gewicht bij BMI = 27 (27 x 1,70 x
1,70) = 78 kg. Dus u heeft dan 78 x 1,5 = 117 gram eiwit per dag nodig.
Voldoende vitamine D en calcium
Wanneer u regelmatig corticosteroïden (bijvoorbeeld prednisolon of prednison) moet innemen, kan een tekort aan vitamine D ontstaan. Doordat vitamine D de opname van calcium (kalk) uit de darmen stimuleert, kan dit botontkalking veroorzaken. Het is dan belangrijk dat u er extra op let dat u voldoende vitamine D en calcium inneemt. Vitamine D zit vooral in (dieet)halvarine, (dieet)margarine en bak- en braadproducten. Verder leveren vlees, volle melkproducten en vette vis nog wat vitamine D. Ook wordt vitamine D in de huid zelf gemaakt onder invloed van zonlicht. Calcium zit vooral in melk en melkproducten en kaas. Het kan ook zijn dat de diëtist u aanraadt een vitaminepreparaat te gebruiken.
Adviezen om klachten rondom eten te verminderen
Mensen met een chronische longziekte hebben vaak last van vervelende klachten. Zo is iedereen met een chronische longziekte van tijd tot tijd kortademig. Bij sommige mensen neemt de kortademigheid toe tijdens of na het eten. Bovendien kost het energie om het eten klaar te maken, te slikken en te kauwen. Sommige mensen eten dan liever niet.
Hieronder vindt u een aantal tips bij veel voorkomende verschijnselen die verband houden met eten.
Tips om het eten te bevorderen:
- Maak het ontbijt de voorafgaande avond klaar of gebruik eventueel een vloeibaar drinkontbijt.
- Zorg ervoor dat u uitgerust bent voordat u aan een maaltijd begint.
- Gebruik het ontbijt voordat u zich gaat wassen.
- Zorg voor een juiste lichaamshouding.
- Gebruik de juiste ademhalingstechniek tijdens het eten.
- Adem diep in voor u de volgende hap neemt.
- Eet langzaam en rustig.
- Kauw goed.
- Eet voedsel dat u makkelijk kunt kauwen, bijvoorbeeld zacht vlees, zoals gehakt, ragout of vis, ei, omelet, gekookte, zachte groente of stamppot.
- Het is belangrijk uw medicijnen op de juiste manier en op het juiste tijdstip te gebruiken. Bij zuurstoftherapie gebruikt u de zuurstof ook tijdens de maaltijden.
Gewichtsverlies
Gewichtsverlies komt vaak voor. Het is belangrijk uw gewicht in de gaten te houden. U kunt dit doen door u eenmaal per week te wegen.
Hoe voorkomt u gewichtsverlies?
Eet regelmatig en vaker over de dag verdeeld. Dit betekent dat u in plaats van 3 hoofdmaaltijden liever zes à zeven kleinere maaltijden gebruikt. Gebruik daarbij tussendoortjes zoals:
- een beker volle chocolademelk of drinkyoghurt met daarbij een snee ontbijtkoek besmeerd met (dieet)margarine of roomboter of een plak cake
- een schaaltje vla, pudding of pap gemaakt van volle melk (als het klaarmaken te veel energie kost, kunt u deze ook kant-en-klaar kopen)
- een portie fruit (vers of op siroop) of een glas vruchtensap, vruchtenyoghurt of -kwark
- een stukje worst, blokje kaas, chips, zoutjes en nootjes.
Gebruik producten die makkelijk te verwerken zijn, zonder dat het volume zichtbaar toeneemt, bijvoorbeeld:
- extra suiker, honing of limonadesiroop in bijvoorbeeld pap, yoghurt, koffie of thee
- ongeklopte room die u toevoegt aan bijvoorbeeld pap, (drink)yoghurt, vla of koffie (in plaats van koffiemelk)
- extra roomboter of (dieet)margarine: besmeer brood, koek of beschuit dik en/of roer een lepel roomboter of (dieet)margarine door bijvoorbeeld pap, soep, aardappelpuree en groente
- dubbel belegde boterhammen: energie- en eiwitrijk broodbeleg is kaas, kwark, vleeswaren, ei, pindakaas of notenpasta
- af en toe een snack op brood zoals haring, huzarensalade of een gebakken ei.
Gebruik bij voorkeur de wat vettere producten, omdat deze meer energie (Kcal/Kjoule) leveren. Voorbeelden hiervan zijn volle melk en melkproducten, 48+-kaas, (dieet)margarine of roomboter en ongeklopte room in de koffie in plaats van koffiemelk. Liever geen light en suikervrije producten.
Een vol gevoel
Veel mensen klagen over een vol gevoel. Door het volle gevoel wordt de eetlust meestal al weggenomen voordat men aan tafel gaat.
Hoe kunt u een vol gevoel (snelle verzadiging) voorkomen?
- Verdeel de maaltijden goed over de dag (zes à zeven kleine maaltijden per dag).
- Een grote hoeveelheid eten kan erg tegenstaan. Schep daarom uw bord niet te vol.
- Eet het nagerecht een half uur na de maaltijd. Hierdoor wordt de voeding beter verdeeld.
- Eet zo gevarieerd mogelijk en dien de maaltijden smakelijk op. Een feestelijk gedekte tafel kan het volle gevoel doen vergeten.
- Neem de tijd voor de maaltijden (minimaal een half uur) en kauw het eten goed.
- Beperk producten die gasvorming geven. Voorbeelden hiervan zijn: uien, prei, koolsoorten, spruiten, peulvruchten, koolzuurhoudende dranken en bier.
Slechte eetlust
Het is goed mogelijk dat u al langere tijd matig of slecht eet. Verminderde eetlust kan ontstaan door bijvoorbeeld een infectie, depressie, vermoeidheid, angst of (verandering van) medicijnen.
Wat kunt u doen om uw eetlust te verbeteren?
- Gebruik de hoofdmaaltijd op het dagdeel waarop u zich het beste voelt.
- Drink een kop bouillon voor het eten; deze kan de eetlust opwekken. Neem niet te veel.
- Bouillon levert nauwelijks voedingsstoffen, ook al hebt u het van vlees getrokken, maar vult wel de maag.
- Breng zo veel mogelijk variatie aan in uw voeding. Dit voorkómt dat de voeding gaat tegenstaan.
- Eet en drink zo veel mogelijk producten die u echt lekker vindt, zelfs als dit een dagje ‘ongezond’ eten betekent.
Vermoeidheid
Het kan zijn dat u te moe bent om te eten, te koken of boodschappen te halen.
Tips bij vermoeidheid:
- Plan een rustige activiteit voor het eten, zoals het lezen van de krant of een dutje doen.
- Maak eten klaar dat gemakkelijk te bereiden is. U kunt dan gebruikmaken van kant-en-klaarproducten, zoals diepvriesmaaltijden, maaltijdsoepen en kant-en-klaarmaaltijden uit het koelvak. Deze maaltijden kunt u compleet maken door groente of rauwkost toe te voegen en te kiezen voor een nagerecht toe. Hierbij kunt u kiezen voor de volle varianten.
- Bij veel supermarkten is het mogelijk om de boodschappen te laten bezorgen tegen een kleine vergoeding.
- Het is ook mogelijk om maaltijden te nemen van een maaltijdservice zoals ‘Tafeltje Dekje’.
- Vloeibare voeding eet gemakkelijker, omdat u die niet hoeft te kauwen. Uw diëtist kan u helpen deze samen te stellen.
Slijmvorming
Sommige mensen kunnen last hebben van hinderlijke slijmvorming in mond of keel. Er zijn voedingsmiddelen die slijmvormend werken en die een plakkerig gevoel geven in de mond. Dit slijm is echter niet hetzelfde als het slijm dat u ophoest.
Wat kunt u aan deze slijmvorming doen?
- Bij slijmvorming tijdens en/of na het eten of drinken, is het aan te raden om regelmatig een slokje water te nemen en/of uw mond te spoelen met water, koolzuurhoudend mineraalwater, zout water, water met citroensap of ananassap.
- Zure melkproducten zoals karnemelk, yoghurt en kwark veroorzaken minder slijmvorming in de mond dan melk.
- Laat melkproducten niet onnodig weg uit uw voeding.
- Wanneer u onvoldoende drinkt, wordt het slijm taaier.
Verstopping/obstipatie
Vaak is de eetgewoonte de oorzaak van de verstopping (obstipatie). Als u last van verstopping heeft, is het daarom zinvol om uw voeding aan te passen.
Hoe kunt u verstopping voorkomen?
- Sla het ontbijt niet over. Een ontbijt zet de darmen aan het werk.
- Zorg voor regelmaat in uw eetpatroon.
- Gebruik voldoende vezels. Voedingsmiddelen die vezels bevatten, zijn: donkere broodsoorten (bruin brood, roggebrood en volkorenbrood), groente, fruit, gedroogd fruit, muesli, noten, aardappelen, peulvruchten, zilvervliesrijst en volkorenmacaroni.
- Drink voldoende, zodat de ontlasting zacht blijft. Dit betekent minstens 1,5 tot twee liter (tien tot vijftien kopjes) per dag.
- Wacht niet te lang met naar het toilet gaan.
Droge mond
Het kan zijn dat u last heeft van een droge mond. Deze kan worden veroorzaakt door bepaalde medicijnen. De mond bevat dan weinig speeksel.
Hoe kunt u een droge mond verhelpen?
- Kauw het voedsel goed. Goed kauwen zorgt voor meer speeksel in de mond.
- Drink iets bij iedere hap vast voedsel.
- Gebruik veel jus of saus bij uw warme maaltijd.
- Doe smeerbaar of zacht beleg op uw brood, zoals leverpastei, smeerkaas, chocoladepasta, jam, salade, roerei.
- Zuig op ijsblokjes, waterijs, pepermunt, zuurtjes of kauw op kauwgom of friszure producten zoals komkommer, appel of augurk.
Gewichtsverloop
Het is belangrijk om uw gewichtsverloop in de gaten te houden. Probeert u zich daarom iedere week te wegen. Het liefst weegt u zich op hetzelfde tijdstip en zonder kleding (of steeds ongeveer in dezelfde kleding).
Gewichtsdaling
Is er een gewichtsdaling van meer dan 3 kilogram binnen één maand of meer dan zes kilogram binnen zes maanden, neem dan contact op met uw diëtist. Schommelingen van één à twee kilogram zijn normaal; u hoeft zich daarover geen zorgen te maken.
Te hoog gewicht
Ook een te hoog gewicht is ongewenst. Het overgewicht bemoeilijkt namelijk de ademhaling. Omdat voldoende voedingsstoffen extra belangrijk zijn voor mensen met COPD, is het verstandig om af te vallen onder begeleiding van een diëtist.
Weeg ik te veel of te weinig
Met de Body Mass Index (BMI) kunt u uitrekenen of u te veel of te weinig weegt. Een makkelijk hulpmiddel om uw BMI te bepalen is onderstaande grafiek:
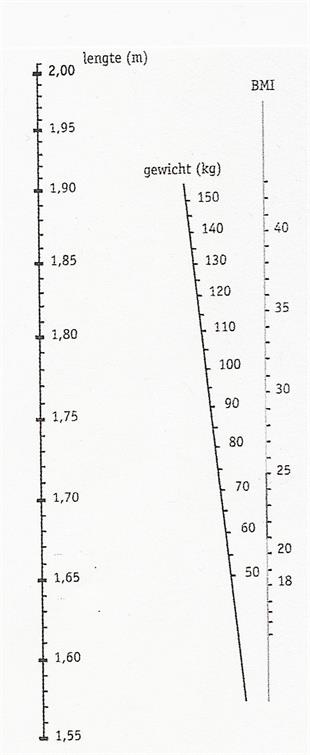 Afbeelding 5: BMI meter
Afbeelding 5: BMI meter
Hoe gaat u te werk?
- Zet een kruisje bij uw lengte op de lengtelijn.
- Zet een kruisje bij uw gewicht op de gewichtlijn.
- Trek een lijn van uw lengte door uw gewicht, zodat u op de BMI-lijn uitkomt.
- De plaats waar u de BMI-lijn raakt, is uw BMI.
Een andere manier om uw BMI te bepalen is via deze formule: BMI = gewicht in kilo / (lengte in meter)2
Wat betekent uw BMI?
BMI is 18,5 of lager: u weegt te weinig.
BMI is tussen 18,5 en 21: als u gezond bent, is uw gewicht goed, maar als u COPD
heeft, weegt u te weinig.
BMI is tussen 21 en 25: uw gewicht is goed.
BMI is tussen tussen 25 en 30: u weegt iets te veel, let op uw gewicht.
BMI is hoger dan 30: u weegt te veel.
Dieetproducten
Als het niet lukt om met gewone voedingsmiddelen op gewicht te blijven, kan het zinvol zijn om dieetproducten te gaan gebruiken. Overleg met uw diëtist welk(e) product(en) voor u het meest geschikt zijn.
Beweging
Voor mensen met COPD is het extra belangrijk dat zij door beweging hun conditie op peil houden of verbeteren. Dit hoort deel uit te maken van de behandeling van COPD. Het is goed met uw arts te bespreken welke mogelijkheden u heeft om sportief te bewegen en inspannende activiteiten te doen. U kunt dit onderwerp uiteraard zelf aan uw arts voorleggen.
Neem zelf de leiding
De behandeling van COPD is niet alleen de taak van de zorgverleners, maar ook van uzelf. Bij COPD is het van groot belang dat u zo veel mogelijk met de ziekte leert leven. Dit betekent onder meer voldoende gaan bewegen en dit volhouden.
Deze vorm van eigen verantwoordelijkheid wordt ‘zelfmanagement’ genoemd: u neemt zelf de leiding over uw gezondheid. Uiteraard kunt u daarbij gebruik maken van de steun, adviezen en begeleiding van uw longarts, longverpleegkundige, fysiotherapeut en andere zorgverleners.
Hoe kunt u het best bewegen?
Het hangt onder meer van de ernst van uw COPD af, hoe intensief u kunt gaan sporten, op welk niveau en of u daar medische begeleiding bij nodig heeft. Maar ook andere factoren spelen mee, zoals uw leeftijd en of u nog andere aandoeningen heeft. Daarom zult u altijd met uw behandelend longarts moeten bespreken op welke manier u aan uw conditie kunt werken.
We onderscheiden globaal drie mogelijkheden:
- Bewegen ‘in de zorg’, voor als u onder medische begeleiding conditie moet opbouwen, bijvoorbeeld omdat u matig of ernstig COPD heeft.
- Aangepast sportief bewegen, voor als u minder ernstig COPD heeft en bij het sporten niet per se begeleiding van een fysiotherapeut nodig heeft.
- Sporten bij een reguliere sportvereniging en op individuele basis, voor als u (vrij) licht COPD heeft.
Thuis bewegen
Elke vorm van beweging is meegenomen. Dat kunnen bewegingsoefeningen zijn, maar eenvoudige dagelijkse handelingen zijn natuurlijk ook geschikt. Ook thuis kunt u werken aan uw conditie.
Praktische tips hierbij:
- Juist matig intensieve activiteiten zijn prima vormen van lichaamsbeweging. Denk hierbij aan wandelen, traplopen, de post uit de brievenbus halen of een klusje in huis doen.
- Doe uw boodschappen in de buurt. Het is beter om dagelijks een paar boodschappen te halen dan wekelijks een kar vol.
- Overweeg de aanschaf van een hometrainer. Daarmee kunt u op uw eigen tempo been- en ademhalingsspieren in goede conditie houden. Kies een vorm van beweging die bij u past. Dat kan stofzuigen zijn maar net zo goed tuinieren. Het gaat erom dat u beweegt en dat u daar plezier aan beleeft. Op die manier houdt u het beter vol.
Longrevalidatie
COPD-patiënten hebben over het algemeen klachten als kortademigheid, benauwdheid en het opgeven van slijm. Hierdoor kunt u beperkt worden in activiteiten zoals uzelf verzorgen, het huishouden, werken, hobby’s beoefenen en uitgaan. Doordat u minder lichamelijke activiteiten verricht, neemt uw uithoudingsvermogen nog verder af. Bij kortademigheid kunnen ook gevoelens van angst en paniek optreden. Herkent u zichzelf in deze beschrijving, dan kan longrevalidatie voor u een ‘opluchting’ of een goed hulpmiddel zijn.
Longrevalidatieprogramma
Het longrevalidatieprogramma in Isala bestaat uit twee onderdelen (modules), de INFO-module en de FIT-module.
Het programma wordt op uw individuele mogelijkheden en behoeften afgestemd. Natuurlijk kan het programma worden uitgebreid of aangepast. Hieronder gaan we kort in op de twee modules.
INFO-module
Deze informatiemodule wordt verzorgd door verschillende deskundigen. Zij geven ieder vanuit hun eigen vakgebied informatie en voorlichting. Dit team van deskundigen bestaat uit een fysiotherapeut, longarts, longverpleegkundige, diëtist, maatschappelijk werker en psycholoog. De module bestaat uit enkele bijeenkomsten in groepsverband die u, samen met uw eventuele partner, bijwoont.
FIT-module
Uit onderzoek is gebleken dat bewegen belangrijk is voor mensen met COPD. Uw longfunctie verbetert weliswaar niet, maar bewegen heeft een positief effect op uw spierkracht, uw conditie en het omgaan met uw klachten. Daarmee verbetert de kwaliteit van leven: uw kortademigheidsklachten verminderen en u gaat zich fitter voelen. Doordat uw conditie beter wordt, bent u sneller weer op de been na een eventuele terugval zoals een longontsteking.
De FIT-module is een intensief, maar verantwoord trainingsprogramma. Hierbij wordt aandacht besteed aan uw conditie en houding. Bovendien krijgt u bewegingsadviezen. Ook leert u de juiste hoest- en ademtechnieken en krijgt u ontspanningsoefeningen.
Het is belangrijk dat u uw eigen grenzen leert herkennen, erkennen en vooral verkennen. Een deel van de training wordt besteed aan voorlichting over oorzaken en gevolgen van uw longziekte. Belangrijk hierbij is hoe u met weinig lucht méér kunt doen. U volgt deze module zonder partner, in groepsverband. Als het nodig is krijgt u individuele begeleiding.
Startbijeenkomst van de FIT-module
Tijdens de eerste informatiebijeenkomst – vóór de start van de FIT-module – worden u en uw eventuele partner geïnformeerd over de inhoud van de FIT-module. Ook komen het doel van de module aan de orde en de gang van zaken gedurende de weken dat u traint.
Een juiste balans
Om u goed lichamelijk te kunnen inspannen is het van belang dat bij u een juiste balans is tussen inspanning en rust, ook wel herstel genoemd. Dit kunt u leren door goed naar de signalen van uw lichaam te luisteren. Aspecten die hierbij een belangrijke rol spelen, zijn het omgaan met uw beperkingen en grenzen. Ook dit komt aan de orde tijdens de FIT-module.
Tijdens het trainingsgedeelte wordt gestart met spierkrachttraining, training van het uithoudingsvermogen en eventueel sport- en spelvormen. Daarnaast krijgt u informatie over bewegen en het verbeteren van uw conditie. Ook wordt u geïnformeerd over de relatie tussen COPD en lichamelijk inspannen.
Vervolg na de FIT-module
Na de FIT-module vult u de Patiënt Specifieke Klachtenlijst (PSK) in. Deze lijst maakt inzichtelijk wat u wilt verbeteren als het gaat om bewegen. Hiermee kunt u aan de slag bij een fysiotherapeut in uw woonomgeving. Wij kunnen u namen geven van fysiotherapeuten die gespecialiseerd zijn in COPD. In overleg met u wordt vastgesteld hoe lang en hoe vaak per week u gaat trainen.
Succes verzekerd?
Het programma van de longrevalidatie is zo opgezet dat u een positief resultaat mag verwachten. Maar dit hangt vooral af van uw eigen inzet. Ook is belangrijk dat u, na het beëindigen van het longrevalidatieprogramma, blijft doorgaan met datgene wat u in het longrevalidatieprogramma heeft geleerd.
Vragen?
Als u nog vragen heeft over de longrevalidatie, neemt u dan contact op met de longverpleegkundige.
Medicijngebruik
Luchtwegverwijders en ontstekingsremmers zijn de belangrijkste medicijnen bij de behandeling van COPD. Luchtwegverwijders zorgen ervoor dat de spiertjes rondom de luchtwegen verslappen, waardoor de luchtwegen bijna direct verwijden en de kortademigheid vermindert. Ontstekingsremmers bestrijden de ontsteking in de luchtwegen, waardoor de luchtwegen beschermd worden tegen prikkels.
Luchtwegverwijders
Luchtwegverwijders helpen vooral bij kortademigheid; deze middelen geven meer lucht. Ze maken de luchtwegen wijder, doordat ze de spiertjes eromheen laten ontspannen. Luchtwegverwijders bestrijden alleen de benauwdheid en doen niets aan de ontsteking in de luchtwegen.
Soorten luchtwegverwijders
Er zijn kortwerkende en langwerkende luchtwegverwijders. Kortwerkende luchtwegverwijders helpen snel; de kortademigheid wordt snel minder, langwerkende luchtwegverwijders kunnen uitkomst bieden bij ernstige klachten in de nacht. De werking houdt ongeveer twaalf tot 24 uur aan. Daarom hoeft u langwerkende luchtwegverwijders maar één tot twee keer per dag te inhaleren.
Ontstekingsremmers
Ontstekingsremmers bestrijden de ontsteking van de luchtwegen en beschermen tegen prikkels. Daarmee voorkomen ze dat u benauwd wordt. Het is belangrijk dat u ontstekingsremmers gedurende lange tijd elke dag gebruikt, ook als u geen klachten heeft. Dit wordt een ‘onderhoudsbehandeling’ genoemd, die te vergelijken is met een dikke jas. Een jas beschermt de longen tegen de kou en zorgt dat u het niet koud krijgt. Ontstekingsremmers beschermen tegen de invloed van prikkels. Ze zorgen ervoor dat u geen last krijgt van deze prikkels. Zou u stoppen met een ontstekingsremmer, dan is de bescherming weg en kunt u opnieuw benauwd worden.
Soorten ontstekingsremmers
Er zijn twee soorten ontstekingsremmende middelen:
- Ontstekingsremmers om te inhaleren;
Een onderhoudsbehandeling bestaat meestal uit een of meer inhalatiemiddelen. - Ontstekingsremmers om in te nemen;
Soms zijn de ontsteking en de klachten niet goed (meer) te behandelen met inhalatiemiddelen. Dan volgt een behandeling met ontstekingsremmende tabletten.
Controleren van inhalatietechniek
Vrijwel alle medicijnen voor de behandeling van COPD worden tegenwoordig toegediend met behulp van een inhalator (de ‘inhaler’, ‘puffer’, ‘inhalatieapparaatje’, al dan niet samen met een zogenaamde voorzetkamer) waarmee de medicijnen in de luchtwegen kunnen worden gebracht. Vanzelfsprekend werken deze medicijnen alléén als ze ook werkelijk in de luchtwegen terechtkomen. Hiervoor is het noodzakelijk dat de inhalator goed gebruikt wordt. Als de inhalator niet goed gebruikt wordt zal de behandeling niet werken. Andersom: als de inhalator goed gebruikt wordt, dan is de behandeling vaak effectiever, heeft u minder klachten en kunt u uiteindelijk ook vaak met minder medicijnen uitkomen. Dit alles is in onderzoek – onder andere op onze eigen polikliniek – duidelijk vastgesteld.
De arts of longverpleegkundig legt u het juiste gebruik van de inhalator uit. U wordt ook uitgenodigd om het voor te doen en te oefenen totdat zowel de arts of de verpleegkundige als uzelf ervan overtuigd zijn dat u de inhalator goed gebruikt. Ook bij poliklinische controle wordt de inhalatietechniek vaak opnieuw gecontroleerd en zo nodig gecorrigeerd. Dat blijkt in de praktijk vaak nodig te zijn.
Bijwerkingen van medicijnen
De medicijnen voor COPD zijn in de loop van de jaren zo verbeterd dat de meeste gebruikers geen of weinig last hebben van de bijwerkingen. Inhalatiemedicijnen werken steeds sneller en effectiever, bijvoorbeeld doordat ze bij het inhaleren verder in de longen komen.
Wanneer u bepaalde bijwerkingen denkt te voelen, is het verstandig om dit aan uw arts te vertellen. U kunt dan samen op zoek gaan naar een vergelijkbaar middel met minder bijwerkingen.
Gewenning aan medicijnen
Bij medicijnen voor COPD is geen sprake van gewenning of verslaving. Zelfs wanneer u gedurende een lange periode medicijnen gebruikt, werken ze nog steeds goed. Wanneer een luchtwegverwijder niet goed genoeg helpt bij kortademigheid, kan dat komen door verkeerd gebruik of door hevige vernauwing van de luchtwegen.
Algemene adviezen
Overleg uw medicijngebruik altijd met uw longarts. Stop dus nooit zelf met uw medicijnen en pas nooit zelf de dosering aan.
Vraag van tevoren aan uw longarts wat u kunt verwachten van de behandeling, de duur en de kosten. Informeer bij uw zorgverzekeraar naar de vergoeding.
Geen enkel middel is voor iedereen bruikbaar. En geen enkele behandeling geeft een garantie op verbetering. Dat geldt zeker voor de behandeling van COPD: deze aandoening is chronisch en over het algemeen niet te genezen. Wel kan een goede behandeling de klachten (enigszins) beperken of voorkomen.
Griepprik
Luchtweginfecties die het gevolg zijn van griep en verkoudheid kunnen uw klachten verergeren. Bovendien is de kans op complicaties zoals een longontsteking groter als u COPD heeft. Daarom adviseren wij u de jaarlijkse griepprik te halen. Deze griepprik beschermt u tegen het gewone influenza(griep)virus, u kunt alsnog griep krijgen door andere griepvirussen. Wees dus alert op signalen van een opkomende griep of verkoudheid. Blijf hier niet mee doorlopen maar neem contact op met uw huisarts. Het kan nodig zijn om uw medicatie aan te passen of een antibioticakuur te volgen.
