Hersenmetastasen (uitzaaiingen) Hersenmetastasen (uitzaaiingen)
- Isala
- Patiëntenfolders
- 6045-Hersenmetastasen (uitzaaiingen)
Metastasen zijn kwaadaardige gezwellen (tumoren) die komen van een tumor ergens anders in het lichaam (de zogenaamde primaire tumor). Metastasen noemen we ook wel uitzaaiingen. In deze bijlage vertellen we u meer over uitzaaiingen in de hersenen.
Hoe ontstaan uitzaaiingen in de hersenen?
Uitzaaiingen naar het hersenweefsel ontstaan doordat kwaadaardige cellen zich verplaatsen via de bloedbaan. Uitzaaiingen naar het hersenweefsel noemen we hersenmetastasen.
- Hersenmetastasen zijn vaak afkomstig van een primaire tumor in de long, borst, huid (bij melanoom), nier of blaas, maar kunnen ook bij andere tumoren voorkomen
- Soms ontstaan uitzaaiingen naar de hersenvliezen (zie afbeelding 1).
- Soms wordt één hersenmetastase gevonden, soms meerdere tegelijk.
- Soms worden hersenmetastasen gevonden zonder dat een primaire tumor bekend is en zelfs zonder dat die bij gericht onderzoek wordt gevonden.
- Hersenmetastasen beïnvloeden meestal de duur en kwaliteit van het leven.
Verschijnselen
De verschijnselen die door een hersenmetastase kunnen ontstaan, hangen vaak samen met de plaats waar deze groeit en van de grootte. Er is veel bekend over de plaats in de hersenen waar bepaalde functies worden aangestuurd. Bij veel activiteiten werken verschillende delen van de hersenen met elkaar samen.
De plaats waar een bepaalde functie in de hersenen wordt aangestuurd, kan verschillen tussen mensen.
Soms vallen veranderingen in eerste instantie weinig op. De omgeving merkt ze soms eerder op dan de patiënt zelf.
De volgende verschijnselen kunnen zich voordoen:
- Uitval van functies, bijvoorbeeld verlammingen of problemen met taal, praten, lezen en/of schrijven.
- Verminderd gehoor of uitval van een gedeelte van het gezichtsveld
- Problemen met denken, geheugen, concentratie (cognitieve problemen) of veranderingen in het gedrag.
- Verschijnselen van drukverhoging in het hoofd: hoofdpijn (vooral bij activiteiten die de druk laten toenemen, zoals bukken, niezen en persen), misselijkheid en braken, minder goed aanspreekbaar zijn en dubbelzien.
- Epileptische aanvallen (insulten). U leest hier meer over in de bijlage Epilepsie.
Het komt ook voor dat een uitzaaiing in de hersenen bij onderzoek wordt gevonden, zonder dat een patiënt daar verschijnselen van ervaart
De hersenen
De hersenen zijn opgebouwd uit zenuwweefsel en steunweefsel en worden omgeven door de hersenvliezen (zie afbeelding 1).
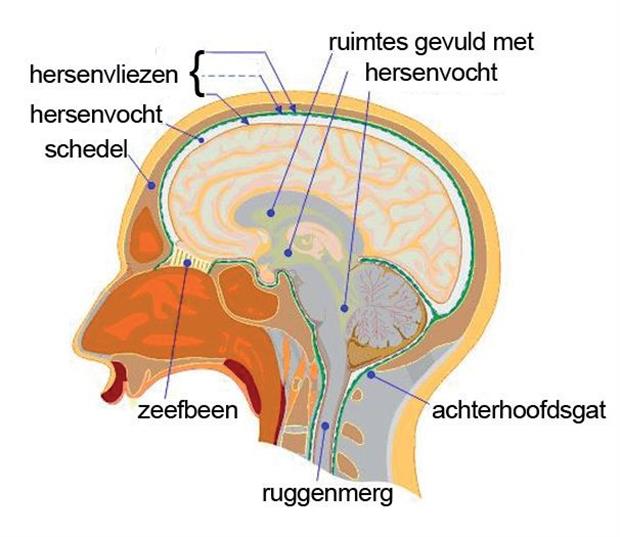
Afbeelding 1: Opbouw van de hersenen
Hersenmetastasen kunnen zich in de grote hersenen bevinden, in de hersenstam of in de kleine hersenen (zie afbeelding 2).
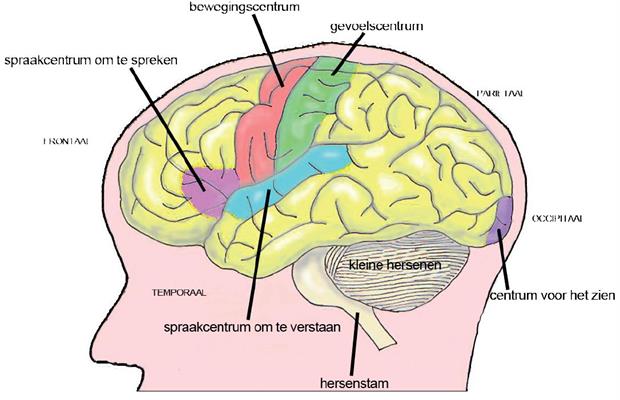
De grote hersenen
De grote hersenen zijn in twee helften verdeeld:
- de rechterhelft van de hersenen bestuurt de linkerkant van het lichaam;
- de linkerhelft van de hersenen bestuurt de rechterkant van het lichaam.
Beide hersenhelften zijn verdeeld in vier kwabben: de achterhoofdskwab (occipitaalkwab), de slaapbeenkwab (temporaalkwab), de wandbeenkwab (parietaalkwab) en de voorhoofdskwab (frontaalkwab).
Hersenstam
De hersenstam is de verbinding tussen de hersenen en het ruggenmerg. Het regelt onder andere de bloeddruk, de snelheid waarmee het hart klopt, de ademhaling en de lichaamstemperatuur.
Kleine hersenen
De kleine hersenen regelen de coördinatie van bewegingen en de houding. Het aanspannen en ontspannen van de spieren worden op elkaar afgestemd. Zo ontstaan soepele bewegingen. Ook zijn ze betrokken bij het bewaren van het evenwicht.
Onderzoeken
Wanneer u klachten heeft die mogelijk wijzen op een hersenmetastase, dan vraagt uw arts een MRI-onderzoek aan.
Soms leiden klachten tot een opname op de Spoedeisende hulp. Bijvoorbeeld wanneer plotseling een epileptisch insult heeft plaatsgevonden of er plotseling ernstige uitval van functies is. Als er acute klachten zijn, vindt vaak eerst een CT-scan van de hersenen plaats.
Voor onderzoek van een primaire tumor wordt vaak gebruik gemaakt van een CT-scan of PET-CT-scan.
Behandeling
Bij verdenking op een hersenmetastase wordt uw situatie besproken in een multidisciplinair overleg.
Bij het multidisciplinaire overleg neuro-oncologie zijn aanwezig:
- oncologen (artsen die kanker behandelen met medicijnen);
- radiotherapeuten (bestralingsartsen);
- neurologen;
- neurochirurgen;
- pathologen (artsen die cellen en weefsel onderzoeken);
- verpleegkundig specialist.
Patiënten worden ook besproken in een multidisciplinair overleg met betrekking tot de primaire tumor, zoals het multidisciplinair overleg van de long-oncologie, de urologische oncologie, de mamma-oncologie of de dermatologische oncologie.
Tijdens dit overleg wordt een behandelplan opgesteld. Dit behandelplan wordt vervolgens met u besproken.
Patiënten met hersenuitzaaiingen kunnen meestal geen behandelingen krijgen waardoor zij genezen. Sommige patiënten kunnen wel vele jaren leven met hun ziekte. De arts zal met u bespreken hoe uw vooruitzichten zijn.
Mogelijke behandelingen zijn operatie, radiotherapie (bestraling), waaronder gamma-knife bestraling, chemotherapie, immunotherapie en targeted therapy. Ook een combinatie van behandelingen is mogelijk.
Als u voor een operatie in aanmerking komt, zijn de bijlagen Operatie van een hersentumor of Biopsie van een hersentumor voor u van toepassing.
Voor informatie over radiotherapie kunt u terecht op www.isala.nl/radiotherapie. Ook vindt u op deze website voorlichtingsfilms over radiotherapie bij een hersentumor.
Informatie over chemotherapie en doelgerichte therapie leest u in de Behandelwijzer chemotherapie en Behandelwijzer doelgerichte therapie.
De verschijnselen van de metastase(n) kunnen soms ook met medicijnen behandeld worden: Zwelling in de hersenen (oedeem, door de aanwezigheid van vocht) kan verminderd worden door het medicijn dexamethason te gebruiken.
Bij verschijnselen van epilepsie worden medicijnen voorgeschreven om nieuwe aanvallen te voorkomen
Voor sommige typen tumoren zijn er veel nieuwe behandelingen in onderzoek. Mogelijk zal uw arts u vragen deel te nemen aan een onderzoek naar de werking van een nieuw medicijn of andere nieuwe behandeling.
Soms is het helaas niet mogelijk om één van de ziektegerichte behandelingen toe te passen. Soms zijn operatie, bestraling of medicijnbehandeling van de uitzaaiing(en) niet meer mogelijk of wenselijk. Vaak zijn er dan nog wel mogelijkheden om de verschijnselen van de uitzaaiing te behandelen. U leest hier meer over in de folder “Als behandeling van uw hersentumor niet meer mogelijk is”.
Emoties, gedrag en cognitie
Rijvaardigheid
Als u hoort dat u een hersenuitzaaiing heeft, dan kan dat veel emoties oproepen. Soms zijn er ook veranderingen van het gedrag en/of cognitie (denken, herinneren, concentreren). Deze veranderingen kunnen veroorzaakt worden door de ziekte en door de behandelingen. Ook voor uw naasten breekt vaak een intensieve en emotionele periode aan.
Deze veranderingen kunnen (grote) gevolgen hebben voor relaties, werk en uw dagelijks functioneren. Omgaan met de veranderde situatie kan moeilijk zijn. Iedere patiënt zal dit op zijn eigen manier ervaren. Uw zorgverleners informeren u zo goed mogelijk over de mogelijke veranderingen in uw situatie en kunnen u zo nodig verwijzen voor extra ondersteuning.
Emoties
Tijdens de periode van onderzoeken kunnen onzekerheid, en angst bij u en uw naasten optreden. De diagnose kan ook verdriet en somberheid veroorzaken. Deze kunnen onder andere leiden tot slaapproblemen, irritaties en gevoelens van machteloosheid.
Een diagnose kan voor sommigen ook leiden tot een zekere opluchting. Vooral als duidelijk is geworden wat er aan de hand is en welke behandeling plaats kan vinden.
Emoties van de patiënt en de naasten komen niet altijd met elkaar overeen. Of emoties veranderen tijdens de ziekte. Probeer elkaar ruimte en tijd te geven en hierover in gesprek te blijven.
Gedrag
Soms is verandering van gedrag een reden om naar de dokter te gaan en onderzoeken te doen. Iemand is bijvoorbeeld sneller moe, gevoeliger voor drukte en lawaai, neemt minder initiatief, is minder nauwkeurig, sneller geïrriteerd, chaotisch of doet dingen die niet gepast zijn. Soms wordt dan langere tijd naar een andere oorzaak gezocht, voordat aan een uitzaaiing in de hersenen wordt gedacht.
Maar verandering van gedrag kan ook ontstaan tijdens de ziekte. Voor de buitenwereld zijn veranderingen van gedrag vaak minder opvallend dan voor de patiënt zelf en zijn naasten. Patiënt en naasten ervaren door veranderingen vaak onzekerheid, ongemak en soms ook schaamte. Het is voor de patiënt en voor naasten vaak niet gemakkelijk om over veranderingen in gedrag te praten. We raden u aan om hierover naar zorgverleners zo eerlijk en open mogelijk te zijn. Zo kunnen zij rekening houden met uw situatie.
Cognitie
Met cognitie wordt bedoeld: denken, concentreren, herinneren, taalgebruik, waarnemen en plannen. Cognitie kan verstoord raken door de uitzaaiing(en) zelf, maar ook door de behandelingen. Daardoor kan iemand bijvoorbeeld:
- langzamer denken;
- zich minder goed concentreren;
- nieuwe informatie minder goed onthouden;
- meer moeite hebben om de aandacht bij een gesprek te houden.
Deze veranderingen kunnen veel energie kosten en daardoor vermoeidheid veroorzaken. Ze zijn lang niet altijd zichtbaar voor anderen.
Prikkelgevoeligheid
Cognitieve veranderingen hangen vaak samen emoties én met verhoogde of veranderde prikkelgevoeligheid. Door veranderingen in de hersenen kan het verwerken van binnenkomende prikkels anders verlopen dan voorheen. Soms lijkt het alsof filters voor bepaalde prikkels niet goed meer functioneren. Iemand kan daardoor bijvoorbeeld meer last hebben van geluiden op de achtergrond.
Wat kunt u zelf doen?
Als de hersenen veranderen door aanwezigheid van een uitzaaiing, dan wordt hiervoor ook wel de term niet-aangeboren hersenletsel gebruikt. Helaas is niet-aangeboren hersenletsel (NAH) vaak (deels) blijvend. Het is niet gemakkelijk om te aanvaarden dat er daardoor blijvende veranderingen kunnen komen in het functioneren. Veel mensen met een hersenuitzaaiing ervaren dat ze bij vermoeidheid meer last hebben van beperkingen. Tijdens en na de behandeling is het belangrijk om de lat niet te hoog te leggen.
Wij hebben voor u een aantal adviezen op een rij gezet. Deze kunnen u helpen om met niet-aangeboren hersenletsel om te gaan. Het kan u helpen om zo goed mogelijk te functioneren. U kunt zelf bepalen wat werkt in uw situatie.
- Doe één ding tegelijk. Meerdere dingen tegelijk doen kan lastig zijn.
- Plan voldoende tijd voor activiteiten, ook voor de voorbereiding daarop. Zo kunt u ze zo ontspannen mogelijk doen, in een rustig tempo.
- Probeer ruis op de achtergrond te vermijden. Zet bijvoorbeeld geen muziek of televisie aan als u een gesprek met iemand heeft.
- Zorg voor voldoende rust. Bouw rust- of pauzemomenten in op de dag. Dit zijn momenten waarop u zich voor zoveel mogelijk prikkels (licht, beelden en geluid) afsluit. Ook een opgeruimde omgeving kan bijdragen aan rust. Geef uw spullen een vaste plek.
- Zorg voor regelmaat en een vaste dagindeling. Een vast moment van opstaan en slapen gaan is goed voor lichaam en geest.
- Zorg voor voldoende beweging. Probeer dagelijks minimaal een half uur buiten te wandelen of te fietsen als uw lichamelijke conditie dit toelaat.
- Vertel anderen op welke manier ze rekening kunnen houden met uw situatie. Verwacht niet dat anderen dit uit zichzelf aanvoelen of doen.
- Plan bezoeken als u uitgerust bent. Maak een bezoek niet te lang, durf dit met familie en vrienden te bespreken.
- Vraag anderen duidelijk en in een rustig tempo te spreken en u goed aan te kijken in een gesprek. Voer geen te lange gesprekken.
- Wanneer u nieuwe informatie krijgt in een gesprek: durf te vragen of iemand iets wil herhalen. Of neem de tijd om op te schrijven wat er is gezegd. U kunt gesprekken ook opnemen met uw mobiele telefoon en terug luisteren.
- Maak gebruik van hulpmiddelen zoals een klok, een wekker, een mobiele telefoon, kalenders, agenda’s, post-its, een planbord/memobord, plattegronden, een notitieboekje. U kunt uw mobiele telefoon gebruiken om uw agenda bij te houden en notities te maken. U kunt ook een alarm instellen om op tijd uw medicijnen in te nemen (gebruik bijvoorbeeld de app van MedApp). Ook kan de telefoon uw locatie vaststellen en deze voor anderen zichtbaar maken.
Contact
Tijdens uw behandeling is een (regie)verpleegkundige of verpleegkundig specialist uw vaste aanspreekpunt.
