De longarts heeft tijdens een onderzoek kankercellen bij u weggehaald. Deze kankercellen zijn door de patholoog onderzocht. Uit dit onderzoek is gebleken dat u behandeld kunt worden met doelgerichte therapie. In dit hoofdstuk leest u meer over doelgerichte therapie.
In dit hoofdstuk kunt u lezen:
Doelgerichte therapie kan gegeven worden bij een aantal mutaties. Deze therapie bestaat uit het slikken van tabletten. Er wordt veel onderzoek gedaan naar doelgerichte therapie bij longkanker. De meest voorkomende mutaties waarvoor we een doelgerichte therapie hebben zijn:
Als er een mutatie wordt gevonden die minder vaak voorkomt, kan de longarts u doorverwijzen naar een academisch ziekenhuis. Daar kunt u dan behandeld worden met een doelgerichte therapie voor die mutatie.
Bij een EGFR mutatie blijven cellen zich delen, waardoor er kanker ontstaat. Deze mutatie komt bij ongeveer één op de tien patiënten met uitgezaaide niet-kleincellige longkanker voor. Longkankercellen met een EGFR-mutatie reageren vaak goed op behandeling met medicijnen die de werking van EGFR blokkeren. Deze medicijnen krijgt u in de vorm van tabletten. De regieverpleegkundige geeft u informatie over de EGFR-remmer, die de longarts u heeft voorgeschreven.
ALK is een eiwit dat aanwezig is in gezonde cellen. Door een verandering in het DNA (ALK mutatie) blijven de cellen delen, waardoor er kanker ontstaat. Longkankercellen die positief zijn voor ALK reageren vaak goed op behandeling met medicijnen die de werking van ALK blokkeren. Uw regieverpleegkundige geeft u informatie over de medicijnen die de longarts u heeft geschreven.
Door de behandeling met een doelgerichte therapie kunt u verschillende huidklachten krijgen. we geven u een aantal tips.
Door de behandeling kunt u huiduitslag krijgen: roodheid, vlekken, puistjes, pukkels of blaasjes. Dit kunt u krijgen op uw hele huid of alleen op bepaalde plekken.
U kunt door de behandeling last krijgen van puistjes. Dit kunt u vrij snel na het starten van de behandeling krijgen. De puistjes komen vooral voor in het gezicht, op de borst, de rug, armen en benen. Als de puistjes weg zijn, kunnen er bruine vlekjes ontstaan: pigmentvlekjes. De kans hierop wordt vergroot door zonlicht.
Het is belangrijk de puistjes op tijd te behandelen met speciale zalf om ontstekingen te voorkomen. Deze puistjes mogen niet behandeld worden met anti-acné middelen.
Diarree is een waterige dunne ontlasting waarvoor u meer dan 4 keer per dag naar het toilet moet. De diarree komt door irritatie van het slijmvlies van de darm. Bij diarree worden voedingsstoffen in de darmen minder goed opgenomen.
In hoofdstuk 4 (voeding) van uw PID vindt u tips met betrekking tot eten en drinken bij diarree.
Neem bij de volgende klachten contact op met uw behandeld arts of regieverpleegkundige:
Tijdens de behandeling wordt uw bloed regelmatig onderzocht. Zo kijken we wat de doelgerichte therapie doet met uw beenmerg. Beenmerg zit binnenin uw botten, vooral in uw bekken, borstbeen, ribben en ruggenwervels. In het beenmerg worden nieuwe bloedcellen aangemaakt.
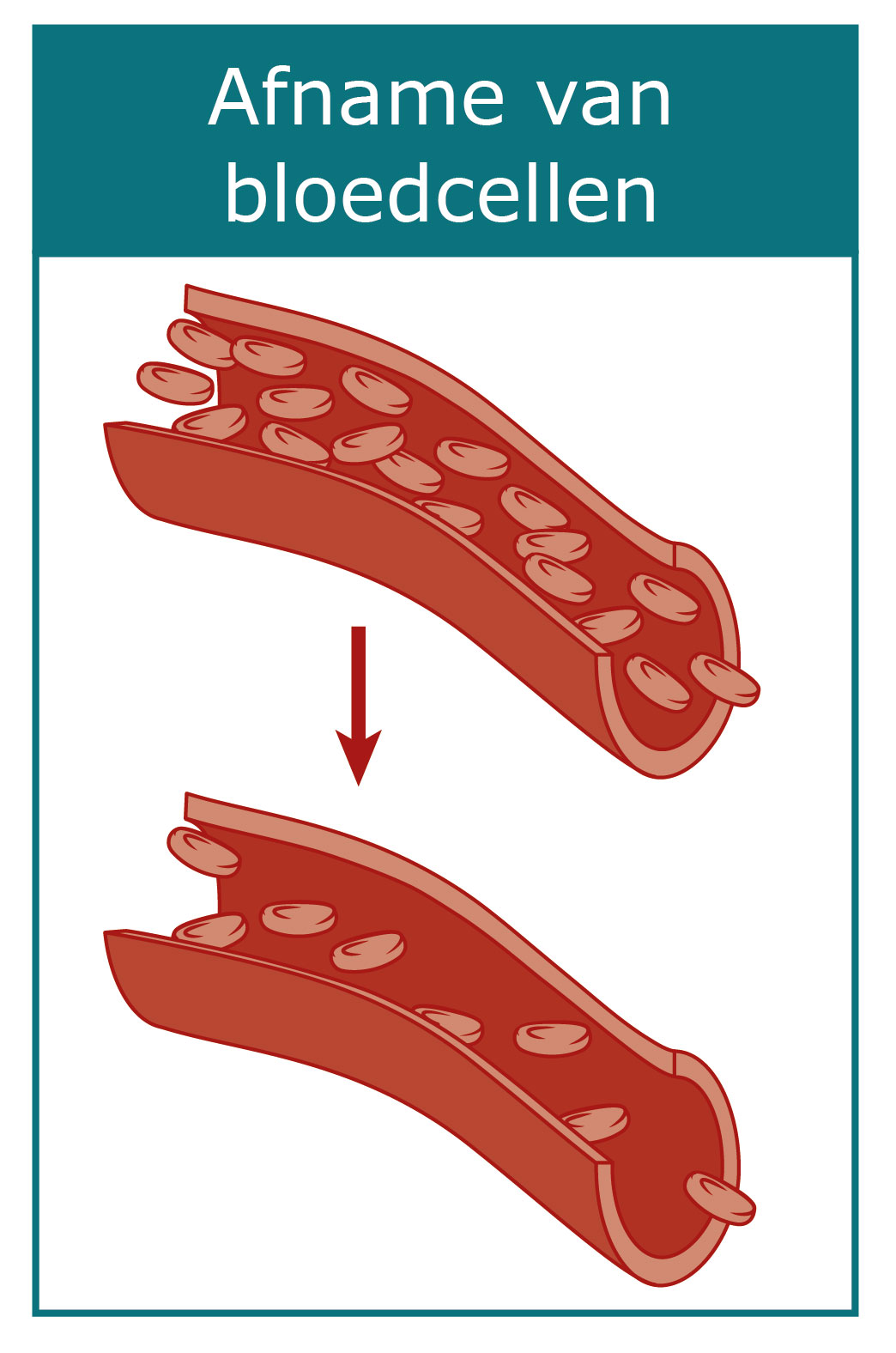
U kunt zelf niets doen om te zorgen dat de bloedcellen zich goed herstellen. Wel hebben we een paar tips voor u:
Soms gaat het lichaam door de doelgerichte therapie vocht vasthouden. Dit merkt u doordat u zwaarder wordt of doordat bijvoorbeeld voeten, enkels, benen, vingers of armen dikker worden.
Als u merkt dat u vocht vasthoudt, probeer dan minder zout te eten. Kies ook liever niet voor kant- en klare soepen en sauzen, daar zit vaak veel zout in.
Probeer ook genoeg te bewegen door elke dag te wandelen of fietsen.
Vermoeidheid tijdens behandelingen bij kanker komt veel voor. Vermoeidheidsklachten kunnen na de behandeling nog enkele maanden of zelfs jaren aanhouden.
De vermoeidheid kan een lichamelijke, psychische en/of emotionele oorzaak hebben.
Tips:
Isala heeft het programma 'Fysiek fit bij kanker' speciaal voor mensen met kanker. Het kan u helpen om uw conditie op peil te houden. Tijdens het programma traint u 2x per week één uur onder begeleiding van twee fysiotherapeuten. Wilt u aan dit programma meedoen? Bespreek dit dan met uw regieverpleegkundige.
De doelgerichte therapie kan ook effect hebben op uw vruchtbaarheid en kan gevolgen hebben op seksueel gebied.
Door de behandeling kan uw menstruatie veranderen. De menstruatie kan wegblijven of juist heviger worden. Ook kunt u overgangsklachten krijgen, zoals opvliegers, nachtzweten, vaginale droogheid en een vaginale schimmelinfectie. Als u deze bijwerkingen krijgt, kunt u dit bespreken met uw regieverpleegkundige of huisarts.
Medisch gezien is er geen bezwaar om te vrijen. Wel kunt u tijdens de behandeling minder zin hebben om te vrijen. Dat kan veroorzaakt worden door de behandeling of door andere medicijnen, maar het kan ook komen door de omstandigheden. Veel mensen vinden het tijdens de behandeling wel fijn om dicht bij elkaar zijn en te knuffelen. Wanneer u een partner heeft, praat dan met elkaar over uw wensen op dit gebied. Het is niet altijd vanzelfsprekend dat een ander aanvoelt wat u prettig vindt.
Bij vrouwen kan door de behandeling vaginale droogheid ontstaan. Als u hier last van heeft, kunt u bij het vrijen een glijmiddel gebruiken. Een glijmiddel als Sensilube® is te koop bij drogist of apotheek.
Heeft u vragen over dit onderwerp of ervaart u problemen? Praat hier dan over met uw arts of regieverpleegkundige. Eventueel kunt u verwezen worden naar een psycholoog, uroloog, gynaecoloog/seksuoloog of overgangsconsulente.
Sommige mensen worden door doelgerichte therapie onvruchtbaar. Of dit voor u geldt, hangt sterk af van de soort doelgerichte therapie die u krijgt en van uw leeftijd.
Als er een kans is dat u onvruchtbaar wordt en u wilt nog wel graag kinderen, dan kan uw arts of verpleegkundige u verwijzen naar de gynaecoloog. Hij of zij kan u meer vertellen over de mogelijkheden die er zijn om te proberen aan uw kinderwens tegemoet te komen.
Deze website plaatst functionele en analytische cookies, waarmee we onze site optimaliseren en gebruiksvriendelijker maken. Klik op Instellingen om uw voorkeuren aan te geven. Meer informatie over cookies op deze website.
Deze cookies zijn vereist voor een goede functionaliteit van onze website en kunnen niet worden uitgeschakeld in ons systeem. Meestal worden deze cookies ingesteld door uw handelingen in uw aanvragen voor onze diensten. Voorbeelden van deze handelingen zijn formulieren invullen of uw privacyvoorkeuren instellen. U kan uw browser deze cookies laten blokkeren, maar sommige delen van onze website werken mogelijk niet correct als deze worden geblokkeerd.
We gebruiken deze cookies om onze website te analyseren. Dit wordt ook wel Analytics genoemd. Met deze statistische informatie kunnen we onze website verbeteren. Activiteiten zoals het tellen van paginabezoeken, laadsnelheid van pagina's, weigeringspercentage en technologieën die worden gebruikt om toegang te krijgen tot onze site zijn opgenomen in de Analytics.