De hersenen zijn het centrum van het zenuwstelsel. Signalen van binnen en buiten het lichaam gaan via de zenuwen en het ruggenmerg naar de hersenen. Daar worden de signalen waargenomen en verwerkt. Vanuit de hersenen gaan opdrachten via de zenuwbanen naar de rest van het lichaam.
De hersenen en het ruggenmerg samen worden het centraal zenuwstelsel genoemd.
De hersenen zijn opgebouwd uit zenuwweefsel en steunweefsel (gliaweefsel). Ze worden omgeven door de hersenvliezen. Tussen de hersenvliezen en in de holtes (ventrikels) binnen in de hersenen bevindt zich hersenvocht (liquor)(zie afbeelding 1).
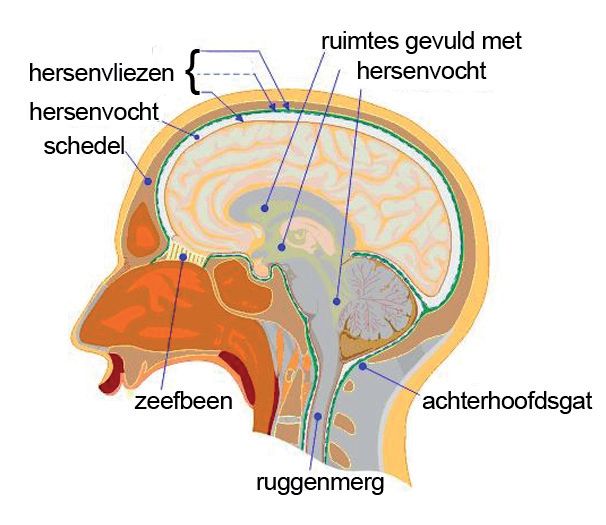
Afbeelding 1: illustratie van de opbouw van de hersenen
Grote hersenen
De grote hersenen zijn in twee helften verdeeld:
- de rechterhelft van de hersenen bestuurt de linkerkant van het lichaam.
- de linkerhelft van de hersenen bestuurt de rechterkant van het lichaam.
Elke hersenhelft bestaat uit vier kwabben: de achterhoofdskwab (occipitaalkwab), de slaapbeenkwab (temporaalkwab), de wandbeenkwab (parietaalkwab) en de voorhoofdskwab (frontaalkwab) (zie afbeelding 2).

Afbeelding 2: illustratie van de linkerhersenhelft
Hersenstam
De hersenstam is de verbinding tussen de hersenen en het ruggenmerg. Deze regelt onder andere de bloeddruk, de snelheid waarmee het hart klopt, de ademhaling en de lichaamstemperatuur.
Kleine hersenen
De kleine hersenen regelen de coördinatie van bewegingen en de houding. Het aanspannen en ontspannen van de spieren worden op elkaar afgestemd. Zo ontstaan soepele bewegingen. Ook zijn ze betrokken bij het bewaren van het evenwicht.
Er is veel bekend over de plaats in de hersenen waar bepaalde functies worden aangestuurd. Bij de meeste activiteiten (bijvoorbeeld denken, herinneren en bewegen) werken verschillende delen van de hersenen met elkaar samen. De plaats waar een bepaalde functie in de hersenen wordt aangestuurd, kan verschillen tussen mensen.
Een tumor is een gezwel dat ontstaat door ongeremde celdeling. De verschijnselen die door een tumor binnen de schedel ontstaan, hangen af van de plaats waar de tumor groeit, de grootte van de tumor en het soort tumor. Soms vallen verschijnselen niet zo op en ontstaan ze langzaam. Het komt voor dat mensen in de omgeving eerder veranderingen opmerken dan de patiënt zelf. Soms ontstaan verschijnselen heel plotseling.
De volgende verschijnselen kunnen voorkomen:
- Uitval van functies
Hiermee worden bijvoorbeeld bedoeld: verlammingen, problemen met taal of praten, problemen met lezen of schrijven. Soms treden problemen op met horen of zien. Een deel van het gezichtsveld valt bijvoorbeeld uit.
- Veranderingen gedrag en cognitie. Met cognitie bedoelen wij denken, herinneren en concentreren.
- Hoge druk in het hoofd
Iemand kan last krijgen van hoofdpijn, misselijkheid, braken, bewustzijnsdaling en dubbel zien.
- Epileptische aanvallen (insulten)
Epileptische aanvallen ontstaan door tijdelijke verstoringen van de elektrische prikkeloverdracht in de hersenen. Er zijn verschillende soorten aanvallen. Denk bijvoorbeeld aan het trekken of schokken van armen en benen of verlies van bewustzijn.
Meer informatie kunt u vinden in de bijlage ‘Epilepsie’ (hoofdstuk 6 van het PID Hersentumoren).
Tumoren binnen de schedel worden onderverdeeld in goedaardige en kwaadaardige tumoren.
- Een goedaardige tumor is goed afgegrensd van het omliggende weefsel. Deze tumor groeit meestal langzaam. De tumor kan het omliggende hersenweefsel wegdrukken, waardoor verschijnselen kunnen ontstaan.
- Een kwaadaardige tumor is niet goed afgegrensd. Deze tumor drukt niet alleen het omliggende hersenweefsel weg, maar groeit er ook in door (infiltratie). Aan de randen van de tumor zijn de tumorcellen 'gemengd' met gezonde hersencellen. Hierdoor is het niet mogelijk een kwaadaardige tumor helemaal te verwijderen. Omdat er tumorcellen achterblijven, kan de tumor na de behandeling weer aangroeien.
Tumoren binnen de schedel worden ook ingedeeld naar een bepaalde mate van goedaardigheid of kwaadaardigheid. Graad 1 tumoren zijn (relatief) goedaardig. Graad 2, 3 en 4 tumoren zijn kwaadaardig. Hoe hoger de gradering, hoe sneller de cellen zich delen. Kwaadaardige tumoren worden kanker genoemd.
Tabel van folder Hersentumoren (PID): H2 Hersentumoren onderzoek
| Soort tumor |
Aard |
Gradering |
| Graad 1 |
Goedaardig |
Laaggradig |
| Graad 2 |
Kwaadaardig |
Laaggradig |
| Graad 3 |
Kwaadaardig |
Hooggradig |
| Graad 4 |
Kwaadaardig |
Hooggradig |
Tabel 1: Indeling van tumorsoorten
Ook worden tumoren ingedeeld op basis van het weefsel waaruit de tumor is ontstaan:
- Meningeoom: ontstaat vanuit de hersenvliezen. Meer informatie hierover vindt u in de folder 'Meningeoom';
- Glioom: ontstaat vanuit het steunweefsel van de hersenen. Dit steunweefsel bestaat uit gliacellen.
Er zijn nog meer soorten tumoren binnen de schedel. Denk aan hypofysetumoren, brughoektumoren en andere meer zeldzame tumoren. Meer informatie hierover vindt u op www.hersentumor.nl.
Uitzaaiing
Een tumor binnen de schedel kan ook een uitzaaiing (metastase) zijn van een tumor die op een andere plaats in het lichaam is ontstaan. Meer informatie hierover vindt u in de bijlage ‘Hersenmetastasen’ (hoofdstuk 6 van het PID Hersentumoren).
Een glioom wordt ook wel primaire hersentumor genoemd. Het is een tumor die in de hersenen zelf is ontstaan, omdat de steuncellen van de hersenen (gliacellen) zijn gaan delen. Een glioom kan zich alleen verspreiden binnen het centraal zenuwstelsel. Een glioom kan niet uitzaaien naar andere organen in het lichaam. Graad 1 gliomen komen bijna alleen voor bij kinderen. Graad 2, 3 en 4 gliomen zijn kwaadaardige tumoren.
De oorzaak van het ontstaan van kwaadaardige primaire hersentumoren is slechts voor een deel bekend. Tumorgroei ontstaat door ontregelde celdeling. Dit ontstaat altijd door verandering in de genen. De genen vormen het erfelijk materiaal in de cel. Het is nog niet bekend waardoor deze veranderingen ontstaan.
Hersentumoren zijn meestal niet erfelijk. Er zijn enkele zeer zeldzame, erfelijke ziektes bekend die een verhoogd risico geven op het ontstaan van een hersentumor.
Moleculaire genetica
De graad van een tumor zegt niet altijd alles over het gedrag van de tumor. Een tumor met een hoge graad kan soms toch minder snel terugkomen dan verwacht. En een laaggradige tumor kan zich soms ontwikkelen tot een hooggradige tumor.
De laatste jaren is er steeds meer kennis over bepaalde eiwitten die aanwezig kunnen zijn op de tumorcellen en over verschillende kenmerken van het DNA (genetische kenmerken) van de tumorcellen. De kennis van deze kenmerken wordt moleculaire genetica genoemd. In de namen van de verschillende soorten gliomen zijn deze kenmerken opgenomen.
Door het bepalen van deze kenmerken weten artsen meer over hoe de ziekte zich kan ontwikkelen en over de meest geschikte behandeling van de tumor. Enkele kenmerken zijn:
- De IDH mutatie. Aanwezigheid van deze mutatie is over het algemeen beter dan afwezigheid ervan.
- Combinatie 1p en 19q genen. Aanwezigheid van deze combinatie is over het algemeen beter dan afwezigheid ervan.
- De MGMT status. Dit kenmerk is vooral belangrijk om bij patiënten ouder dan 70 jaar in te schatten of de tumor gevoelig is voor chemotherapie.
Uw arts bespreekt met u welke kenmerken in uw situatie van belang zijn.
Gliomen die het meeste voorkomen, zijn:
- oligodendrogliomen, graad 2 of 3, met 1p19q co-deletie;
- astrocytomen graad 2 of 3, met IDH mutatie;
- astrocytomen graad 4, met IDH mutatie
- glioblastomen (dit zijn ook astrocytomen), graad 4. Deze hebben géén IDH mutatie
Op de website van de landelijke richtlijnendatabase vindt u de landelijke behandelrichtlijn voor gliomen. In elke ziekenhuis in Nederland vindt onderzoek en behandeling plaats van patiënten met gliomen volgens deze richtlijn.
Isala is één van de 13 ziekenhuizen in Nederland waar hersenoperaties plaatsvinden. Isala voldoet aan de landelijke kwaliteitsnormen die gelden voor de zorg aan patiënten met hersentumoren. U kunt hier meer over lezen op de website van de Stichting Oncologische Samenwerking (www.soncos.nl).
Als u verschijnselen heeft die wijzen op een mogelijke hersentumor, verwijst uw huisarts u naar een neuroloog. Soms leiden verschijnselen tot een opname op de Spoedeisende hulp. Bijvoorbeeld bij een plotselinge epileptische aanval of als er een ernstige uitval is van functies.
De volgende onderzoeken vinden plaats om te bepalen of er een hersentumor is:
- Er wordt altijd een MRI-scan gemaakt.
- Als er sprake is van plotselinge verschijnselen, vindt er vaak eerst een CT-scan van de hersenen plaats.
- Soms wordt ook een CT-scan van de buik en de borstkas gemaakt om te onderzoeken of ergens anders in het lichaam kanker aanwezig is.
Wegnemen van weefsel
Met een CT-scan en/of MRI kan de arts inschatten om wat voor een soort tumor het gaat. Maar voor een definitieve diagnose is meer nodig. Er wordt daarom weefsel van de tumor weggenomen. Dit gebeurt tijdens een operatie. De neurochirurg voert deze operatie uit.
De neurochirurg bespreekt met u of de voorkeur uit gaat naar een biopsie (stukjes weefsel worden verwijderd) of resectie.
- Een biopsie vindt plaats met een naald die via een boorgaatje wordt ingebracht. Meer informatie vindt u in de bijlage ‘Biopsie van een hersentumor’ (hoofdstuk 6 van het PID Hersentumoren).
- Resectie. Tijdens deze operatie maakt de neurochirurg een luikje in de schedel en verwijdert zoveel mogelijk tumorweefsel. Meer informatie over een resectie vindt u in de bijlage ‘Operatie van een hersentumor’ (hoofdstuk 6 van het PID Hersentumoren).
Als er via een resectie zoveel mogelijk tumorweefsel wordt verwijderd, dan is dit gelijktijdig onderzoek én behandeling van de tumor.
Weefselonderzoek
Het weefsel dat is weggenomen wordt na de operatie onderzocht door de patholoog. Hij bekijkt onder de microscoop:
- welke cellen ongeremd delen.
- de mate van kwaadaardigheid van de cellen, de snelheid waarmee ze delen
- of er zich veel nieuwe bloedvaten vormen in de tumor en of er cellen kapot zijn gegaan.
Daarnaast wordt gekeken naar de moleculaire kenmerken van de tumorcellen. Deze kenmerken hebben te maken met genetische veranderingen in de tumorcellen. Doorgaans duurt het 2 tot 3 weken voordat alle uitslagen compleet zijn.
De resultaten van de onderzoeken worden besproken in een multidisciplinair overleg. Bij dit overleg zijn aanwezig:
- neurologen;
- neurochirurgen;
- radiotherapeuten (bestralingsartsen);
- oncologen (artsen op het gebied van kanker en de behandeling met medicijnen);
- radiologen (deskundigen op het gebied van beeldvorming, zoals CT- en MRI-scans);
- patholoog-anatoom;
- verpleegkundig specialisten
Het multidisciplinair overleg vindt elke week plaats. Tijdens dit overleg bespreken de specialisten uw situatie, de scans en de uitslag van het weefselonderzoek. Samen bepalen zij het beleid, de behandeling en/of de controles.
Eén van de specialisten bespreekt samen met de verpleegkundig specialist dit beleid met u. Als het nodig is, krijgt u ook afspraken met andere specialisten. Zij geven u dan ook uitleg over de behandeling. Wanneer u alle informatie heeft gehad kunt u samen met uw arts een definitieve beslissing nemen over de behandeling en/of de controles.